Мокрота в легких без кашля причины
Автор Юлия Попова На чтение 9 мин. Просмотров 10.2k. Опубликовано 29.10.2019
Отхаркивание слизи – это симптом болезней дыхательной системы, вызванных воспалением носовой полости или ее пазух, бронхов, трахеи. Мокрота без кашля сопутствует многим внелегочным болезням. Поэтому для выявления ее причины назначают рентген грудной клетки, лабораторный анализ слизи, бронхо- и риноскопию. Стратегия лечения зависит от характера основного заболевания. В 85% случаев ограничиваются консервативной терапией, но иногда требуется операция.
Возможные причины мокроты без кашля и дополнительные симптомы
Мокрота – это слизь, которая выделяется железистыми клетками трахеи, носовой полости, придаточных пазух и бронхов. В норме за сутки в трахеобронхиальном дереве скапливается не более 100 мл слизи. Она обладает бактерицидными свойствами и участвует в выведении из дыхательных путей:
- пыли;
- аллергенов;
- болезнетворных агентов.
При раздражении слизистой активность железистых клеток увеличивается в 10 и более раз. Поэтому при заболеваниях за сутки вырабатывается до 4 л патологической мокроты.
Отхаркивание слизи без кашля – неспецифический симптом, который сопутствует патологиям разных систем:
- дыхательной;
- пищеварительной;
- эндокринной;
- нервной.
Чтобы выяснить причину состояния, надо определить:
- характер мокроты – эластичность, прозрачность, цвет, запах;
- сопутствующие симптомы – боли в груди, першение в горле, жжение в носу;
- факторы, провоцирующие обострение, – резкие запахи, физическая активность, употребление горячих напитков и т.д.
Отхаркивание слизи без кашля в половине случаев указывает на поражение носоглотки или бронхолегочной системы.
Синусит и ринит
Густая слизь без кашля отделяется в случае воспаления носоглотки и придаточных пазух – околоносовых синусов. Обильная мокрота отхаркивается при таких болезнях:
- Ринит (насморк). Воспаление слизистой носа сопровождается выделением вязкой слизи. Ее прозрачность и эластичность зависит от формы заболевания. При инфекционном насморке отделяется желтая или зеленая слизь. У людей с недостаточным тонусом кровеносных сосудов возникает вазомоторный ринит, при котором образуется прозрачный секрет. При атрофическом рините возникает зловонная мокрота зеленого цвета.
- Синусит. При воспалении верхнечелюстных пазух возникает гайморит, решетчатой – этмоидит, клиновидной – сфеноидит, лобных – фронтит. Если отхаркивается белая густая слизь без кашля, причиной болезни стала вирусная инфекция или аллергия. При бактериальном и грибковом воспалении она приобретает желтый или зеленый оттенок и неприятный запах.
Отхаркивание слизи без кашля происходит преимущественно по утрам, так как за ночь она стекает по задней стенке горла в гортаноглотку.
Фарингит, ларингит, тонзиллит
Мокрота в горле без кашля у ребенка и взрослого возникает на фоне воспаления:
- небных миндалин – тонзиллита;
- глотки – фарингита;
- гортани – ларингита.
Если секрет прозрачный, это указывает на начало болезни или на затухание воспаления. При отсутствии осложнений кашель не беспокоит, а мокрота отхаркивается в небольшом количестве. Если она становится густой и зеленой, не исключено гнойное воспаление.
Выделение вязкой слизи без кашля после перенесенного ларингита – признак того, что воспаление перешло в хроническое.
Рефлюкс-эзофагит
Если кашля нет, но есть мокрота у взрослого, возможно, причиной стал заброс желудочного содержимого в пищевод – гастроэзофагеальная рефлюксная болезнь (ГЭРБ). В желудочном соке содержится соляная кислота, которая раздражает слизистую и провоцирует выработку слизи.
ГЭРБ проявляется:
- изжогой;
- кислым привкусом во рту;
- расстройством глотания;
- охриплостью голоса;
- тяжестью в желудке после еды.
Для ГЭРБ характерна недостаточность сфинктера пищевода.
Содержимое желудка проникает в пищевод при наклоне туловища или в лежачем положении. Поэтому прозрачная слизь отхаркивается после пробуждения. При случайном вдыхании желудочного сока возникает спастический кашель, сопровождающийся жжением в гортаноглотке.
Туберкулез и другие инфекции легких
Вязкая слизь скапливается в дыхательных путях при инфекционном воспалении бронхов и легких. Зеленая мокрота возникает при поражении ЛОР-органов:
- бациллой Коха;
- аденовирусом;
- золотистым стафилококком;
- пневмококком;
- коронавирусом;
- вирусом кори;
- пептострептококком;
- пиогенным стрептококком;
- коринебактерией.
Болезнетворные микроорганизмы выделяют токсины, поэтому на первый план выходят признаки интоксикации (отравления):
- слабость;
- отсутствие аппетита;
- головные боли;
- сонливость;
- потливость.
При вирусном воспалении мокрота прозрачная, при бактериальном – желтая, а при гнойном – зеленая.
Если кашель отсутствует, и слизь скапливается в бронхах, дыхание становится жестким. При прослушивании стетоскопом слышны влажные хрипы в легких.
Аллергия
Выделение мокроты без кашля – один из признаков респираторной аллергии. Раздражителями (аллергенами) выступают:
- медикаменты;
- пыльца растений;
- продукты питания;
- испарения бытовой химии;
- пылевые клещи.
Проявления респираторной аллергии:
- затрудненное дыхание;
- покраснение слизистой горла;
- заложенность носа;
- слезотечение (при поллинозе);
- болезненность при глотании;
- осиплость голоса.
В зависимости от локализации очагов воспаления, аллергия протекает с кашлем или без него.
Больные жалуются на отхаркивание прозрачной вязкой мокроты, которая иногда становится стекловидной. При отсутствии лечения клиническая картина дополняется новыми симптомами – спастическим кашлем, одышкой, отеком слизистых.
Бронхит
При воспалении бронхов выработка бронхиального секрета увеличивается в 5-7 раз. На начальной стадии кашель то возникает, то исчезает. Когда скопившаяся слизь раздражает рецепторы, появляются кашлевые приступы. Без приема муколитиков она не отхаркивается, поэтому появляются хрипы в легких.
Симптомы бронхита:
- недомогание;
- жесткое дыхание;
- дискомфорт в груди;
- заложенность носа;
- умеренное повышение температуры.
Через 2-3 дня слизь начинает обильно отходить, поэтому возникает продуктивный кашель. Он усиливается ночью или в утренние часы, при резком перепаде температур.
Синдром Шегрена
Мокрота без температуры и кашля – один из признаков болезни Шегрена. Она характеризуется поражением соединительной ткани и желез внешней секреции. Сопровождается синуситом и трахеобронхитом, отделением ржавой мокроты.
Симптомы болезни Шегрена:
- боль в мышцах и суставах;
- сухость глаз;
- заеды в уголках рта;
- нарушение акта глотания;
- упадок сил;
- сухость языка;
- образование корок в носу;
- увеличение околоушных желез.
Слизистая горла пересыхает, приобретает ярко-красный оттенок. При недостаточности желез слюна становится вязкой.
Из-за дисфагии (нарушения глотания) больной не может ее проглотить. Поэтому возникает ощущение скопления слизи в горле.
Воспаление аденоидов
Мокрота без кашля у ребенка появляется на фоне аденоидита. Так называют воспаление разросшейся носоглоточной миндалины. Аденоиды перекрывают носовые ходы, поэтому вязкий секрет скапливается в полости носа. Во время сна он затекает в горло через заднюю стенку глотки.
Проявления аденоидита:
- ночной храп;
- нарушение носового дыхания;
- отхаркивание желтой слизи;
- беспокойный сон;
- головные боли;
- повышенная температура.
Во время бодрствования кашель отсутствует. Он возникает под утро или сразу после пробуждения из-за раздражения горла назальным секретом. При отсутствии лечения воспаляется евстахиева труба (евстахиит), поэтому ребенок жалуется на снижение остроты слуха, боль в ухе.
Дивертикул пищевода
Эзофагеальный дивертикул – мешотчатое выбухание стенки пищевода. Проявляется дисфагией, неприятным запахом изо рта, ощущением кома в горле. У многих наблюдается гиперсаливация – чрезмерная выработка слюны, поэтому они жалуются на обильное отхождение мокроты без приступов кашля.
Сопутствующие симптомы зависят от локализации дивертикула. Наиболее яркая клиническая картина при образовании выпячивания в зоне ключиц:
- изменение тембра голоса;
- тошнота;
- царапанье в глотке;
- отхаркивание негустой мокроты;
- срыгивание пищи;
- обратный ток слизи из пищевода в горло.
Крупные дивертикулы давят на органы дыхания, из-за чего возникает кашель. Он сочетается с грудными болями, головокружением.
Последствия курения
Неинфекционный бронхит – проблема, с которой сталкиваются курильщики со стажем более 7 лет. Систематическое повреждение бронхов табачным дымом приводит к раздражению и воспалению слизистой, из-за чего активность железистых клеток увеличивается.
Симптомы бронхита курильщика:
- саднение в глотке;
- эпизодический кашель;
- отделение слизи;
- одышка;
- жесткое дыхание;
- тахикардия (на фоне приступов кашля).
Днем мокрота отходит без кашля. Но во время сна она скапливается в горле, поэтому утром возникают кашлевые приступы, при которых отделяются сгустки прозрачной слизи.
Глистная инвазия
Если у ребенка или взрослого не откашливается прозрачная или белая мокрота, возможно, причиной стал гельминтоз. В острой фазе личинки паразитов циркулируют в крови и попадают в бронхи. Они раздражают слизистую, поэтому возникает продуктивный кашель. Человек жалуется на:
- боли в груди;
- отек слизистых;
- одышку;
- тошноту.
Когда слизь проглатывается, гельминты попадают в кишечник, где развиваются во взрослых особей. На поздних стадиях гельминтоз проявляется:
- болями в животе;
- неустойчивым стулом;
- слабостью;
- нарушением сна;
- повышенной температурой;
- судорогами.
При хроническом заболевании снижается иммунитет, поэтому часто рецидивируют риниты, трахеиты, грипп.
Другие причины
Зловонная слизь без кашля – опасный симптом, который возникает на фоне гнойного воспаления ЛОР-органов. При отсутствии лечения возможны осложнения – абсцесс и гангрена легкого, сепсис (заражение крови).
Возможные причины отхаркивания мокроты:
- рак легких;
- легочный сифилис, распад сифилитической гуммы;
- бронхолегочная карцинома;
- муковисцидоз;
- легочный микоз;
- актиномикоз;
- буллезная болезнь;
- эмпиема плевры;
- ХОБЛ.
Желтая мокрота без кашля – признак бактериальных заболеваний носоглотки. Если в ней обнаруживаются сгустки запекшейся крови, это указывает на слизисто-гнойное воспаление. Коричневая мокрота по утрам без кашля возникает при бронхоэктатической болезни, кардиопатологиях.
Что делать, если выделяется мокрота без кашля
Если длительное время отделяется мокрота, обратитесь к терапевту или пульмонологу. При опросе врач уточнит:
- как давно появился симптом;
- наличие пагубных привычек и профессиональных вредностей;
- склонность к аллергическим реакциям.
Для определения причины отхаркивания слизи без кашля проводится диагностика:
- физикальное обследование – осмотр горла, выслушивание легких;
- эндоскопические исследования – бронхо-, рино- и фарингоскопия;
- аппаратные методы – МРТ грудной клетки, рентгенография легких, УЗИ плевральной полости;
- лабораторные анализы – микроскопическое исследование мокроты, общий анализ крови, аллергопробы.
Для исключения гельминтозов, грибкового поражения легких и сифилиса назначают иммуноферментный анализ крови с определением антител к возбудителю. При подозрении на туберкулез рекомендованы квантифероновый тест и проба Манту.
Методы лечения зависят от причины чрезмерной выработки слизи. Консервативная терапия подразумевает прием лекарств, физиопроцедуры – магнитотерапию, ингаляции, массаж грудной клетки, УВЧ-терапию. Основу фармакотерапии составляют:
- антибиотики – Доксициклин, Амоксиклав, Аугментин;
- антигельминтики – Вермокс, Трихлорофен, Пиперазин;
- противотуберкулезные средства – Пиразинамид, Этионамид, Изониазид;
- противогрибковые лекарства – Итраконазол, Флуконазол, Изавуконазол.
Чтобы облегчить выведение мокроты, применяют муколитические и отхаркивающие препараты – Мукалтин, Туссин, Бронкатар, АЦЦ.
Существует несколько десятков заболеваний, при которых мокрота отходит без кашля. Одни из них не представляют угрозу для здоровья, а другие чреваты опасными осложнениями. Поэтому при появлении такого симптома не стоит откладывать визит к терапевту или пульмонологу.
Источник
Мокрота – это выделения желез слизистой оболочки дыхательных путей, связанные с раздражением или воспалением от многих заболеваний дыхательных путей.
Что такое мокрота и как она формируется
Слизь и мокрота являются продуктом естественной секреции желёз, которые содержатся в слизистых оболочках, выстилающих внутренние стенки дыхательных путей.
В нормальных условиях секреция мокроты составляет от 25 до 100 мл сутки. Её функцией является поддержка влажности дыхательных путей.
Избыток слизи координированными движениями клеточных ресничек направляется к голосовой щели, где происходит непроизвольный процесс её сглатывания. Этот процесс известен как респираторный клиренс.
Однако, если часть дыхательного дерева становится местом воспалительного процесса, то возникает ситуация перепроизводства мокроты (до 500 мл в течение 24 ч), которая не может быть удалена обычным путём. Таким образом, развивается застой и накопление слизи, которая забивает дыхательные пути и затрудняет прохождение воздуха.

Чтобы избавиться от скопления слизи, организм запускает другие защитные механизмы, такие как кашель и ринит. Кашель возникает, когда воспалительный процесс затрагивает нижние дыхательные пути и накопление мокроты происходит в бронхах.
Ринит появляется, когда воспалительный процесс затрагивает верхние дыхательные пути и мокрота скапливается в полости носа, придаточных пазухах носа, в среднем ухе, евстахиевой трубе и других окружающих структурах.
Как уже было сказано, мокрота – это клинический признак патологии, которая определяет воспаление дыхательных путей. Однако, в быту образование мокроты часто ассоциируют с воспалительным процессом.
Симптомы, сопровождающие мокроту
Избыточная мокрота – это клинический симптом, поэтому более правильно говорить о симптомах и признаках, которые сопровождают её. Однако, они очень многочисленны и разнообразны, как и заболевания, способные привести к избыточному образованию мокроты.
Наиболее распространенными являются:
- Ринит.
- Кашель с мокротой или сухой.
- Общее недомогание.
- Головные боли.
- Боли в суставах.
- Оталгия (боль в ушах).
- Заложенность ушей.
- Шум в ушах и головокружение.
- Желудочно-кишечные проблемы: тошнота, рвота, диарея.
- Лихорадка.
- Боль и тяжесть в груди.
- Затрудненное дыхание.
Причины избыточной мокроты в легких
Как уже неоднократно было сказано, причины гиперсекреции мокроты разнообразны и значительно отличаются друг от друга. Некоторые довольно банальны, другие, наоборот, очень серьезны и их не следует игнорировать.
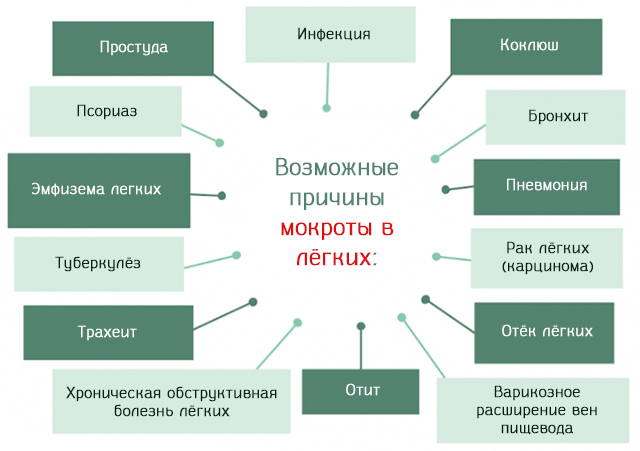
Ниже мы перечислили некоторые из самых частых:
- Простуда. Вирусные инфекции носоглотки, среди которых наиболее распространенной является риновирус.
- Грипп. Заражение вирусом из семейства Orthomyxoviridae, что приводит к воспалению глотки.
- Острый средний отит и средний эффузивный отит. Оба характеризуются накоплением от мокроты в полости барабанной перепонки.
- Бронхит. Острое или хроническое воспаление слизистой оболочки бронхов. Характерным признаком является кашель с мокротой.
- Хроническая обструктивная болезнь легких. Хроническое заболевание, которое ограничивает и снижает поток воздуха к легким. Проблему создают изменения легочной ткани и бронхов в результате хронического воспаления.
- Эмфизема легких. Обструктивное заболевание легких, точнее альвеол, при котором изменяется качество газообмена и значительно снижается уровень оксигенации. Характерным признаком заболевания является избыточная мокрота.
- Коклюш. Заражение бактерией Bordetella pertussis, которая вызывает воспаление слизистой оболочки дыхательных путей. Среди отличительных признаков болезни – кашель и мокрота.
- Трахеит. Воспаление трахеи в результате вирусной инфекции (аденовирус, риновирус, вирус гриппа) или бактериальной (стафилококк золотистый или стрептококк).
- Пневмония. Воспаление альвеол легких, вызванное вирусной инфекции (риновирусы, синцитиальный вирус, аденовирусы, вирусы похожие на грипп, герпес и др.); бактериальные (стрептококки, гемофилы, Legionella pneunophila и др.); грибки (Histoplasma capsulatum и др.); протозойные инфекции (Toxoplasma, Plasmodium malariae и др.).
- Варикозное расширение вен пищевода. Как правило, вследствие портальной гипертензии: увеличение сопротивления потока крови, которая поступает в печень из селезёнки через воротную вену. Гипертония определяет выпячивание вен пищевода.
- Туберкулез. Инфекции легких, вызванные различными бактериальными штаммами, среди которых наиболее известным является Micobacterium tubercolosis.
- Рак легких. Злокачественная опухоль, которая берёт своё начало из эпителиальной ткани (подкладка) бронхов и легких.
- Отёк легких. Увеличение и накопление жидкости в альвеолах легких.
Диагностика причин избыточной мокроты
Диагностика направлена, в первую очередь, на выявление заболевания, которое определяет воспалительный процесс, и основывается на:
- Анамнезе (история болезни пациента).
- Анализе клинических симптомов и признаков.
- Обследовании врачом.
Конечно, могут потребоваться клинические исследования, чтобы подтвердить ту или иную гипотезу.
Все исследования, условно, можно разделить на два типа:
- Биохимический анализ мокроты для исследования на наличие патогенных микроорганизмов.
- Исследование воспаленных тканей с помощью рентгена, компьютерной томографии, ядерно-магнитного резонанса.
Особенно важное значение имеет обследование мокроты и формы её выделения.
В зависимости от того, как выглядит мокрота, мы имеем:
- Вязкая мокрота жемчужного цвета. Она включает в себя только слизь и является, следовательно, признаком воспаления легких или раздражения слизистых оболочек. Поэтому причиной может быть бронхит или даже аллергические проблемы, такие как астма, или, ещё более тривиально, раздражение, вызываемое дымом сигарет.
- Липкая, густая желто-зеленоватая мокрота. Такой цвет указывает на гнойные выделения, что может быть следствием бактериальной инфекции верхних или глубоких дыхательных путей, и, следовательно, трахеита, бронхита, пневмонии и др.
- Красноватая мокрота с прожилками красного цвета. Окраска является следствием присутствия крови. И, очевидно, такая мокрота является признаком кровотечения из дыхательных путей. Кровотечение может быть тривиальным, связанным с повреждением какого-то капилляра при кашле, но также следствием опасного заболевания, такого как туберкулез или рак легких.
- Серозная, пенистая, слегка плотная, как правило, розового цвета. Это признак типичного отёка легких.
- Серозная и пенистая мокрота, беловатого цвета. Может быть признаком рака легких.
В зависимости от формы выделения, мы имеем:
- Слизь, которая капает из носа. Это симптом воспаления верхних дыхательных путей и, следовательно, может быть вызвано простудой, гриппом и др.
- Слизь, которая попадает в постносовую полость. Признак воспаления, которое затрагивает придаточные пазухи носа, то есть синусит, воспаление внутреннего уха и евстахиевой трубы, эффузивный отит.
- Мокрота, которая выбрасывается при кашле. Это признак воспаления глубоких дыхательных путей.
- Мокрота не отделяется. Такое бывает, например, при воспалении придаточных пазух носа со стенозом протоков, которые соединяют эти полости с полостью носа, или при эффузивном отите, когда воспаление охватывает полость барабанной перепонки, которая сообщается с носоглоткой через евстахиеву трубу.
Средства против мокроты: природные и препараты
Лечение избыточного образования мокроты предполагает лечение основного заболевания, и, если это возможно, его искоренение. Когда излечится болезнь – исчезнет и мокрота.
Симптоматическое лечение (то есть препятствующее накоплению мокроты) основывается на активных разжижителях и отхаркивающих средствах в случае глубоких дыхательных путей. Если же воспаление затрагивает высокие дыхательных путей, таких как полости носа, то используют активные противоотечные средства.
Лечение воспаления, приводящего к избыточному образованию мокроты, зависит от патологии, вызвавшей его:
- Если причиной является вирусная инфекция: то рекомендуется отдых в теплом помещении с хорошим увлажнением (чтобы увлажнить слизистые оболочки), употребление большого количества жидкости (для разжижения мокроты).
- Если причиной является бактериальная инфекция: то прибегают к помощи антибактериальной терапии, которую следует назначать после анализа мокроты и выявления бактерий, ответственных за воспаление.
Природные средства
Чтобы помочь действию лекарственной терапии, можно использовать противоотечные фумигации парами кипящей воды, в которой растворяются эфирные масла:
- Эвкалипт богат эфирными маслами (эвкалиптол), оказывающими бальзамическое, разжижающее и отхаркивающее действия.
- Тимьян, также богат эфирными маслами, смолами и дубильные веществами, имеющими противовоспалительное и даже чуть-чуть антибиотическое действия.
- Сосна, богата эфирными маслами и смолами, оказывает бальзамическое и антисептическое действия.
Также отвары, настои и сиропы на основе этих трав могут облегчить симптомы болезней дыхательных путей и ослабить мокроту.
Источник

