Прожилки крови в мокроте при кашле у курильщика причины
 Кашель с кровью — симптом, предупреждающий о проблемах с внутренними органами, и определяется наличием алых вкраплений в слизи. Причина такого симптома кроется в повреждении кровеносных сосудов.
Кашель с кровью — симптом, предупреждающий о проблемах с внутренними органами, и определяется наличием алых вкраплений в слизи. Причина такого симптома кроется в повреждении кровеносных сосудов.
Такая ситуация всегда вызывает тревогу, поэтому обращение к врачу откладывать не рекомендуется.
Врач-терапевт: Азалия Солнцева ✓ Статья проверена доктором
О чем говорит кашель с кровью по утрам
Гемоптизис (кровохарканье) — это медицинский термин для обозначения выделения указанной биологической жидкости из дыхательных путей. Описанный кашель не является тем же самым, что и кровотечение из полости рта, горла или желудочно-кишечного тракта.
Кровь, которая появляется при реализации кашлевого рефлекса, часто выглядит пенистой, потому что она смешивается с воздухом и мокротой. Цвет чаще всего ярко-красный, хотя он может быть ржавым или бордовым.
Иногда слизь содержит только алые прожилки или следы. Прогноз зависит от того, что вызывает проблему.
Большинство людей хорошо справляются с лечением причинных симптомов и основного заболевания. Лица с тяжелым кровохарканьем могут умереть.
Множество факторов, условий, болезней и медицинских состояний может привести к возникновению кашля с кровью. Далеко не всегда они являются опасными для жизни.
К ним относятся:
- сгустки крови в легких;
- вдыхание пищи или другого материала в респираторные пути (легочная аспирация);
- бронхоскопия с биопсией;
- бронхоэктазия;
- бронхиты;
- онкологические новообразования и неопластические процессы;
- кистозный фиброз;
- воспаление кровеносных сосудов в паренхиме дыхательного органа (васкулит);
- травма артерий легких;
- повреждение слизистой горла вследствие сильного кашля (выделяется небольшое количество крови);
- пневмония или другие инфекционные патологии дыхательной системы;
- отек легких;
- системная красная волчанка;
- туберкулез;
- плохая свертываемость крови (чаще при приеме лекарств с несоблюдением рекомендованной дозировки).
Необходимо проявлять повышенную осторожность при самолечении. Препараты, которые подавляют кашель, могут помочь, только если он является тяжелым и неуемным.
Эти лекарства могут привести к блокированию дыхательных путей, поэтому перед их использованием проконсультируйтесь с врачом. Следите за длительностью кровохарканья и соотношению крови и слизи.
![]() www.medlineplus.gov
www.medlineplus.gov
Мокрота с кровью
Кровохарканье может быть тревожным признаком, но обычно это не является серьезной проблемой, в случае, если вы молоды и здоровы. У пожилых людей, особенно тех, кто курит, служит большим поводом для беспокойств.
Чаще появляется небольшое количество ярко-красной крови или пенистые алые прожилки (смесь слюны и мокроты с кровью при кашле). Она, как правило, выделяется из легких и часто является результатом продолжительного кашля или инфекции органов грудной клетки.
Если кровь темная и содержит кусочки пищи или что-то вроде кофейной гущи, она может исходить из пищеварительной системы. Это серьезная проблема, которая требует немедленной госпитализации или обращения за квалифицированной медицинской помощью.

Если вы кашляете кровью по утрам, как можно скорее пройдите осмотр у врача.
Особенно важно пройти диагностику, если:
- в мокроте больше нескольких чайных ложек крови;
- имеется сопутствующая боль в груди, головокружение, лихорадка, слабость или прогрессирование одышки;
- наблюдается анорексия или необъяснимая потеря веса;
- кровь присутствует в моче или стуле.
Доктора могут попросить сдать образец мокроты, чтобы его можно было проверить на наличие инфекции, если у больного появился привкус крови. Вероятно, потребуется сдать другие тесты, такие как анализы крови.
Терапевт, в случае необходимости, может направить больного на рентгенографию грудной клетки или более детальное сканирование, такое как компьютерная томография. В некоторых случаях могут потребоваться дополнительные анализы, чтобы обнаружить источник кровотечения.
Часто проводят бронхоскопию, при которой главные воздушные пути легких исследуются с помощью трубки с камерой на одном конце.
Наиболее распространенными причинами кровохарканья являются:
- Длительный тяжелый кашель.
- Инфекция органов грудной клетки, особенно если мокрота обесцвечена или содержит гной. У вас может наблюдаться лихорадка, или чувство тяжести за грудиной.
- Бронхоэктаз. Его отличительным признаком будет надсадный и удушливый кашель.
Иногда тяжелое кровотечение из носа, рта или горла может привести к смешиванию крови со слюной, что симулирует другие симптомы.
Реже кровохарканье может быть результатом:
- Эмболии (сгустка крови). Состояние обычно вызывает внезапную одышку и боль в груди.
- Отека (жидкость в легких). Мокрота будет розовой и пенистой. Обычно развивается у людей с ранее существующими проблемами сердца.
- Рака легкого. Появление более вероятно, у курильщиков старше 40 лет.
- Туберкулеза — тяжелой инфекции легких, с сопутствующей лихорадкой и потоотделением.
- Онкологического заболевания горла и гортани.
- Приема антикоагулянтов — препаратов, которые помогают остановить или замедлить свертывание крови (таких как варфарин, ривароксабан или дабигатран).
![]() www.nhs.uk
www.nhs.uk
Прожилки крови при простуде во время кашля
Может ли появиться кашель с кровью при простуде? Инфекционные заболевания верхних дыхательных путей являются нередкой причиной кровохарканья. На кашель с кровью при инфекциях респираторной системы приходится 60-70% от общего числа случаев. Они могут быть вызваны инвазивными бактериями, такими как Стафилококк или Псевдомонада, а также грибами.
Вирусы гриппа и парагриппа, могут привести к развитию тяжелого кровохарканья. Это связано с обширной травматизацией и воспалением пораженных дыхательных путей при простуде.
Вследствие чего уменьшается прочность сосудистой стенки и может произойти её разрыв или микроскопические трещины, через которые просачивается содержимое кровеносных сосудов.
![]() www.thehealthsite.com
www.thehealthsite.com
Опасность проблемы у курильщика
Хотя любой может обнаружить у себя данный симптом, наибольшему риску подвергаются люди злоупотребляющие табаком, особенно лица пожилого возраста. Наряду с многочисленными патологическими побочными эффектами, чрезмерное курение может также вызвать кровохарканье.
Это связано с тем, что злоупотребление табаком повреждает ткани респираторной системы. Симптом обычно исчезает, после полного и безвозвратного отказа от курения.
Часто у курильщика бывает сильный утренний кашель с кровью. В этих случаях симптом не является опасным для жизни, а просто побочным эффектом перегруженных дыхательных путей.
![]() www.medicaldaily.com
www.medicaldaily.com
Появление симптома при бронхите
Это заболевание дыхательных путей, вызывающее воспаление и отек бронхов, которое может протекать в острой или хронической форме. Является очень распространенной причиной кровохарканья, возникающего в результате повторяющегося, длительного и мучительного кашля, который постоянно раздражает и, в конечном итоге, травмирует и разрушает слизистую оболочку дыхательных путей (бронхов и бронхиол).
Гемоптизис при бронхите отличается обычно скудными прожилками и часто ассоциируется с гнойной мокротой и обильными, непрозрачными, желтовато-белыми выделениями. Иногда присоединяется невыраженная лихорадка и свистящее дыхание, которое можно обнаружить с помощью стетоскопа.
Обычно мокроту исследуют под микроскопом, чтобы найти патогенного виновника болезни. Рентген грудной клетки чаще нормальный при острой форме недуга. При хроническом подтипе заболевания выявляется усиление рисунка бронхиального дерева, обильно выделяется кровь.
Как только появился хоть один тревожный симптом болезни, необходимо срочно пройти обследование.
Пациенту назначают супрессивные средства от кашля (подавляющие препараты) и антибиотики. Лечение острого бронхита может включать ингаляционный альбутерол, который поступает в дыхательные пути через распылитель (устройство, продуцирующее аэрозоль и вдыхаемое в терапевтических целях). При острой или хронической форме заболевания также могут быть полезны ингаляционные стероиды.
Ухудшение состояния обычно требует назначения антибиотиков. Препараты против кашля, который может ухудшаться ночью, отлично подходят для его подавления. Последний сохраняется более двух недель у 25% пациентов.
![]() www.healthcommunities.com
www.healthcommunities.com
![]() www.activebeat.com
www.activebeat.com
Кровяной кашель при пневмонии у взрослых
Это инфекционное заболевание легких, вызванное рядом различных микроорганизмов, приводящее к воспалению воздушных мешочков или альвеол. Пневмония может быть вызвана различными агентами, чаще всего бактериями, вирусами, грибами или редко паразитами.
Стрептококк является наиболее распространенной бактериальной причиной заболевания. Факторы риска, повышающие вероятность развития недуга, включают ослабленную иммунную систему, курение, хронические состояния (например, астму, сердечные патологии, рак и диабет).
Когда здоровый человек вдыхает один из этих патогенов, реагирует иммунная система, препятствуя воспроизведению микроба и возникновению болезни. Но у людей с ослабленной иммунной системой (например, со СПИДом) микроорганизмы оседают в тканях, где они растут и размножаются.
Когда ткань пытается защитить себя, легкие заполняются жидкостью и гноем. Возникают нарушения целостности сосудов, вызванные болезнетворными бактериями и воспалительной реакцией организма. В связи с этим в выделяемой мокроте при пневмонии у взрослых появляются примеси красного цвета.
Симптомы могут включать:
- кровохарканье и кашель,
- лихорадку,
- озноб,
- одышку,
- тошноту и рвоту,
- усталость,
- диарею.
Пневмония может быть классифицирована как внебольничная и связанная с медицинским обслуживанием (развивается в больничных условиях). Первая является наиболее распространенным типом патологии.
Антибиотики являются краеугольным камнем лечения. Осложнения могут включать бактериемию, абсцесс и накопление жидкости вокруг легких.
![]() www.healthcommunities.com
www.healthcommunities.com
![]() www.activebeat.com
www.activebeat.com
Причины недуга у ребенка
Источником кровохарканья чаще всего является дыхательная система.
Есть два сосуда, которые снабжают легкие:
- легочная артерия, которая представляет собой систему низкого давления;
- бронхиальная сеть с высокими показателями артериального напора.
Кровохарканье у ребенка может возникать, когда поврежден любой из этих сосудистых клубков. Массивный гемоптизис, обычно предполагает повреждение в бронхиальных сосудах высокого давления, определяется наличием более 8 мл крови на кг массы тела в течение 24 часов.
Кровохарканье редко встречается у детей, особенно младше 6 лет, потому что они склонны глотать свою мокроту. При оценке ребенка, с данным симптомом, важно определить источник, поскольку кровь, возможно, поступала из внелегочных участков, таких как верхние дыхательные пути или из желудочно-кишечной системы.
Эта разница важна, поскольку она меняет планы обследования и лечения. Кашель с кровью характеризуется ярко-красным цветом, пенистостью со щелочной реакцией.
Врачу необходимо провести полный общий физический осмотр, который включает жизненно важные показатели (артериальное давление, сердечный ритм, скорость дыхания и температуру) и параметры роста. При поражении легкого могут выслушиваться аномальные звуки, включая локализованное свистящее дыхание (при инородных телах).
Около 40% кровохарканья при патологических процессах обусловлено острыми инфекционными расстройствами, такими как:
- абсцесс легких;
- альвеолярные синдромы кровоизлияния (например, связанные с почечной недостаточностью или ревматологическим заболеванием);
- бронхиальная аденома;
- заболевания соединительной ткани (например, синдром Гудпасчера, васкулит)
- иммунодефицит;
- инфекция нижних дыхательных путей;
- кистозный фиброз;
- легочная артериовенозная мальформация;
- тромбоэмболия;
- метастатический рак;
- новообразования (нетипичные);
- пневмония;
- сосудистые патологии;
- травма;
- трахеобронхит;
- цилиарная дискинезия.
Необходимые лабораторные тесты для выявления причины мокроты с кровью при кашле:
- оценка уровня гемоглобина;
- исследования коагуляции для исключения её нарушений;
- анализ образа мокроты дыхательных органов, для обнаружения микроорганизмов, грибов и микобактерий.
Рекомендованная инструментальная диагностика:
- Рентгенография грудной клетки. Проведение желательно во многих случаях кровохарканья. Аномальная картина может быть при ателектазе, пневмотораксе, альвеолярных инфильтратах или некоторых неопластических процессах.
- Компьютерная томография выполняется при неинформативности первого метода. Полезна для дальнейшего изучения паренхимы легкого и связанной с ней сосудистой системы.
- МРТ проводится для оценки состояния структур средостения, а также при обнаружении артериовенозных мальформаций. Не всегда выполнима и обычно требует седации ребенка.
- Бронхоскопия. Если лабораторных и инструментальных исследований недостаточно для определения места и причины кровохарканья, назначается данная процедура.
![]() www.learn.pediatrics.ubc.ca
www.learn.pediatrics.ubc.ca
Источник
Выделение незначительного количества прозрачной мокроты при кашле является нормальной реакцией организма на раздражитель, попадающий в дыхательные пути. Что значит кровь в мокроте и опасно ли это описано ниже. Следует разобраться, что может быть причиной возникновения данного симптома и продифференцировать его между заболеваниями, которые привели к патологии.
Что такое кашель с кровью
Кашель с кровью или кровохарканье – это любые варианты выделения крови во время кашля, характеризующие повреждение кровеносных сосудов дыхательной или иных систем. С мокротой могут быть обильные или единичные кровянистые выделения. Все это связано с характером повреждения травмирующего фактора.
Также существует классификация истинного и ложного кровохарканья. Первое встречается редко – 25% всех клинических примеров, когда второе – в 75%, являющимся последствием повреждения сосудов внелегочных структур.
К какому врачу обратиться
Кашель с кровью является настораживающим симптомом определенного заболевания. В одном случае, такой кашель не несет в себе угрозы для жизни человека, в другом же – наоборот.

Существует ряд признаков угрожающих состояний, при которых следует вызвать скорую помощь или немедленно обратиться к врачу:
- кровь во время кашля после получения травмы грудной клетки;
- боль;
- одышка;
- пенящаяся, алая кровь в мокроте;
- прожилки крови появились у пациента, перенесшего недавно операцию на грудной клетке;
- обильное выделение кровянистой мокроты с повторными эпизодами.
При таких состояниях скорая помощь сама определит, к какому специалисту направить больного.
Если вышеперечисленных признаков нет, а причина кровохарканья так и не известна, следует, в первую очередь, обратиться к терапевту, так как он является специалистом широкого профиля. Если дело касается ребенка, в этом случае следует вести его к педиатру. Терапевт проводит опрос, обследование таких пациентов и, основываясь на лабораторных данных, решает, к какому более узкому специалисту их направить.
Терапевт может направить:
- Если кашель с кровью связан с повреждением ротоглотки, носоглотки, то данными больными займутся отоларингологи.
- При появлении такого признака на фоне легочных заболеваний (пневмония, эмфизема), пациентами займется пульмонолог.
- Если кровохарканье связано с патологией сердца, таким человеком займется кардиолог.
- Кровянистые выделения с кашлем на фоне инфекционных заболеваний – удел инфекционистов.
Иногда могут быть задействованы такие узкие специалисты, как:
- фтизиатр (при подозрении на туберкулез);
- аллерголог (при положительном аллергическом анамнезе);
- онколог (для исключения рака легких, бронхов);
- стоматолог (при повреждении полости рта и десен);
- хирург (если проводилась ранее операция на грудной клетке).
Диагностика причин появления кашля с кровью
Для диагностики заболевания, которое сопровождается кровохарканьем, следует провести ряд обследований:
- Общий осмотр, перкуссия, пальпация и аускультация.

- Лабораторное исследование: общий анализ крови (гемоглобин, эритроциты, тромбоциты, СОЭ), для исключения большой кровопотери и воспалительной реакции; биохимический анализ крови; анализ мокроты (определение количества эритроцитов в мокроте, наличие в мокроте возбудителя туберкулеза и других возбудителей); анализ кала на яйца глистной инвазии (для исключения этого фактора).
- Инструментальные данные: спирометрия (оценка функции легких, определение скорости выдыхаемого воздуха для исключения хронического обструктивного заболевания легких — ХОЗЛ); пробы с препаратами, расширяющие бронхи (Сальбутамол), для исключения бронхиальной астмы и других аллергических состояний; определение газового состава крови с помощью пульсоксиметра; рентгенография органов грудной клетки; фибробронхоскпия (осмотр слизистой оболочки бронхов с помощью специальной аппаратуры); компьютерная томография; биопсия легкого (на онкологию); ангиопульмонография – исследование сосудистого рисунка легких; бодиплетизмография (как спирография – цель та же).
В каких случаях кашель с кровью опасен
Кашель с кровью (это может быть признаком любой патологии, опасной для жизни человека) должен побудить пациента обратиться за медицинской помощью для выявления заболеваний.
Они следующие:
- Пневмония, тяжелая форма.
- Онкология.
- Сердечная и сосудистая недостаточность, сопровождаемая отеком легких.
- Туберкулез легких.
- Тромбоэмболия легочной артерии (как поздний признак).
Кровь в мокроте по утрам
Обычно прожилки крови в мокроте по утрам связаны со сменой горизонтального положения тела вертикальным.
Самые частые причины выделения крови с кашлем в утренние часы:
- Поражение ротовой полости (кровоточивость десен, небных миндалин).
- Кровь из носоглотки.
- Аллергические реакции.
- Бронхоэктатическая болезнь.
- Инородное тело в дыхательной системе (смещение тела и дополнительное повреждение слизистой оболочки).
- Рак легких или доброкачественные новообразования.
- Проведенные накануне диагностические процедуры (фиброгастродуоденоскопия, бронхоскопия).
- Хронический бронхит в стадии обострения.
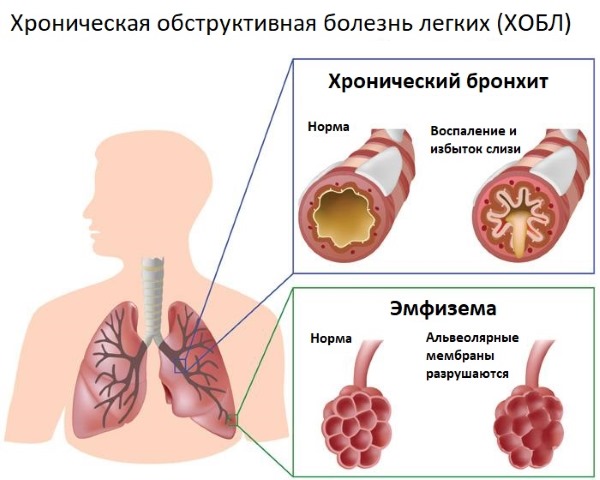
- Туберкулез.
- Другие заболевания (профессиональная патология легких, паразитарные заболевания, разрыв кисты в легочной ткани, болезни крови, инфаркт миокарда, заболевания, связанные с женской половой системой).
При простуде во время кашля
Причины возникновения кровавого кашля при простуде:
- Риновирусная инфекция (поражение слизистой оболочки ротоглотки и носоглотки с последующим воспалением, нарушение целостности поверхностных сосудов).
- Тонзиллит (поражение небных миндалин, воспалительная реакция).
- Аллергическая реакция на прием препаратов от простуды (защитная реакция организма).
- Ларингит (воспалительное заболевание слизистой гортани).
- Трахеит (воспаление слизистой оболочки трахеи).
Основными симптомами простуды будут:
- Общая слабость.
- Повышенная температура тела.
- Чихание. Насморк.
- Утомляемость.
- Болезненность в горле.
- Осиплость голоса.
При кашле без температуры
Кашель с кровью – это может быть причина некоторых опасных заболеваний, не сопровождающихся повышением температуры.
Причины возникновения такого кашля:
- Сердечная и сосудистая недостаточность (сопровождается поражением легких – отеком).
- Аллергическая реакция (бронхиальная астма).
- Инородные тела в дыхательных путях.
- Новообразования в легких.
- Токсические вещества, попадающие с воздухом при вдохе.
- Паразитарные заболевания.
- Профессиональные болезни, связанные с дыхательной системой.
- Курение.
Сопутствующей симптоматикой таких состояний будут:
- Резкое ухудшение самочувствия (при попадании токсических веществ, паразитарных заболеваниях).
- Острое затруднение дыхания (нарастание отека при аллергическом ответе, попадании инородного тела, отеке легких).
- Болевой синдром в грудной клетке и/или горле.
- Сыпь, возможный зуд (внешние проявления аллергии, паразитарного заболевания).
При бронхите
Кашель с кровью чаще всего встречается при хроническом бронхите, нежели при его острых формах.
Это состояние может быть обусловлено такими причинами:
- Различные инфекции (грипп, ОРВИ), влекущие за собой гипертрофию слизистой оболочки бронхов на различном уровне, с усиленным выделением слизи (бронхи большого, среднего и малого диаметра, включая бронхиолы, вовлеченные в патологический процесс). За счет гипертрофии вышележащих структур увеличение давления в альвеолах и их разрыв при кашлевом толчке с выделением крови.
- Курение (поражение слизистой бронхов).
- Профессиональные заболевания (силикоз).
- Вирус иммунодефицита человека (за счет понижения иммунитета, повышенная восприимчивость организма к различным инфекционным агентам).
Сопутствующие признаки бронхита:
- Субфебрилитет.
- Повышенная утомляемость.
- Болезненность в грудной клетке.
- Проявления предшествующей простуды (насморк, чихание, осиплость голоса, болезненность в горле).
- Одышка.
При пневмонии
Пневмония – воспалительное заболевание, которое характеризуется экссудативным воспалительным выпотом в мельчайшие пузырьки легкого – альвеолы. Из этого следует нарушение газообмена и проницаемости легочных капилляров. Данный процесс может происходить как в одном, так и в двух легких.
 Кашель с кровью может возникать при проявлении пневмонии.
Кашель с кровью может возникать при проявлении пневмонии.
Причины развития пневмонии:
- Бактерии: пневмококки; стафилококки; хламидии; легионеллы; кишечная палочка; стрептококки; клебсиеллы; микоплазма.
- Грибковое поражение.
- Вирусы.
- Аспирация рвотными массами.
- Вдыхание ядовитых веществ.
- Застойная пневмония (у тяжелобольных, находящихся длительное время в постели).
Факторы, предрасполагающие к развитию пневмонии легких:
- вирус иммунодефицита человека;
- пожилые люди;
- сахарный диабет;
- асоциальный образ жизни (наркомания, токсикомания, алкоголизм);
- обструктивная болезнь легких.
При длительном течении пневмонии мокрота приобретает розовый оттенок, свидетельствующий о том, что проницаемость стенок альвеол и капилляров повышена или целостность их нарушена. Кровь беспрепятственно попадает в просвет бронхиального дерева и выводится с кашлем.
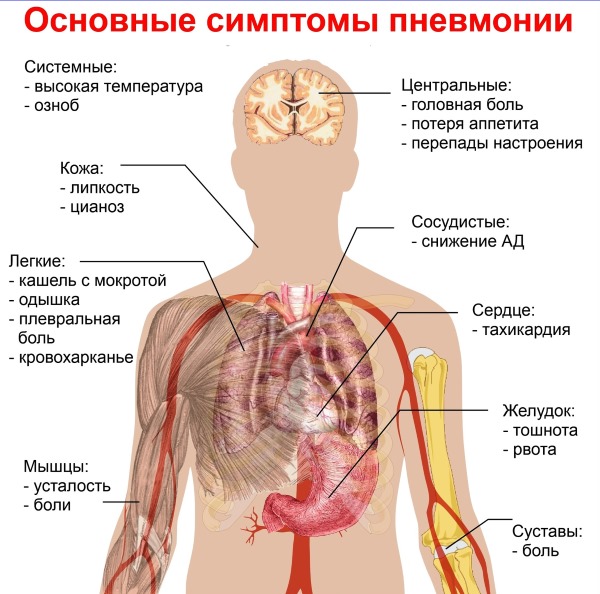
Симптоматика воспаления легких такова:
- повышенная температура тела (иногда отсутствие температуры);
- нарастающая одышка;
- болезненность в грудной клетке;
- повышенная утомляемость, сонливость;
- озноб;
- потливость в ночные часы;
- кашель с наличием незначительного количества мокроты;
- специфические симптомы, в зависимости от того, какой возбудитель вызвал развитие пневмонии (например, скудная симптоматика при хламидийном или легоинеллезном поражении легких, нежели при пневмококковом воспалении, где клиническая картина носит классический характер).
При ангине
Ангина (тонзиллит) – воспалительный процесс, протекающий в небных миндалинах ротовой полости. Чаще всего вызывается стрептококком. Изначально слизистая дужек и небных миндалин воспаляется, а после покрывается белым налетом. Под самим налетом будет поврежденная слизистая.
Эта клиническая картина описывает попадание бактериальной микрофлоры на слизистую миндалин и дальнейшую борьбу лейкоцитов с чужеродными агентами, с выделением гноя или образованием той самой пленки.
Кашель с кровью – это может быть признак неудачного вмешательства извне в ротовую полость, с целью убрать белый налет с миндалин, с повреждением самой слизистой оболочки. Отсюда появится слюна с примесью крови.
Причины развития ангины и кашля с кровью:
- Стрептококк.
- Стафилококк.
- Вирусы.
- Грибковое поражение.
Основные симптомы ангины:
- повышенная температура тела;
- боль в горле, усиливающаяся при глотании и прохождении твердой пищи;

- общая слабость;
- озноб;
- белый налет или сероватый (при грибковом поражении часто);
- изначальное покраснение миндалин с одной стороны;
- увеличенные и болезненные подчелюстные лимфатические узлы;
- кашель;
- потеря аппетита.
Следует также знать, что сходные клинические признаки с ангиной имеет не менее грозное заболевание, как дифтерия.
Возбудитель – corynobacteriae diphteriae, поражает миндалины так же, как и ангина, имея с ней общее начало:
- покраснение небных миндалин и дужек;
- покрытие их белым или сероватым налетом;
- температура тела и общая слабость.
Отличие ее от ангины:
- трудность при отделении налета от слизистой (при успешности – 100% повреждение слизистой оболочки с обильным выделением крови);
- может поражать две миндалины.
Кашель с кровью будет чаще встречаться при дифтерийном поражении, нежели при ангине, за счет врастания налета в слизистую оболочку и попытке пациента самостоятельно его снять.
При беременности
Причины кашля с кровью при беременности:
- Обострение хронического бронхита (на фоне пониженного иммунитета беременных).
- Появление крови в мокроте после получения травмы или при надсадном кашле (бронхиальная астма).
- Тонзиллит.

- Легочная форма туберкулеза.
- Болезни желудочно-кишечного тракта.
- Рак легких.
- Гематологические нарушения (нарушения свертываемости крови на фоне приема препаратов, как гепарин, клопидогрел).
- ТЭЛА.
- Патологии ротовой полости.
- Затяжная пневмония.
- Сердечная и сосудистая недостаточность (отек легких).
Главные симптомы:
- повышение температуры (часто встречается при воспалительном процессе);
- нарастает одышка (острое течение – при ТЭЛе; медленное — при сердечной и сосудистой недостаточности);
- выраженный болевой синдром (в грудной клетке – при отеке легких, бронхите, тромбоэмболии легочной артерии; в горле – при тонзиллите; в животе — патология желудочно-кишечного тракта и сердца);
- озноб, общая слабость (при повышенных цифрах температуры тела);
- потливость по ночам (часто при туберкулезе, пневмонии);
- потеря веса и бледность кожных покровов (кровотечения и рак легких).
Беременные весьма чувствительны ко всем заболеваниям, за счет пониженного иммунитета и на фоне гормонального дисбаланса.
Туберкулез бронхолегочной системы
Туберкулез легких – специфическое заболевание легких инфекционного характера, вызванное микобактерией туберкулеза. Протекает такое заболевание легких очень тяжело. Начало патологического процесса протекает бессимптомно и поэтому при появлении первых признаков возможного туберкулеза, следует незамедлительно обратиться за медицинской помощью.
Причины развития туберкулеза и появления крови в мокроте при кашле:
- Асоциальный образ жизни (наркоманы, алкоголики, токсикоманы).
- Переносчик открытой формы туберкулеза (высокий риск заражения воздушно-капельным путем).
- Патологии дыхательных путей.
- Пониженный иммунитет на фоне сопутствующих заболеваний (ВИЧ-инфекция, сахарный диабет, пневмония).
- Курение.
- Беременность (пониженный иммунитет).
- Плохие жилищные условия.
Кашель с кровью – это может быть основной и единственный признак туберкулеза.

Кроме такого симптома существует ряд других, таких как:
- повышенная температура тела (не всегда);
- озноб, повышенная утомляемость (при повышении температуры);
- высокая потливость, особенно в ночное время;
- одышка;
- боль в грудной клетке (редко);
- потеря веса.
Клиническая картина такого заболевания довольно стертая. При появлении вышеперечисленных признаков следует незамедлительно обратиться к врачу (особенно те лица, которые состоят на диспансерном учете у фтизиатра).
У курильщика
Кашель курильщика – частое явление. Даже бросив курить, кашель будет продолжаться с такой же частотой. Это связано с восстановлением слизистой бронхов, трахеи.
Самые частые причины развития кашля с кровью у лиц, которые курят:
- хроническая обструктивная болезнь легких;
- аллергическая реакция на дым;
- надсадный кашель с трудно отделяемой мокротой (повреждение поверхностных сосудов при сильном кашле);
- носовые кровотечения;
- туберкулез легких.
Первыми симптомами курящих людей, кроме кашля, с выделением мокроты будут:
- одышка;
- иногда повышение температуры тела.
При тромбоэмболии легочной артерии
Тромбоэмболия легочной артерии – опасное заболевание, поскольку оно прогрессирует в течение короткого времени. Это связано с полным или неполным перекрытием просвета легочных артерий мигрировавшим тромбом.
Причины возникновения тромбоэмболии:
- малоподвижный образ жизни;

- вредные привычки (курение, алкоголь);
- полученные травмы;
- возраст (чаще у пожилых);
- прием некоторых препаратов (гормональных, химиотерапия);
- сопутствующие заболевания (варикозное расширение вен, тромбофлебит, сахарный диабет, онкология);
- наследственность (нарушена свертываемость крови);
- манипуляции (периферический венозный катетер, длительно стоящий, вызывает тот же тромбофлебит).
Симптоматика такого заболевания резко выражена:
- цианоз носогубного треугольника;
- выраженная одышка;
- панический страх смерти;
- внезапная болезненность в груди;
- учащенный пульс;
- кровохарканье;
- резкое падение АД.
Кровохарканье при тромбоэмболии легочной артерии – довольно частое явление.
При абсцессе легкого
Абсцесс легкого – гнойно-некротическая полость в легком, образованная за счет расплавления легочной ткани. Начинается данный процесс воспалением определенного участка легкого. Далее воспалительный очаг растет, а в центре очага происходит отмирание клеток. От центра к периферии зона легкого расплавится и отграничится от окружающей здоровой ткани плотной грануляционной оболочкой.
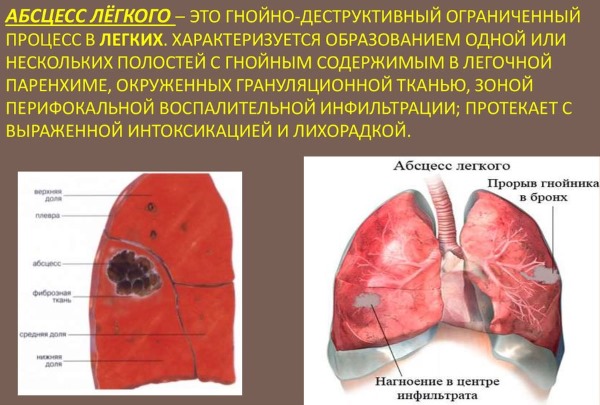
Причины развития заболевания:
- бактерии (чаще грамположительные – золотистый стафилококк, реже – грамотрицательные);
- инфаркт легкого (при ТЭЛА);
- аспирация рвотными массами;
- бронхоэктатическая болезнь;
- травмы.
Симптоматика такого заболевания яркая:
- спонтанное начало;
- повышенная температура тела (40 и более);
- озноб;
- общая слабость;
- кашель с выделением крови, гноя;
- одышка (иногда);
- потливость по ночам;
- неприятный запах изо рта.
При бронхоэктатической болезни
Бронхоэктатическая болезнь – заболевание бронхиального дерева, связанное с необратимым видоизменением бронхов (бронхоэктазы). Такие видоизменения функционально неполноценны.
Причины развития:
- врожденное заболевание – недоразвитие бронхов;
- приобретенное – за счет хронических заболеваний легких, бронхов (туберкулез, хронический бронхит, пневмония);
- попадание инородного тела в бронх.

Одним из важных симптомов бронхоэктатической болезни является кашель с обильным выделением крови и гноя, особенно в утренние часы.
Это может быть связано с нарушением целостности измененного бронха и вовлечением его в инфекционный процесс.
Также будут:
- повышение температуры тела (до высоких цифр);
- неприятный запах изо рта;
- озноб;
- общая слабость;
- одышка.
Кашель с кровью является серьезным симптомом неполадок со здоровьем, который не следует игнорировать. Зная характер мокроты и учитывая сопутствующую симптоматику при опасных состояниях, можно приблизительно понимать, что может быть причиной к

