Слизь в бронхах с кашлем
С помощью мокрого кашля организм избавляется от инфекции в органах дыхания. Выделение мокроты – это способ выведения бактерий из гортани, бронхов и лёгких, поэтому такой кашель – это только признак заболевания. Каковы пути возникновения недуга и как лечить мокрый кашель?
Разновидности симптома болезни
Лечение мокрого кашля у взрослых предполагает определение его вида. На основе длительности недомогания выделяют следующие разновидности:
1. Острый. Возникает как симптом инфекционного заболевания, вследствие попадания инородного тела в дыхательные пути или вдыхания химических и токсических веществ. Длительность – не более 3 недель.
2. Хронический. К причинам этого вида кашля относятся болезни легких и бронхов, накопления слизи в дыхательных путях. Такой кашель длится от 3 недель.
После определения вида выявляют причины недомогания – это помогает понять, как лечить влажный кашель.
Причины появления
Лечение мокрого кашля следует начинать с правильного выявления спровоцировавших его причин. Наличие кашлевого рефлекса является признаком развития нескольких заболеваний – как легко поддающихся лечению, так и более серьёзных патологий.
Среди причин влажного кашля у взрослого встречаются следующие болезни:
1. ОРЗ и ОРВИ – это самые распространённые причины возникновения бактерий и мокроты в организме.
2. Синусит, ринит, гайморит. Об этих патологиях свидетельствует кашель ночью или после пробуждения.
3. Бронхит, воспаление лёгких. Бронхиальный секрет помогает организму избавиться от бактерий. Если правильно лечить бронхит, не допуская перехода заболевания в более тяжёлую форму, то кашель пройдёт вместе с бронхитом.
4. Аллергическая реакция. Кашель с мокротой – обычное явление при попадании в дыхательные пути аллергенов – органических или химических веществ, вызывающих воспаление. Аллергические процессы могут носить и сезонный характер, при этом очень важно отличить их от ОРВИ.
5. Отёк легких, при котором в альвеолы попадает плазма крови.
6. Сердечная недостаточность. Кашель с мокротой – нередкое явление при нарушении работы сердечной мышцы.
7. Коклюш. При этом заболевании кашлевой синдром носит затяжной, приступообразный характер.
8. Туберкулез. Эту патологию сопровождает наличие в мокроте капелек крови, заметные при откашливании.
9. Переохлаждение. В этой ситуации пациент страдает от повышения температуры тела.
10. Неблагоприятные производственные условия. Пыль и частицы вредных веществ могут попадать в дыхательные пути, при этом при помощи защитных средств не всегда удаётся избежать кашлевого синдрома.
Как правило, определить природу возникновения и правильно вылечить влажный кашель сможет только врач. Особенно важна врачебная помощь в случае, когда кашлевой синдром при ОРВИ и ОРЗ беспокоит дольше двух недель – возможно, он является признаком более тяжёлого заболевания.
Симптомы опасного положения
Существует ряд признаков, по которым можно определить, что пациенту требуется срочное обращение к специалисту. Ситуация становится опасной в следующих случаях:
· температура 37,5-38 ºС держится дольше недели, а 38 ºС — дольше трёх дней;
· пациент теряет вес, обильно потеет, жалуется на отсутствие аппетита;
· приступы возникают внезапно и не проходят дольше часа;
· мокрота становится более вязкой и обильной;
· в слизи наблюдаются кровь и гной.
В поликлинике пациента направят на сдачу анализов, что позволит выяснить возможные предпосылки патологии и степень её тяжести. Обследование также включает в себя флюорографию и прослушивание органов дыхания на наличие хрипов. Дополнительно у пациента могут взять мазок из гортани.
Лечение патологии
После обнаружения причин следует приступать к избавлению от симптома болезни. Существуют разные способы лечения – от современных медицинских препаратов до традиционных рецептов, проверенных временем. Как вылечить мокрый кашель, чтобы недуг не беспокоил снова и снова?
Традиционные методы
Традиционные и знакомые с детства методы становятся менее популярными, но от этого они не теряют своей эффективности. К наиболее действенным средствам, избавляющим от кашлевого синдрома, относятся горчичники и банки. Горчичники применяются для лечения влажного кашля без температуры, так как этот метод способствует ещё большему нагреванию тела. Также противопоказаниями являются повышенная чувствительность организма, опухоли, астма, псориаз.
Горчичники нужно смочить в тёплой (40-45°) воде и приложить на область грудины чуть ниже лопаток и молочных желез. Сверху необходимо положить полотенце и накрыть пациента пледом. Для лечения влажного кашля у взрослых держать горчичники рекомендуется не больше 15 минут, у детей — не более 7 минут. После процедуры кожу следует вытереть полотенцем и снова укутать пациента.
Ещё одной эффективной процедурой, с помощью которой можно лечить кашель без температуры – это лечение банками. При применении стеклянных банок требуется иметь дело с огнём. Современный аналог традиционных банок – банки вакуумные. Их можно поставить простым нажатием руки.
Процедуру проводить следующим образом:
1. Банки осматривают на целостность и избавляются от треснувших или имеющих другие дефекты.
2. Банки моют горячей водой с мылом.
3. Пациента укладывают вниз животом на твёрдую поверхность и смазывают его спину кремом.
4. На металлическую спицу накручивают вату, смачивают её спиртом, встряхивают и поджигают.
5. Внутрь медицинской банки помещают горящую спицу на 2 секунды.
6. Банку помещают на спину.
7. После размещения всех банок пациента укутывают тёплым одеялом.
8. Банку снимают, слегка наклонив её в сторону — это поможет пропустить воздух внутрь и снять банку.
Время проведения процедуры — примерно 30 минут.
Внимание! Ставить банки на область позвоночника строго противопоказано.
Также противопоказаниями к использованию банок являются повышение температуры, туберкулез, онкология и инфекционные кожные заболевания.
Медикаментозное лечение
Приверженцы медикаментозных препаратов также могут найти подходящий способ остановить кашель. Лечение «продуктивной» формы недуга проходит с помощью отхаркивающих и разжижающих мокроту средств. Поэтому лечить влажный кашель препаратами от сухого противопоказано: они препятствуют кашлевому рефлексу и не позволяют слизи выйти из дыхательных путей. Подобное лечение бесполезно: мокрота и бактерии задерживаются в организме, а это значит, что воспаление будет только прогрессировать.
Полезно использовать средства, состав которых включает следующие растительные вещества:
· чабрец;
· имбирь;
· подорожник;
· солодка
· сенега;
· алтей;
· примула.
В аптеке следует уточнить, для какого вида кашля будет использоваться средство. Муколитические препараты – это лекарства, которые разжижают и выводят мокроту. К этой категории медикаментов относятся:
· Амбробене;
· АЦЦ;
· Мукосол;
· Бромгескин;
· Мукобене;
· Амбробене;
Эти средства применяют, если мокрота вязкая и густая. Если же бронхиальный секрет жидкий, то необходимо вывести его из дыхательных путей. Для этого используют средства отхаркивающего действия:
· Мукалтин;
· Трависил;
· Раствор или порошок гидрокарбоната натрия;
· Пектусин;
· Доктор МОМ;
· Лазолван;
· Бронхикум;
· Стоптуссин.
Большинство вышеперечисленных препаратов представлены в разных формах – таблетки, мази, сиропы.
Существуют отхаркивающие средства на основе растительных компонентов, в состав которых входят также и синтетические вещества. Многие препараты сочетают в себе свойства как муколитических, так и отхаркивающих средств, за счёт чего они обладают двойным действием. Лечить мокрый кашель у взрослых полезно и с помощью гомеопатических мазей – нанесённый на каожу состав проникает в кровь, разогревая и оздоравливая организм.
Народные рецепты
Народная медицина также прекрасно избавляет от мокрого кашля у взрослых. Проверенные не одним поколением рецепты способны вылечить кашель в домашних условиях. При этом народные средства от мокрого кашля будут стоить минимальных затрат.
Недомогание можно вылечить с помощью следующих рецептов:
1. Самый популярный и знакомый способ: смешать горячее молоко с мёдом и сливочным маслом. Также в молоке можно сварить луковицу и зубчик чеснока, вынуть их и добавить ложку мёда. Пить такое средство нужно по 1 ст.л. каждый час.
2. Сварить 1-2 плода инжира в 200 мл молока в течение 15-20 минут. Отвар принимать горячим 2 раза в день.
3. Залить 2 ч.л. льняных семян 250 мл воды. Варить 10 минут. Добавить мёд и пить в течение суток.
Избавиться от мокроты помогут следующие травяные отвары и настои:
1. Отвар подорожника – принимать 3 раза в день за 20-30 минут до еды по 1/3 стакана.
2. Принимать внутрь после еды отвар ромашки – это растение обладает противовоспалительным эффектом и успокаивающим действием.
3. 1 ст.л. шалфея залить 250 мл кипятка. Настоять 20 минут, процедить и добавить немного мёда. Средство пить тёплым около 4 раз в день.
4. Смесь половины стакана почек березы со стаканом липового цвета залить стаканом воды и варить около 5 минут. Средство процедить, остудить, добавить 1 ч. л. мёда. Выпить в течение дня за 4 приёма.
Мокрый кашель у взрослого устраняется с помощью обычных лука и чеснока. Их нужно нарезать и вдыхать пары несколько раз в день.
Избавиться от мокроты поможет и вдыхание паров картофеля – они смягчают и увлажняют слизь. Кастрюлю с картофелем нужно завернуть в полотенце, а пациенту следует накрыться одеялом. Длительность процедуры составляет 5-7 минут.
Народная медицина – это хорошее дополнение к основному лечению. Пользуясь её методами, важно быть особенно внимательным к своему здоровью. Если состояние ухудшается, то нужно принимать более серьёзные меры.
Профилактика: как оставаться здоровым
Средства от влажного кашля отличаются большим разнообразием и степенью эффективности. Однако важно помнить – чтобы не допустить появления неприятного недуга стоит соблюдать простые профилактические меры:
1. Чаще проветривать помещение. Если кашель уже начался, то сухой и горячий воздух будет только способствовать застою слизи.
2. Отказаться от курения и избегать пассивной формы вдыхания табачного дыма.
3. Регулярно проводить влажную уборку.
4. Одеваться по погоде и избегать переохлаждения.
5. Быть осторожным в период сезонных эпидемий – избегать длительного нахождения в людных местах.
В любом случае, пациентам не рекомендуется заниматься самолечением, особенно, если недомогание принимает всё более серьёзные формы. Безобидный и часто встречающийся кашлевой рефлекс может быть симптом серьёзных болезней. Выбирать правильную стратегию терапии и определять, чем лечить мокрый кашель, должен специалист.
Источник
Появление бронхиальной мокроты связано с воспалительным процессом в бронхах, что стимулирует выделение слизи и её свертывание в мокроту. Это типичная проблема холодного времени года, которая может иметь много причин, но проявляется типичными симптомами, такими как кашель с мокротой и затрудненное дыхание.
Что такое бронхиальная мокрота
Бронхиальную мокроту, строго говоря, нельзя назвать болезнью, – это клинический признак воспаления дыхательных путей и, в частности, бронхиального дерева. Однако, в обыденном языке термин часто используется как синоним воспалительного процесса.
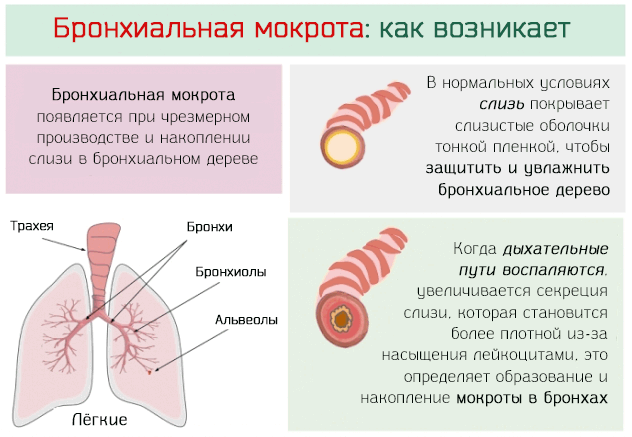
В некоторых случаях воспалительных процесс определяется болезнью, в других, напротив, он является следствием вдыхания различных раздражающих веществ, в том числе курение.
Несмотря на разнообразие причин, которые могут определить воспаление бронхов, оно всегда характеризуется чрезмерным производством и накоплением густой слизи или мокроты.
Как развивается воспаление бронхов
Чтобы понять, как развивается воспаление, необходимо понять, что такое слизь и каковы её функции.
Слизь представляет собой коллоидную смесь вязкой консистенции и имеет двойную задачу:
- Поддерживать постоянную влажность слизистых оболочек, предотвращая их высыхание.
- Фильтрация воздуха, который проходит через дыхательные пути. Частицы и микроорганизмы, которым удаётся пройти через полости носа, вязнут в слизи.
В физиологических условиях количество слизи, которое вырабатывается железами, невелико (не превышает 200 миллилитров), но этого достаточно, чтобы покрыть всю поверхность слизистых оболочек тонкой пленкой, обеспечивающей защиту и увлажнение всего дыхательного дерева.
Утилизация накопленной слизи и налипших частиц обеспечивается защитным механизмом, известным как «мукоцилиарный клиренс». Слизистые оболочки покрыты миллионами невидимых ресничек, которые производят согласованные движения и, одновременно, выталкивают слизь к голосовой щели, где она заглатывается в желудок.
Однако, если дыхательные пути охватывает воспалительный процесс, то движения ресничек замедляются, а количество выделяемой слизи увеличивается, которая становится более плотной из-за насыщения такими клетками крови, как лейкоциты. Всё это обуславливает застой и накопление слизи, которая в таких условиях принимает характер бронхиальной мокроты.
В этот момент запускается дополнительный механизм безопасности – кашель. Кашель является защитным рефлексом и происходит путём сильного выдоха с закрытой голосовой щелью и последующим её резким раскрытием. Повышение давления в дыхательных путях и, как следствие, скорости выхода воздуха наружу, позволяет вывести избыток мокроты и инородные тела.
Причины воспаления бронхов
Причины, которые могут вызвать воспаление нижних дыхательных путей, что приводит к образованию бронхиальной мокроты, как уже упоминалось, разнообразны, но можно выделить самые основные и наиболее распространенные.
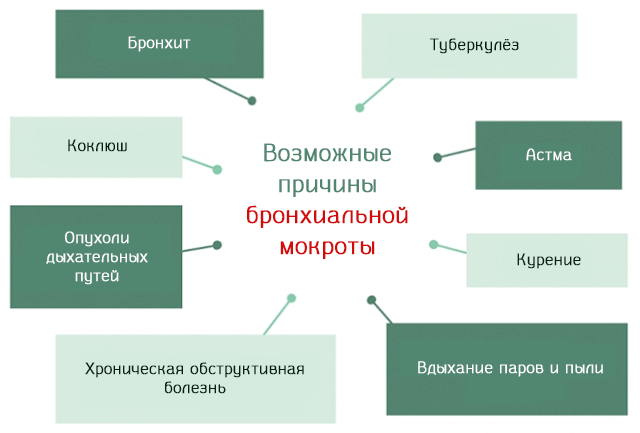
Патологические. Основными заболеваниями, которые могут привести к появлению бронхиальный мокроты, являются:
- Бронхит. Воспаление бронхов, вызванное вирусной или бактериальной инфекцией.
- Хроническая обструктивная болезнь легких. Которая ограничивает прохождение воздуха, в результате хронического воспаления. Причиной, как правило, является курение сигарет.
- Туберкулёз. Заражение легких и нижних дыхательных путей микобактерией Mycobacterium tuberculosis.
- Коклюш. Заражение бактерией Bordetella pertussis.
- Астма.
- Новообразования нижних дыхательных путей.
Непатологические. То есть вдыхание в течение продолжительного во времени раздражителей. Среди наиболее распространенных, конечно, сигаретный дым. Другими раздражителями могут быть пыль и пары, присутствующие на рабочем месте, такие как пыль, текстильный ворс, зерновая пыль и др.
Симптомы, сопровождающие бронхиальную мокроту
Все симптомы, которые сопровождают образования бронхиальной мокроты, зависят от характера воспалительного процесса.
Кашель. Более или менее обильный.
Мокрота, которая может быть различного цвета и текстуры, что указывает на характер воспаления:
- Жидкая, перламутровая, почти прозрачная мокрота. Признак воспаления без патогенов и, следовательно, вызванного астмой или раздражением бронхиального дерева, например, от курения сигарет.
- Густая, липкая, от желтого до зеленого цвета мокрота. Это признак бактериальной инфекции. Окраска обуславливается следами гноя, выбрасываемого вместе с мокротой.
- Густая, липкая, темно-зеленая и зловонная мокрота. Признак воспаления, вызванный гангреной с последующей бактериальной инфекцией.
- Мокроты с прожилками крови. Появляется когда слизистые оболочки изъязвлены и возникают кровотечения, следовательно, связана с опасными заболеваниями, такими как рак или туберкулёз.
- Серозная мокрота, чуть густая, пенистая и беловатого цвета. Может быть признаком рака бронхиол / альвеол.
- Серозная мокрота, немного густая, пенистая и розового цвета. Может быть признаком отёка легких (накопление жидкости в легочной ткани в пространстве дополнительных сосудов).
Затрудненное дыхание, связано с засорением дыхательных путей мокротой.
Боль в груди или в спине в области между лопатками.
Появление лихорадки с температурой, которая, в случае бактериальных инфекций, может достигать больших значений.
Диагностика причин бронхиальной мокроты
Первичная диагностика осуществляется на основе наблюдение клинической картины и, следовательно, симптомов, которые сопровождают образование бронхиальной мокроты.
Для подтверждения диагноза могут потребоваться дополнительные клинические и лабораторные исследования:
- Рентгенография органов грудной клетки, чтобы исключить пневмонию.
- Спирометрия. Тест, который измеряет дыхательную способность, чтобы исключить астму.
- Посев мокроты для определения возможного возбудителя инфекции.
Средств удаления бронхиальной мокроты
Правильное лечение бронхиальной мокроты обеспечивается выявлением причин, которые привели к воспалению и их устранением. Так как избыточное образование бронхиальной мокроты может быть связано со множеством заболеваний, не существует единого протокола лечения, и каждый случай оценивается в индивидуальном порядке.
Лечение непатологического воспаления бронхов обеспечивается удалением раздражающих факторов и приёмом симптомологических средств, чтобы сократить образование и удалить мокроту.
Для этого используются две различные категории лекарственных препаратов:
- Отхаркивающие средства. Стимулируют механизмы выброса мокрота.
- Муколитики. Разжижают мокроту, чтобы она легко отделялась от слизистой оболочки.
Природные средства лечения, как правило, направлены на лечение симптомов и, следовательно, способствуют отхождению мокроты.
Наиболее распространенными являются:
Вдыхание горячих паров. Самый простой метод – вдыхание паров непосредственно над кастрюлей с кипящей водой, в которую добавлены эфирные масла, такие как масло эвкалипта.
Питьё теплой жидкости способствует разжижению слизи и, следовательно, её отделению.
Мёд. Употребление с чаем помогает успокоить раздраженные слизистые оболочки, умерить боли в горле и разжижить мокроту.
Тимьян. Травяные чаи на основе сухого экстракта способствуют выходу мокроты.
Источник

Мокрота в легких – клинический признак заболеваний респираторного тракта инфекционной или аллергической этиологии. Это продукт секреции железистых структур, расположенных в слизистой оболочке бронхолегочной системы. При наличии местного воспаления функциональная активность желез повышается, кашлевые рецепторы раздражаются, мокрота выводится из организма.
В респираторной трубке здорового человека всегда имеется незначительное количество слизистого секрета, который не вызывает кашля, дискомфорта и прочих неприятных ощущений. В сутки вырабатывается 25-100 мл прозрачной слизи, выполняющей важные для организма функции: увлажнение дыхательных путей, уничтожение инфекционных агентов, выведение чужеродных веществ, участие в метаболических процессах. Это своего рода фильтр, задерживающий инородные частицы, которые попадают в дыхательную систему извне. Благодаря скоординированной работе ресничек мерцательного эпителия секрет поднимается к глотке и непроизвольно проглатывается. В норме человек не замечает происходящих явлений.
Под воздействием неблагоприятных факторов в органах дыхания развивается инфекционное или асептическое воспаление, которое сопровождается гиперпродукцией мокроты. Когда суточный объем вырабатываемого секрета достигает 500 мл, она не успевает перемещаться вверх, застаивается в легких и перестает удаляться естественным путем. При некоторых болезнях может скапливаться до 3-4 литров мокроты, в которой нередко обнаруживаются патологические включения: кровь, бактериальные клетки, частицы пыли, микролиты. Она заполняет просвет трахеи и бронхов. Дыхательные пути забиваются избытком слизи. Воздух с трудом поступает в легкие. У больных нарушаются процессы дыхания, питания, сна. Начинается кашель — защитный механизм, выводящий мокроту из организма. Обычно он сопровождается лихорадкой, болью в горле, ринореей.

Секрет трахеобронхиального дерева у здоровых людей состоит из воды, в которой растворены углеводы, протеины, соли, а также клеточных элементов — макрофагов и лимфоцитов. При патологии в мокроте появляются болезнетворные микроорганизмы: бактерии, вирусы, грибы. Это позволяет лабораторным путем определить этиологию заболевания и выявить возбудителя инфекционного процесса. По характеру мокроты можно установить стадию патологии и выбрать подходящую тактику лечения.
Диагностика заболеваний, при которых появляется мокрота в легких, заключается в проведении рентгенографического, бронхоскопического и томографического исследований, а также лабораторных тестов. Мокрота в легких – весомый показатель при проведении диагностических мероприятий. Лечение комплексное, включающее этиотропное, патогенетическое и симптоматическое воздействие. Выбор тактики определяется характером причинной патологии и результатами микробиологических исследований.
Виды
Мокрота в легких может иметь различный цвет, консистенцию, запах. В каждом конкретном случае физические свойства бронхолегочного секрета существенно отличаются. По его макроскопическим характеристикам можно предположить наличие у больного того или иного заболевания. Это связано со способностью патогенных микробов вызывать разнообразные патологические изменения в тканях дыхательных путей.
Основные виды мокроты в легких:
- Жидкая и прозрачная без запаха — признак катарального воспаления, острой левожелудочковой недостаточности, отека легких.
- Стекловидная и слизистая — при стенозе бронхов, который возникает у лиц с бронхиальной астмой.

- Вязкая, густая жемчужного цвета и слизистого характера — образуется при большинстве заболеваний бронхолегочной системы: бронхите, бронхиальной астме, раздражении респираторного тракта табачным дымом.

бронхит
- Густая и липкая желтого или желто-зеленоватого цвета — отхаркивание слизи с гноем свидетельствует об острой развернутой стадии заболевания. Гнойный секрет является признаком бактериальной инфекции, протекающей в форме бронхита или пневмонии.
- С красноватым оттенком и темными прожилками – присутствие крови в мокроте обусловлено разрывом кровеносных сосудов при онкопатологии и туберкулезном процессе. Выводимая слизь с вкраплениями часто окрашивается неравномерно и имеет структуру с пятнами или полосами.
- Ржаво-коричневая — продукт распада крови при крупозной пневмонии или внутреннем кровотечении.

пневмония
- Зеленая, вязкая и плохо отхаркивающаяся — признак стрептококковой инфекции и нагноительных процессов в респираторной системе. Гнилостный запах указывает на разрушение легочной ткани, обусловленное ростом и размножением гноеродных микробов. При дренировании абсцесса откашливается большое количество зловонного полужидкого секрета.
- Серая — появляется у лиц, проживающих в сильно загрязненной местности.
- Слизистая с желтоватым оттенком — проявление активной борьбы макроорганизма с вирусной инфекцией, локализованной в бронхах или легких, а также показатель полноценной работы иммунной системы.
- Канареечного цвета – наблюдается при эозинофильной инфильтрации легких и скоплении большого количества эозинофилов в бронхиальном секрете.
- Черная — содержит угольную пыль и встречается при пневмокониозах. В отдельных случаях мокрота черного цвета указывает на присутствие в органах дыхания неорганических веществ или «старой» крови, содержащей много гемосидерина.
Этиология
В органах дыхания здорового человека вырабатывается прозрачная мокрота жидкой консистенции без запаха и включений. Когда количество слизи становится избыточным, она накапливается в бронхах и легких, нарушая функции этих органов. Гиперпродукция слизистого отделяемого — признак инфекционного поражения или иного патологического процесса. При чрезмерных объемах выводимой мокроты в первую очередь следует заподозрить заболевания нижних структур респираторного тракта.
Причины образования избыточного количества бронхолегочного секрета:
- Бронхит и пневмония,
- Деструкция паренхимы органа — абсцедирование легочной ткани, гангренозный процесс,
- Бронхообструкция — ХОБЛ, бронхоэктазы, эмфизема легких, бронхиальная астма,
- Легочные микозы — кандидоз, аспергиллез, зигомикоз,
- Туберкулезная каверна,
- Онкопатологии — карцинома, аденома легких,
- Легочная форма сифилиса,
- Поражение легочной ткани гельминтами – аскаридами, анкилостомами,
- Нагноительные процессы — гнойный плеврит, пиоторакс,
- Аллергия на пыльцу, бытовые аэрозоли, парфюм,
- Отравление химикатами.
Кашель с мокротой появляется не только при поражении дыхательных путей. Он возникает при наследственных болезнях — муковисцидозе или синдроме Картагенера; кардиоваскулярных нарушениях – тромбоэмболии легочной артерии и отеке легких, обусловленном хронической сердечной недостаточностью; патологии пищеварительного тракта – варикозном расширении вен пищевода, связанном с портальной гипертензией.
Мокрота атипичной окраски и консистенции в большинстве случаев имеет патологическое происхождение. Иногда она приобретает ярко-желтый насыщенный цвет благодаря пищевым красителям. Коричневатый оттенок бронхиального секрета может быть связан с регулярным употреблением вина, шоколада, кофе. Курение в течение нескольких лет приводит к повреждению структур респираторного тракта и повышенному образованию темного густого секрета в бронхах.
Мокрота в легких независимо от цвета, запаха и консистенции является серьезным признаком имеющего в организме патологического процесса, который необходимо лечить. Если игнорировать данный симптом и откладывать визит к врачу, заболевание будет постепенно прогрессировать.
Сопутствующие симптомы
Мокрота в легких — проявление целого ряда различных заболеваний с полиморфной клинической симптоматикой. Многочисленные признаки, возникающие у больных, можно объединить в несколько синдромов.

- Интоксикационный синдром — лихорадка, озноб, слабость, недомогание, боль в мышцах и суставах, снижение работоспособности.
- Катаральный синдром — обильные выделения из носа, слезотечение, першение и боль в горле, гиперемия задней стенки глотки, отек миндалин, заложенность ушей, нарушение носового дыхания, чихание, лимфаденит.
- Вегетативный синдром — гипергидроз, бледность кожи, головная боль, шум в ушах, нарушение сна, головокружение.
- Диспепсический синдром всегда возникает на фоне интоксикации — отсутствие аппетита, тошнота, рвота, изжога, вздутие живота, нарушение стула.
- Бронхообструктивный синдром — одышка, приступообразный, надсадный кашель, отставание пораженной половины грудной клетки в акте дыхания, боль в груди, влажные жужжащие хрипы, затрудненное свистящее дыхание, приступы удушья.
Из совокупности определенных симптомов складывается клиническая картина конкретного заболевания.
- При туберкулезе больные жалуются на повышенную потливость, потерю аппетита, похудание, незначительный подъем температуры тела, кашель с выделением сначала белой, а затем зеленоватой мокроты с кровью.
- Пневмония начинается остро с сильной интоксикации. Больных мучает жар и озноб, ломота во всем теле, сильная слабость и быстрая утомляемость. На фоне лихорадки появляется боль в груди и сухой, мучительный кашель, который постепенно увлажняется и сопровождается выделением густой мокроты желтого или зеленого цвета.
- Воспаление бронхов сначала проявляется признаками банальной ОРВИ, а затем симптомами выраженной бронхообструкции. Спазм бронхов, отек слизистой оболочки и густая, вязкая мокрота — причины закупорки органов и тяжелого состояния больных.
- При эмфиземе легких обращает внимание бочкообразная грудная клетка больных, расширение межреберных промежутков, участие межреберных мышц в акте дыхания, одышка в покое, кашель с трудноотделяемой мокротой.
- Бронхоэктатическая болезнь сопровождается обильным выделением мокроты по утрам или в дренажном положении больного. Бронхиальный секрет содержит гной и прожилки крови. Аускультативно обнаруживаются стойкие влажные мелко- и среднепузырчатые хрипы.
- Аллергия является частой причиной повышенного образования слизистой и прозрачной мокроты. При этом у больных возникает приступообразный кашель, многократное чихание, ринорея, слезотечение, отек мягких тканей, зудящие высыпания на коже.
Диагностика
Чтобы избавиться от мокроты в легких, необходимо выявить и устранить причинное заболевание. Для этого врачи собирают анамнез, выслушивают жалобы, изучают клинические признаки, проводят физикальное обследование, включающее пальпацию, перкуссию, аускультацию. Полученные данные позволяют заподозрить имеющееся у больного нарушение. Для подтверждения той или иной гипотезы необходимы результаты аппаратных исследований и лабораторных анализов.

- ОАК — нейтрофильный лейкоцитоз или эозинофилия, анемия, подъем СОЭ.
- ОАМ — признаки интоксикации в виде протеинурии или симптомы поражения органов мочевыделения в виде изменения физико-химических показателей урины.
- Микроскопия мокроты — обнаружение в ней форменных элементов крови, гноя, микробных клеток и прочих атипичных включений.
- Микробиологическое исследование мокроты на микрофлору — выделение возбудителя инфекции и определении его чувствительности к антибиотикам.
- Серологические реакции — обнаружение в крови больного антител к возбудителям бактериальных инфекций.
- ПЦР — точная и быстрая идентификация возбудителя путем обнаружения его ДНК в биоматериале.
- Для подтверждения туберкулеза ставят пробу Манту или диаскинтест.
- Аллергопробы — выявление аллергена, спровоцировавшего развитие соответствующей реакции.
- Молекулярно-генетическое консультирование проводится при подозрении на наследственное заболевание.
- Рентгенография органов грудной полости — инфильтрация легочной ткани, деструктивные процессы, сифилитические гуммы или туберкулезные каверны.
- Бронхоскопия — осмотр слизистой оболочки бронхов и трахеи; выявление эндоскопических признаков бронхита, бронхоэктазов, бронхостеноза; выполнение биопсии подозрительных участков.
- Компьютерная или магнитно-резонансная томография — определение места расположения патологического очага.
Анализ мокроты с определением ее органолептических и реологических свойств имеет огромное значение и помогает поставить окончательный диагноз.
- Запах в норме отсутствует. При генерализации процесса и присоединении гноеродной флоры мокрота становится зловонной. Это характерно для абсцесса легкого, гангрены, эмпиемы плевры.
- Патологические примеси в мокроте – гной, кровь, опухолевые клетки.
- Консистенция жидкая, водянистая или вязкая, желеобразная, плохо отделяющаяся при откашливании.
Дополнительными методами исследования являются: гастроскопия, риноскопия, спирометрия, бодиплетизмография. Проведением лечебно-диагностических мероприятий занимаются специалисты в области пульмонологии и общей терапии.
Лечебный процесс
Мокрота в легких — симптом основного заболевания, которое необходимо ликвидировать. Лечение большинства пульмонологических патологий комплексное, включающее медикаментозное воздействие, физиотерапевтические процедуры, средства народной медицины, а при необходимости – оперативное вмешательство.
Больным показан постельный режим в помещении с увлажненным воздухом и употребление большого количества теплой щелочной жидкости.

Лекарственные средства, назначаемые больным:
- Антибиотики выбирают по результатам антибиотикограммы. Чаще всего применяют пенициллины «Амоксиклав», «Аугментин», цефалоспорины «Супракс», «Цефалексин», макролиды «Сумамед», «Клацид».
- Противовирусные препараты – «Валтрекс», «Ингавирин», «Арбидол».
- В отдельных случаях используют противотуберкулезные, антимикотические и антигельминтные средства.
- Муколитические и отхаркивающие препараты позволяют быстрее и легче вывести мокроту из легких. Она разжижается и свободно покидает органы дыхания. Больным назначают «Флуимуцил», «Амброксол», «АЦЦ».
- Для борьбы с бронхообструкцией применяют бронхорасширяющие пре

