Центр кашля в головном мозге
Кашель – это привычное явление. Люди кашляют при простудах, вдыхании пыли или других инородных частиц. Кашель – это физиологический процесс, которым руководит часть продолговатого мозга, называемая кашлевым центром. Сам по себе кашель не является патологией, так как возникает в ответ на раздражение дыхательных путей слизью и другими инородными частицами. Поэтому, прежде чем приступать к лечению, следует разобраться в механизмах его развития.
Общее определение
Кашель – это не болезнь, а защитный рефлекс. Он возникает в момент, когда в полости грудной клетки резко повышается давление и смыкается голосовая щель. Мышцы легких резко сокращаются, выталкивая из дыхательных путей воздух вместе с содержимым (слизью, частицами пыли и т. д.). Кашляя, человек выдыхает воздух толчками. Голосовая щель резко раскрывается непосредственно в момент выхода воздуха.

Руководит рефлексом кашлевой центр, расположенный в продолговатом мозге. А сигнал к срабатыванию рефлекса он получает от рецепторов, реагирующих на те или иные раздражители.
Этапы развития кашля
Кашлевой рефлекс имеет важнейшее значение для организма. Большинство людей, начав кашлять, стремятся подавить рефлекс всеми возможными способами. И напрасно, так как во время толчкообразных выдохов происходит очищение органов дыхательной системы от чужеродных агентов, а также веществ, образовавшихся в результате увеличения продукции слизи.
Кашлевые рецепторы расположены в следующих областях: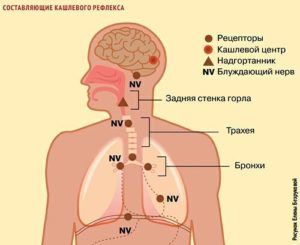
- в носовой полости;
- в слуховых проходах;
- на голосовых связках;
- на задней поверхности глотки;
- в плевре;
- в гортани;
- в слизистой оболочке бронхов и трахеи.
Через все эти органы проходит блуждающий нерв, который и передает сигналы о раздражении рецепторов в кашлевой центр.
Чтобы вызвать толчкообразный выдох, происходит передача импульсов нервным волокнам, которые управляют мышцами грудной клетки, диафрагмы и брюшного пресса. Результатом такого раздражения, сопровождающегося последующим сокращением мышц, становится кашель.
Следует заметить, что в мелких бронхах отсутствуют чувствительные рецепторы. Поэтому при раздражении мелких бронхов инородными агентами возникает одышка.
Кашляя, человек выталкивает из дыхательных путей патогенные микроорганизмы и другие частицы. Но продолжительные толчкообразные выдохи способны вызвать ряд тяжелых последствий в виде головной боли, головокружения, болей в спине, повреждения ребер и недержания мочи. Происхождение этих явлений объясняется тем, что при кашле давление в грудной клетке может достигать 300 мм рт. ст.
Заболевания, провоцирующие развитие рефлекса
Причинами раздражения путей и других органов могут стать нарушения функций головного мозга в месте расположения кашлевого центра, а также заболевания центральной нервной системы.
Патологий, воздействующих на кашлевой центр, очень много. Наиболее часто встречаются следующие:
- бактериальные и вирусные поражения верхних и нижних дыхательных путей;
- аллергические реакции;
- детские инфекционные заболевания;
- онкологические процессы в верхних и нижних отделах путей;
- раздражение дыхательных путей химически агрессивными веществами;
- сердечные заболевания;
- заболевания, вызывающие раздражение паренхимы легкого;
- инородные тела, застрявшие в дыхательных путях;
- ослабление глоточной мускулатуры;
- курение;
- алкоголь, раздражающий слизистую оболочку по пути от глотки до желудка;
- органические поражения головного мозга (инсульт, болезнь Паркинсона и др.);
- раздражение дыхательных путей некоторыми медикаментами, вызывающими медикаментозный кашель.

На кашлевой центр оказывают влияние и заболевания скелетно-мышечного аппарата. Например, вызвать раздражение могут повреждения или переломы ребер и позвоночника, деформационные процессы в области грудной клетки, атрофия дыхательных мышц и диафрагмы.
Лекарственные препараты для лечения кашля
В зависимости от способа воздействия, все препараты разделяют на несколько групп.
Противокашлевые препараты. Эти лекарственные средства снижают чувствительность рецепторов или же воздействуют непосредственно на центр кашля. Их применяют при сухом продолжительном кашле (ларингит, бронхит, респираторные инфекции).

Отхаркивающие препараты. Эти лекарства разжижают слизь, улучшая ее эвакуацию из бронхов. Особенностью отхаркивающих препаратов является их способность увеличивать объем мокроты.

Муколитики. Эта группа лекарственных средств также способствует разжижению слизи. Но в отличие от предыдущей группы, муколитики не увеличивают ее объем.

Комбинированные лекарственные средства. Эта группа препаратов является наиболее эффективной. Комбинированные лекарства не оказывают действия на кашлевой центр. Но они снимают воспаление, а также спазмы в бронхах, одновременно способствуя отхождению мокроты.
Препараты, блокирующие кашлевой центр, выпускаются на основе трав (Термопсол), наркотических (Кодеин, Морфин, Дионин и др.) и ненаркотических лекарственных веществ (Глауцин, Либексин,Синекод, Пакселадин).
Лекарственные средства при кашле должен подбирать врач после оценки состояния больного и выявления причины раздражения рецепторов. Противокашлевые препараты можно принимать только при сухом кашле, не сопровождающемся отхождением мокроты.
Подавление рефлекса при влажном кашле приводит к тому, что вся слизь, содержащая инфекционные агенты, остается в легких и бронхах, усугубляя состояние больного.
Видео по теме: Лекарства от кашля
Источник
 С кашлем не понаслышке знаком каждый, но не все знают, как возникает кашель и какова его роль в обеспечении жизнедеятельности человека. На самом деле кашляние — физиологический процесс удаления из организма различных отходов, возникающих в результате болезни, либо нахождения в неблагоприятных внешних условиях. Руководит процессом кашля кашлевой центр головного мозга.
С кашлем не понаслышке знаком каждый, но не все знают, как возникает кашель и какова его роль в обеспечении жизнедеятельности человека. На самом деле кашляние — физиологический процесс удаления из организма различных отходов, возникающих в результате болезни, либо нахождения в неблагоприятных внешних условиях. Руководит процессом кашля кашлевой центр головного мозга.
Что такое кашлевой центр
Кашлевой центр собирает данные от кашлевых рецепторов, расположенных вблизи носа, ушей, голосовых связок, на задней поверхности глотки, в районе плевры, гортани, перикарда, месте разделения (бифуркации) трахеи и крупных бронхов. Все эти области объединяет блуждающий нерв, он собирает сигналы от этих рецепторов и подает импульсы в специальный сегмент головного мозга, называемый кашлевым центром.
В свою очередь, кашлевой центр подает импульсы в нервные волокна, управляющие мышцами диафрагмы, грудной клетки и брюшного пресса. Они сокращаются, и тогда возникает кашель.
Интересно, что в мелких бронхах таких рецепторов нет, и при их поражении вместо кашля возникает одышка.
Где находится кашлевой центр?
Кашлевой центр находится в продолговатом мозге, расположенном ближе к основанию черепа. Рядом находится рвотный центр, поэтому при продолжительном кашле импульсы от кашлевого центра распространяются и на соседний и у больного возникает рвота.
Противокашлевые препараты, угнетающие кашлевой центр
Кашель – это не заболевание, а симптом, связанный с определенным заболеванием. Нет смысла лечить кашель отдельно от болезни, поэтому, прежде всего, необходимо поставить диагноз больному и доверить это лучше специалисту.
Препараты «от кашля» подразделяются на несколько групп в зависимости от механизма воздействия на организм:
- Противокашлевые препараты воздействуют либо на рецепторы, снижая их чувствительность, либо непосредственно на кашлевой центр. Они эффективны при сухом продолжительном кашле при бронхите, ларингите, ОРВИ. Но эти препараты нельзя применять, к примеру, при пневмонии, т.к. это может помешать отхождению мокроты из бронхов.
- Отхаркивающие средства способствуют удалению мокроты из бронхов путем снижения вязкости отделяемого секрета, но при этом объем мокроты увеличивается.
- Муколитики способствуют разжижению мокроты, при этом, не увеличивая ее объем. Прием муколитиков приводит к тому, что сухой непродуктивный кашель переходит в продуктивный.
- Препараты комбинированного действия помогают устранить воспалительные процессы, снять спазмы в бронхах и повышают продуктивность кашля.
Как видим, механизм средств от кашля разный, а многие заболевшие, занимаясь самолечением, принимают одновременно препараты разного действия и этим наносят организму только вред.
Список препаратов блокирующих кашлевой центр
Препараты, блокирующие кашлевой центр подразделяются на наркотические, ненаркотические, антисептические препараты местного действия и препараты смешанного действия. В наркотических препаратах, выписываемых только взрослым, основным компонентом является кодеин фосфат, который воздействует непосредственно на мозг. Ненаркотические средства не действуют на мозг и не вызывают привыкания.
На основе трав
Существует множество трав, отвары и настои из которых хорошо снимают кашель. К ним относятся побеги багульника, корень солодки, трава чабреца, девясила, подорожника, сосновые почки. Существуют и таблетки, включающие растительное сырье, например, Термопсис. Но в запущенных случаях лучше использовать фармакологические средства.
Фармакологические средства
Фармакологические средства выпускаются в различных формах: таблетки, микстуры, сиропы, капли.
Кодеин, Морфин, Дионин и пр. относятся к наркотическим препаратам, их назначают при изнурительном кашле при плеврите и коклюше.
Наиболее популярными ненаркотическими препаратами от кашля являются Глауцин, Бутамират, Тусупрекс, Либексин. Их назначают при тяжелых формах гриппа и ОРВИ, сопровождающихся сухим кашлем.
Препаратами местного действия являются сиропы, чаи, таблетки для рассасывания на основе растительных экстрактов, они формируют защитную пленку на слизистой, т.к. обладают обволакивающим действием. Из синтетических средств наиболее часто применяют Преноксдиазин, вызывающий прямой спазмолитический эффект.
Примером средств комбинированного действия можно назвать Доктор МОМ, Коделак, Стоптуссин.
Лучший препарат, подавляющий кашель
Универсального средства от кашля нет, в каждом конкретном случае врач рассматривает состояние больного и назначает соответственное лечение. Прием препаратов, подавляющих кашель, необходим при сухом кашле, без мокроты. Если подавить влажный кашель, то мокрота останется в легких и бронхах, это усугубит состояние больного. Нужно еще учесть, что практически все противокашлевые препараты вызывают побочные эффекты.
Конечно, самый эффективный способ лечения кашля – наличие сильного иммунитета. Чтобы реже простужаться и не болеть, нужно закаляться, чаще бывать на свежем воздухе вне зависимости от погоды, заниматься физкультурой. За питанием тоже нужно следить, использовать в пищу больше ягод, фруктов и овощей, помогающих накопить в организме достаточно витаминов и минералов, повышающих сопротивление организма инфекциям.
Похожие статьи:
Головная боль при кашле
Кашель без температуры у взрослого
Кашель при вдохе
Кашель у взрослого человека: чем лечить?
Лечение влажного кашля
Источник
Галина Бочкарëва, 7 февраля 2020
Кашель — это симптом множества заболеваний. Но если врач поставил верный диагноз, то с тактикой в лечении всё становится более менее понятно.
Самые частые причины кашля
Инфекции — ОРВИ, коклюш, пневмония, туберкулёз;
- Заболевания органов дыхания — бронхиальная астма, хроническая обструктивная болезнь лёгких;
- заболевания сердечно-сосудистой системы — сердечная недостаточность, тромбоэмболия легочной артерии, пороки сердца;
- заболевания ЛОР-органов — синуситы, постназальный затёк, фарингиты, рефлекторный кашель при патологии уха;
- заболевания желудочно-кишечного тракта — ГЭРБ, грыжи пищеводного отверстия диафрагмы;
- побочное действие лекарственных препаратов — ингибиторы АПФ (эналаприл/каптоприл/лизиноприл), аэрозольные средства;
- длительное курение;
- аллергические заболевания — поллиноз, астма;
- кашель связанный с токсическими веществами у лиц, работающих на вредных производствах.
И это далеко не весь список, а когда вы меня спрашиваете чем полечить кашель, я в замешательстве и смогу вам помочь только на очном приёме.
Тактика лечения будет всегда разная
пневмония — если бактериальная, то лечим антибиотиками;
- ОРВИ — отдыхаем, пьём чай, ибупрофен/парацетамол, промываем нос солевыми растворами, капли в нос, если совсем не дышит, но помним про привыкание;
- бронхиальная астма — это базисная терапия (ингаляционные гормоны, бронходилататоры и другие);
- туберкулёз — лечение туберкулеза;
- побочные действия лекарств — отмена или замена препарата;
- аллергия — убираем по возможности аллерген + препараты от аллергии, гормоны;
- ГЭРБ (заброс содержимого желудка в пищевод) — коррекция образа жизни (вес, питание), ингибиторы протонной помпы (омепразол), антациды (фосфалюгель) и консультация гастроэнтеролога;
- сердечная недостаточность — лечение совместно с кардиологом;
Вывод
Кашель – симптом какого-то заболевания или просто реакция организма на какой-то раздражитель. Чтобы правильно назначить лечение, нужно точно установить причину — следовательно, убираем раздражитель или лечим заболевание.
Основные лекарства от кашля
Хоть причин кашля и много, но чаще всего его природа все же инфекционная и помимо устранения причины, назначают лечение для устранения кашля как симптома. Разберем наиболее часто встречаемые группы препаратов для симптоматического лечения кашля.
Муколитики. От кашля или для кашля?
Муколитики действуют на свойства мокроты различными механизмами — железы бронхов больше вырабатывают секрета, ферментов или препарат действует на дисульфидные связи мокроты и она становится более жидкой, её количество увеличивается и мы начинает кашлять больше. Следовательно это препараты для кашля.
С доказательной базой все в порядке и есть много «но», следовательно назначает только врач.
Представители:
- Амброксол;
- Бромгексин;
- Ацетилцистеин;
- Карбоцистеин;
Показания для этих препаратов, это состояния при которых отмечается вязкость мокроты:
- бронхиальная астма;
- хроническая обструктивная болезнь легких;
- муковисцидоз;
- бронхоэктазы;
- пневмония;
- синуситы.
В комплексной терапии, это препараты не первой линии, при пневмонии например, вместе с антибиотиком, при бронхиальной астме — также в дополнение к основным препаратам (базисной терапии).
Отдельно про деток. Кашлевой рефлекс у них слабый, бронхи узкие и когда мы увеличиваем за счёт этих препаратов количество мокроты, то откашлять её тяжело.
Во многих странах муколитики запрещены до 2-3-х лет и используются с осторожностью, по строгим показаниям после 3-х (ещё и по рецепту, я считаю это правильно).
Согласно последним рекомендациям 2018 г., Союза Педиатров России:
«Противокашлевые, отхаркивающие, муколитики, в том числе многочисленные патентованные препараты с различными растительными средствами, не рекомендуются для использования при ОРВИ ввиду неэффективности, что было доказано в рандомизированных исследованиях».
Важно:
- нельзя с противокашлевыми (синекод, омнитус);
- нельзя сразу 2-3 муколитика в раз;
- нельзя детям до 2х лет;
- нецелесообразно при ОРВИ;
- нельзя принимать непосредственно перед сном;
- при приеме нужно пить много воды.
Препараты, блокирующие кашель
Это препараты, которые блокируют кашлевой рефлекс и человек начинает кашлять реже.
Они бывают:
- Центрального действия – действуют на «кашлевой центр» в продолговатом мозге.
- Периферического действия – действуют на уровне дыхательных путей.
Представители: «Синекод», «Омнитус», «Либексин», «Коделак».
Показания:
- При проведении исследований, например – бронхоскопии;
- После операций, чтобы избежать осложнений в виде несостоятельности швов, кровотечений и также дискомфорта в виде болей в области шва;
- При коклюше.
В некоторых препаратах также есть в показаниях простудные заболевания и грипп («Омнитус»). ВОЗ не рекомендует эти препараты при ОРВИ.
Рекомендации педиатров России по лечению ОРВИ у детей от 2018 года:
«Противокашлевые, отхаркивающие, муколитики, в том числе многочисленные препараты с различными растительными средствами, не рекомендуются для использования при ОРВИ ввиду неэффективности, что было доказано в РКИ».
Противопоказны:
При одновременном приёме с отхаркивающими средствами (амброксол, лазолван, любые растительные – гербион, геделикс, грудные сборы и так далее).
Вы просто не сможете откашлять мокроту, поскольку кашлевой рефлекс будет значительно снижен. Мокрота скопится в большом количестве в дыхательных путях и может произойти бронхоспазм, остановка дыхания.
Отдельно хочу сказать препарате «Ренгалин»
Производство Россия, зарегистрирован как лекарственное средство группы противокашлевых, без побочных эффектов, можно и с отхаркивающими. Единственное указание — пациентам с сахарным диабетом нужно принимать осторожно. Вы уже понимаете к чему я веду? Всё верно, он гомеопатический.
Я считаю, что обманывать своего клиента, а это болеющие люди, которые хотят решить свою проблему, очень непорядочно. А вот почему, сейчас поясню.
⠀
Открываем официальную инструкцию, и читаем…
Состав: релиз-активные антитела к гистамину, брадикинину, морфину в виде смеси трёх активных водных разведений в 100*12, 100*30, 100*50 степени, раз и 27,5 г сахара (мальтитол).
Это гомеопатические разведения препарата — действующего вещества там практически нет.
И что мы видим далее…
Фармакотерапевтическая группа: относится к другим противокашлевым препаратам.
Никакого упоминания, что это гомеопатия!
Фармакокинетика (раздел отвечающий за всасывание, метаболизм и выведение): чувствительность современных физико-химических методов анализа, не позволяет оценить содержание сверхмалых доз антител в биологических жидкостях, тканях и органах.
То есть здесь опять производитель подтверждает, что это гомеопатия, но пациентам чётко этого не сообщает. И говорит, что даже самое современное оборудование, не сможет мой препарат исследовать.
Показания: все острые и хронические заболевания, сопровождающиеся кашлем.
Побочные действия: индивидуальная непереносимость и дальше пошли чудесные формулировки: «Если побочные действия усугубляются, или вы заметили любые другие побочные эффекты, не указанные в инструкции, обратитесь к врачу».
А в инструкции-то не указаны никакие побочные эффекты. И как пациент должен что-то заметить?
Суть в том, что гомеопатию невозможно исследовать, и как-то доказать эффективность и безопасность, но я считаю, что производитель, должен чётко указывать, что это гомеопатический препарат, чтобы пациент и доктор могли сделать выбор.
Ещё и награды имеет этот препарат: «Марка N1 в России».
Ну и конечно же, пациентам с сахарным диабетом нужно быть осторожными, потому что там 27,5 грамм сахара на 100 мл.
Подчеркну, что мой обзор носит только информационный характер. Даже если вы скажете, что вам помогает и хотите дальше использовать этот препарат — это ваш выбор. Но помните, использовать гомеопатию при серьезных заболеваниях опасно — вы можете потерять драгоценное время, получить осложнения и даже умереть.
Стоптуссин
В составе:
гвайфенезин — действует на мокроту, снижая вязкость, увеличивая её количество, что способствует более легкому отхаркиванию;
- бутамират — противокашлевое средство, подавляет кашель за счёт действия на кашлевой центр в головном мозге.
Вас ничего не смущает в этой комбинации? Просто в инструкции ничего особенного, описаны фармакологические свойства, так как это реально работающие компоненты, показан при сухом кашле любого происхождения, запрещён до 12 лет в форме таблеток, до 6 месяцев в сиропе, есть не мало побочных.
А вот в графе «лекарственные взаимодействия» нет ни одного упоминания, что отхаркивающие препараты запрещены в комбинации с противокашлевыми.
Я решила посмотреть отдельно по компонентам, в итоге, что в препаратах с одним гвайфенезином, что с бутамиратом, чётко написано, что они не рекомендованны для одновременного приема.
Поэтому своим пациентам Стоптуссин при кашле я не назначаю. Есть «Стоптуссин фито», я о нем ниже — составы у них совсем разные.
Растительные препараты
Зарегистрированы как средства с отхаркивающим действием.
Многие считают, что если в составе травы, значит это безопасно и точно можно всем, деткам, беременным, кормящим. Напомню, с точки зрения клинической фармакологии используя травы совместно с другими препаратами, мы получаем «кота в мешке», так как механизма действия чёткого не знаем и можем получить непредсказуемую реакцию.
Самые часто используемые препараты из этой группы:
1. Стоптуссин фито (не путать с обычным стоптуссином, там иной состав с серьёзными действующими веществами) – подорожник +тимьян обыкновенный +тимья ползучий+ мёд и сахар.
2. Геделикс – экстракт листьев плюща, удивляет, что разрешен с самого рождения.
3. Гербион – существуют различные конфигурации этого препарата — экстракт листьев плюща или экстракт первоцвета весеннего корней +тимьян обыкновенный или аскорбиновая кислота + экстракты мальвы цветков и подорожника.
4. Мукалтин — экстракт алтея.
5. Бронхипрет — экстракты тимьяна и первоцвета.
5. Доктор Мом – тут целый букет: васильки, алоэ, базилик, имбирь, куркума, паслена, солодка, перца кубебы и все с запахом ананаса.
6. Грудные сборы №1-4 — различные составы из вышеперечисленных компонентов.
У этой группы препаратов не описан механизм действия. Из побочных эффектов — аллергические реакции и действие на желудочно-кишечный тракт в виде тошноты, рвоты, болей в животе, нарушение стула.
Растительные препараты не рекомендованы Союзом Педиатров при ОРВИ.
Важние правила приема:
- не рекомендованы лицам с аллергическими заболеваниями;
- нельзя с препаратами блокирующие кашель (синекод, омнитус, коделак, либексин);
- нельзя в виде ингаляций.
И в завершение — ингаляции
Это один из способов введения лекарств в организм с помощью специального оборудования — ингаляторов или небулайзеров.
⠀
Лекарство распыляется на мелкие частицы и попадает в разные отделы дыхательной системы. Используются при заболеваниях дыхательной системы, аллергиях.
Важные правила ингаляций:
- назначается данная процедура только врачом;
- препарат который вы применяете должен быть строго предназначен для ингаляций, в инструкции это будет указано — «для ингаляций».
- при применении гормональных препаратов, обязательно нужно полоскать рот и умываться, чтобы избежать таких реакций, как грибковое поражение;
- вдох и выдох во время ингаляций должен быть как при обычном, спокойном дыхании;
- ингаляции нужно проводить до окончания раствора, а не по определённому времени, если положено 2 мл, значит ждём, пока они испарятся полностью, это важно, для сохранения лечебной дозы и достижения эффекта.
Часто используемые препараты для ингаляций:
- бронходилататоры — снимают спазм (беродуал);
- гормональные препараты (пульмикорт);
- комбинированные препараты при астме и хронической обструктивной болезни лёгких.
Если в инструкции указано, что препарат нужно развести, то только физиологическим, стерильным раствором, больше ничем.
С чем нельзя делать ингаляции:
- минералка, обычная вода;
- отвары, настои, растворы любых трав;
- эфирные масла;
- хлоргексидин, мирамистин;
- любые сиропы от кашля;
- растворы антибиотиков из ампул с водой (это вообще ужас);
- супрастин;
- сосудосуживающие капли;
- подышать над картошкой — опасно ожогом дыхательных путей.
Надеюсь, информация была для вас полезной.
Галина Бочкарëва
Клинический фармаколог, врач-терапевт
Источник


