Дифференциальная диагностика кашля у детей клинические рекомендации
Одними из наиболее важных характеристик кашля являются протяженность и характер развития. Различают острый, затяжной, рецидивирующий и хронический (постоянный) кашель.
1. Острый кашель — это кашель продолжительностью до 3 недель. Наиболее распространенной причиной острого кашля являются различные виды ОРЗ. При этом инфекционно-воспалительный процесс может локализоваться в верхних (нос, носоглотка, ротоглотка) и в нижних дыхательных путях (гортань, трахея, бронхи, легкие). Часто дыхательные пути, в большей или меньшей степени, поражаются практически на всей их протяженности. Из-за этого, кашель часто носит смешанный характер.
Другой особенностью кашля при ОРЗ является смена характера кашля спустя некоторое время после начала болезни. Такое происходит в случае поражения средних и нижних дыхательных путей (трахеит, бронхит): в первые часы болезни кашель сухой, мучительный, однако вскоре он становится влажным и сопровождается выделением мокроты.
Особенности острого кашля при некоторых инфекциях.
Кашель при коклюше и паракоклюше – варьирует от этапа болезни и иммунного статуса ребенка. У не привитых детей в первые несколько дней от начала заболевания наблюдается сухой, мучительный кашель, возникающий чаще к вечеру и ночью. Самочувствие ребенка при этом остается нормальным, температура не повышается. В последующие дни болезни кашель становится приступообразным. Приступы сильного удушливого кашля следуют один за другим, отделяясь, друг от друга глубоким судорожным вздохом. Приступ кашля заканчивается рвотой и отхождением небольшого количества густой мокроты. Количество «волн кашля» может достигать 50 в сутки (на второй неделе болезни). Кашель при паракоклюше такой же, как и при коклюше, однако, при паракоклюше общее течение болезни значительно легче, чем при коклюше.
У привитых детей (обычно школьников) коклюш и паракоклюш протекают в стертой форме, сопровождаются сухим покашливанием, длящимся длительное время. В таких случаях для самого ребенка болезнь не опасна, однако он может заразить других не привитых детей.
Основные методы диагностики инфекций.
Определение специфических иммуноглобулинов А, М и G происходит методом иммуноферментного анализа (ИФА). По выявлению в определенные сроки болезни тех или иных иммуноглобулинов можно судить о течении заболевания. IgА могут появляться на ранних сроках заболевания (10-14 день). Далее происходит выработка IgM на 2-4 неделе. Позже всего образуются IgG — через 3-6 недель от начала заболевания. В случае адекватного лечения антитела А и М со временем исчезают, а иммуноглобулины G в небольших количествах могут циркулировать всю жизнь. При реактивации персистирующей или хронической инфекции уровень антител М и G может резко увеличиться. Клинически значимым является увеличение титров антител в 4 и более раза. Также ИФА может использоваться для определения показаний к вакцинации.
Одним из самых современных методов молекулярной биологии является ПЦР (полимеразная цепная реакция), которая позволяет специфично увеличивать (амплифицировать) в сотни раз участок ДНК возбудителя в исследуемом образце. Высокая чувствительность ПЦР позволяет обнаружить даже единственную копию чужеродной ДНК в образце. Кроме этого, ПЦР имеет очень высокую специфичность. Материалом для проведения исследований служат биологические жидкости и выделения организма: кровь, моча, слюна, мокрота.
Рекомендуются следующие исследования:
Определение иммуноглобулинов к возбудителю коклюша:
- Бордетелла пертуссис IgA
- Бордетела пертуссис IgG
- Мазок из зева на Бордетеллу пертуссис (ПЦР)
- Общий анализ крови с лейкоцитарной формулой
- СОЭ
Кашель при хламидиозе (хламидия пневмонии) – сухой, приступообразный, длительный, резистентный по отношению к традиционному лечению. Такой кашель развивается в течение длительного времени, на фоне слегка повышенной или нормальной температуры тела и без каких-либо других признаков болезни. При длительном течении легочный хламидиоз провоцирует обструктивный бронхит или астму, единственным симптомом которых может быть уже описанный выше кашель. У детей первого года жизни легочный хламидиоз нередко осложняется развитием хламидийной пневмонии.
Рекомендуются следующие исследования:
Определение иммуноглобулинов к Хламидии пневмонии:
- Хламидия пневмонии IgA
- Хламидия пневмонии IgG
- Хламидия пневмонии IgM
- Мазок из зева на Хламидию пневмонии (ПЦР)
- Общий анализ крови с лейкоцитарной формулой
- СОЭ
Кашель при микоплазмозе (микоплазма пневмонии) – сухой, непродуктивный, сопровождается более или менее выраженной одышкой, покраснением горла, першением в горле, болью при глотании (симптомы микоплазменного фарингита). Микоплазменная инфекция у детей протекает в виде эпизодов острого обструктивного бронхита, не поддающегося традиционному лечению и нередко переходящего в пневмонию.
Рекомендуются следующие исследования:
Определение иммуноглобулинов к Микоплазме пневмонии:
- Микоплазма пневмонии IgA
- Микоплазма пневмонии IgМ
- Микоплазма пневмонии IgG
- Мазок из зева на Микоплазму пневмонии (ПЦР)
- Общий анализ крови с лейкоцитарной формулой
- СОЭ
Кашель при респираторно-синцитиально-вирусной инфекции сухой и без мокроты. РС-инфекция поражает в основном детей первого года жизни (до 70% всех случаев ОРВИ у детей этой возрастной группы). Особенностью РС-инфекции является поражение не только бронхов (бронхит), но и брохиол – тончайших дыхательных трубочек (бронхиолит). У детей с РС-инфекцией можно заметить сухой кашель, который развивается на фоне сильной отдышки (признак бронхиолита) и при незначительном подъеме температуры.
Рекомендуются следующие исследования:
Определение иммуноглобулинов к респираторному синцитиальному вирусу:
- Респираторный синцитиальный вирус IgM,
- Респираторный синцитиальный вирус IgG
- Общий анализ крови с лейкоцитарной формулой
- СОЭ
Кашель при кори в первые дни болезни сухой и непродуктивный (без мокроты), развивается на фоне сильной температуры, заложенности носа, коньюнктивита. При кори в первые 2 дня сыпь еще отсутствует, поэтому болезнь легко спутать с обычной ОРВИ. Однако на 2-3 день болезни кашель становится хриплым и грубым, а на коже лица и слизистой оболочке рта больного ребенка появляются специфические высыпания по которым можно распознать болезнь.
Рекомендуются следующие исследования:
Определение иммуноглобулинов к вирусу кори:
- Корь IgМ,
- Корь IgG
- Общий анализ крови с лейкоцитарной формулой
- СОЭ
Кашель при гриппе сухой, мучительный, упорный. При гриппе кашель развивается на фоне сильной температуры. Вирус гриппа поражает в основном гортань, трахею и бронхи. Поражение гортани у маленьких детей может привести к развитию крупа с характерными для него симптомами: осиплый голос, затрудненное (стенотическое) дыхание, лающий кашель. Для гриппа, особенно в первые дни болезни, не характерен насморк или конъюнктивит, на основе этого можно отличить грипп от других типов ОРВИ.
Рекомендуются следующие исследования:
- Вирусы гриппа А и В (антигенный тест) мазок из зева
- Общий анализ крови с лейкоцитарной формулой
- СОЭ
Кашель при парагриппе сухой и глубокий, как при гриппе, однако в отличие от первого, протекает без сильной температуры, но с сильным насморком. На 3-4 день болезни парагрипп может осложниться крупом, симптомы которого описаны выше. Подобное течение болезни с более выраженным насморком и заложенностью носа наблюдается и при Риновирусной инфекции.
Рекомендуются следующие исследования:
- Общий анализ крови с лейкоцитарной формулой
- СОЭ
Кашель при аскаридозе – наблюдается в фазу легочной миграции личинок аскарид. Кашель при легочной миграции аскарид сухой, усиливается в ночное время, сопровождается повышением температуры, аллергическими высыпаниями на коже, иногда появлением в мокроте крови.
Рекомендуются следующие исследования:
Определение иммуноглобулинов к аскариде:
- Аскаридоз IgG
- Общий анализ крови с лейкоцитарной формулой
- СОЭ
2. Затяжной кашель — длительность затяжного кашля составляет от 2 до 4 недель. Главным фактором развития затяжного кашля является не инфекция, как в случае острого кашля, а повышенная чувствительности кашлевых рецепторов и усиленная выработка мокроты после перенесенной болезни. При установлении природы затяжного кашля следует учитывать возраст ребенка.
У грудных детей (детей первого года жизни) затяжной кашель продолжается еще в течение 2-4 недель (и более) после перенесенного бронхита (ОРВИ). Если после перенесенного ОРЗ ребенок продолжает кашлять, необходимо периодически измерять у него температуру тела, следить за аппетитом, общим состоянием – повышение температуры или ухудшение общего состояния ребенка с течением времени указывают на персистенцию очага инфекции и требуют обращения к педиатру. Кроме того, у грудных детей затяжной кашель может возникать из-за попадания пищи в дыхательные пути. Редко причиной заброса пищи в бронхи может быть бронхопищеводный свищ.
У детей дошкольного возраста затяжной кашель может быть признаком аденоидита, синусита (чаще гайморита), ринита, при которых мокрота стекает по задней стенке глотки и, раздражая кашлевые рецепторы, вызывает кашель. Такой кашель возникает преимущественно ночью и может сопровождаться другими признаками ЛОР-заболеваний (заложенность носа, выделения из носа, затруднение носового дыхания). В этом случае требуется консультация ЛОР-врача. Другой причиной затяжного кашля у детей дошкольного и школьного возраста может быть желудочно-пищеводный рефлюкс (попадание кислого содержимого желудка в пищевод и глотку). Этот кашель возникает преимущественно ночью. Для дифференциальной диагностики данной причины кашля требуется консультация гастроэнтеролога.
Затяжной кашель у школьников часто наблюдается после перенесенной ОРВИ. Механизмы возникновения такого кашля – повышенная чувствительность кашлевых рецепторов и усиленная выработка мокроты. Такой кашель обычно сухой, мучительный сопровождается выделением небольшого количества вязкой мокроты. Установлено, что затяжной сухой кашель у детей школьного возраста может быть признаком коклюша (стертой формой коклюша болеет примерно каждый четвертый ребенок этого возраста).
3. Рецидивирующий кашель – это периодически повторяющийся затяжной кашель длительностью более 2 недель. Рецидивирующий кашель характерен для бронхиальной астмы или обструктивного бронхита. У детей обструктивный бронхит часто возникает как следствие ОРВИ, при этом кашель возникает на фоне повышенной температуры, насморка, першения и болей в горле и других симптомов простуды. Если эпизоды обструктивного бронхита повторяются чаще 3-4 раз в год, возникают при каждом эпизоде ОРВИ или приступы кашля провоцируются не ОРВИ, а аллергенами, физической нагрузкой, холодным воздухом – велика вероятность того, что причиной кашля у ребенка является бронхиальная астма.
У детей раннего возраста эпизоды затяжного кашля остаются единственным проявлением бронхиальной астмы в течение долгого времени.
Астматический кашель имеет несколько отличительных особенностей:
- Часто возникает в ночное время ближе к утру, сопровождается одышкой, чувством затрудненного дыхания.
- Может провоцироваться аллергенами (шерсть животных, перья, пищевые продукты, пыльца растений, домашняя пыль и другие).
- Может возникнуть во время физической нагрузки, глубокого вдоха или вдыхания холодного воздуха.
- Хорошо реагирует на препараты из группы бронходилататоров (например, сальбутамол).
Рекомендуются следующие исследования:
- Общий анализ крови с лейкоцитарной формулой
- СОЭ
- Иммуноглобулин IgE общий
- Комплексы индивидуальных аллергенов — после консультации аллерголога и углубленного обследования для выявления реакции на конкретные аллергены
4. Постоянный кашель – характерен для некоторых хронических заболеваний легких и дыхательных путей. О постоянном кашле говорят, когда больной действительно кашляет постоянно (кашель может периодически усиливаться и ослабевать, но никогда не прекращается).
Влажный постоянный кашель характерен для таких болезней как:
Туберкулез легких — часто сопровождается влажным кашлем, незначительным повышением температуры, похуданием.
Туберкулез лимфатических узлов грудной клетки — может проявляться постоянным сухим кашлем.
Рекомендуются следующие исследования:
Определение иммунологии к микобактерии туберкулеза:
- Микобактерии туберкулеза (сумм. АТ)
- Микобактерии туберкулеза (ПЦР)
Муковисцидоз – врожденное заболевание, характеризующееся образованием в бронхах чересчур густой и вязкой мокроты, обусловленное изменением (мутацией) в гене, который отвечает за синтез белка, осуществляющего в клетках функцию канала для ионов хлора.Это приводит к тому что секреты желез внешней секреции становятся густыми и вязкими ,что в свою очередь приводит к нарушению функции и заболеваниям дыхательной и пищеварительной систем.
Диагностика муковисцидоза основана на данных общего осмотра (отставание в физическом развитии), данных семейного анамнеза (наличие родственников больных муковисцидозом), данных о наличии хронических заболеваний органов дыхания и пищеварительной системы, результатах потовой пробы с пилокарпином, определении жирных кислот в кале и результатах ДНК–диагностики.
В последнее время большую роль в ранней диагностике муковисцидоза играет пренатальная ДНК-диагностика (исследование изоэнзимов тонкокишечной щелочной фосфатазы из околоплодных вод возможно от 18-20 недели беременности) и скрининговое обследование новорожденных в родильных домах.
Бронхоэктатическая болезнь — заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной недостаточность и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве.
Диагностика основана на данных характерной клинической картины и результатах рентгенограммы легких, бронхоскопии, результатах микробиологического исследования мокроты и цитологии.
Сухой постоянный кашель характерен для таких болезней как:
Папиломатоз гортани – хроническое заболевание гортани, характеризующееся образованием на слизистой гортани наростов и уплотнений.
Фиброзирующий альвеолит – хроническое заболевание легких характеризующееся разрастанием в легких соединительной ткани.
Психогенный кашель – это весьма необычный вид постоянного кашля. Психогенный кашель может возникнуть после «обычного кашля» бывшего одним из симптомов простуды. Это постоянный, навязчивый кашель. Возникает без видимой причины (ОРВИ, простуда) и не сопровождается какими-либо другими симптомами. Может возникать во время стрессовых ситуаций. Психогенный кашель высокий (металлического звучания), частый (5-7 раз в минуту), присутствует только днем, исчезает во время сна, во время еды или разговора.
Закрепление кашля и повторение его ребенком может возникнуть в том случае, если во время болезни родители больше необходимого выказывали свою обеспокоенность состоянием ребенка. В подобных случаях ребенок подсознательно сохраняет кашель и после выздоровления, чтобы после болезни не потерять внимание родителей.
Автор врач-педиатр ООО «Лаборатория Гемотест»
Деревягина О.Ю.
Вернуться
Источник
Обзор посвящен анализу клинических рекомендаций по лечению кашля у детей. Отмечена необходимость дифференцировать при проведении диагностики характеристики, определяющие тип кашля, его продолжительность и этиологию. Приведены результаты рандомизированных контролируемых испытаний и наблюдательных исследований у детей с острыми инфекциями дыхательных путей. Рассмотрены основные группы противокашлевых средств и указана целесообразность применения фенспирида при респираторных заболеваниях вирусной, бактериальной и внутриклеточной этиологии у детей раннего и старшего возраста, сопровождающихся воспалительной реакцией и обструкцией на уровне верхних и нижних дыхательных путей.
Кашель является одним из частых симптомов, возникающих при бронхолегочных заболеваниях и других состояниях, по поводу которых пациенты обращаются за медицинской помощью. По своим характеристикам и исходам заболеваний, при которых он возникает, кашель у детей и взрослых значительно отличается, поэтому принципы лечения «взрослого» кашля нельзя переносить на детей.
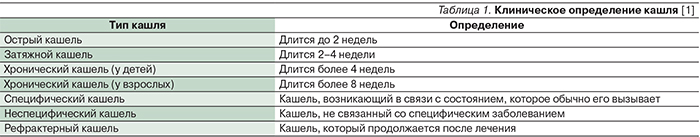
Клинические рекомендации для оценки и лечения кашля у детей и взрослых были разработаны Австралийским мультидисциплинарным комитетом экспертов из различных областей медицины [1]. На основе этих рекомендаций в табл. 1 представлено клиническое определение кашля.
Европейским респираторным обществом (European Respiratory Society, ERS, 2013) были опубликованы основные положения, касающиеся характеристик и причин, вызывающих кашель [2]. Доминирующим этиологическим фактором острого кашля являются инфекции верхних дыхательных путей, круп, коклюш, пневмония, бронхиальная астма в остром периоде. Это далеко не полный перечень, который должен включать еще оппортунистические инфекции, грибковые заболевания, гельминты.
Этиология хронического кашля имеет широкий спектр – от острого до хронического неспецифической природы, который может проходить спонтанно. Судя по анализу научных статей, проблеме хронического кашля уделено больше внимания, чем острому, как за рубежом, так и у нас в стране. Не удивительно, что в разных работах специалистами сообщается о разной этиологии хронического кашля. По данным ERS, у детей наиболее значимыми при бронхитах считаются поллютанты, в т.ч. табакокурение. В систематическом обзоре R.J. Laumbach (2010) отмечается, что у людей и животных задействованы разные механизмы реакций на поллютанты: прямые, через иммунную систему, и нейрогенные [2, 3]. Однако только поллютантами объяснить возникновение кашля не представляется возможным. Когортные исследования детей с хроническим кашлем показали, что реакция на табачный дым имеет место у 56% обследуемых, но в то же время это далеко не единственная причина [4]. К наиболее частым причинам хронического кашля относятся такие заболевания, как микоплазмоз, коклюш, при которых после следующих друг за другом серий кашлевых толчков может возникать рвота с отхождением мокроты. В работе К.С. Волкова и соавт. изучалась этиология аспиратов у 87 детей с затяжным кашлем в возрасте 2–17 лет. У 67,8% детей были выделены антигены респираторных вирусов, у 16,1% – внутриклеточные возбудители (микоплазмы и хламидии, у 49,4% – их ассоциации [5].
Специфический кашель возникает в рамках определенного состояния, при этом рекомендуется проводить поиск с учетом характеристики кашля (например, кашель с металлическим обертоном указывает на трахеомаляцию, кашель со свистящим компонентом – на бронхиальную астму). Клинические состояния, которые необходимо исключить у детей в этой ситуации: врожденные пороки развития дыхательных путей; наличие инородного тела; заболевания легочной паренхимы – хронические обструктивные заболевания легких, интерстициальный фиброз легких, бронхоэктатическую болезнь, саркоидоз, хронический пневмоторакс; а также инфекционные заболевания – туберкулез, абсцесс, коклюш [1].
Неспецифический кашель не связан ни с одним заболеванием, которое может его вызывать. Результаты рентгенографии, общий анализ крови, показатели спирометрии находятся в пределах нормы [2]. По данным недавно проведенного Кокрановского обзора, в котором рассматривалось лечение хронического неспецифического кашля у детей, был сделан вывод об отсутствии убедительно обоснованного применения антигистаминных, ингаляционных кортикостероидов, антагонистов β2-адренорецепторов, антагонистов лейкотриеновых рецепторов и препаратов для лечения гастроэзофагального рефлюкса [6, 7].
Рефрактерный кашель продолжается после проведенного лечения.
У большинства пациентов проходит в результате самоизлечения, поэтому целесообразна выжидательная тактика [4]. Однако это не применимо в тех ситуациях, когда у ребенка имеют место потеря веса, признаки иммунодефицита, симптомы ночного апноэ, появление изменения цвета ногтевых лож.
Для пациентов с хроническим кашлем характерна повышенная активация кашлевого рефлекса, которая может осуществляться посредством периферических и/или центральных механизмов. Хеморецепторы и механорецепторы усиливают ответ при воспалении за счет периферической активации. Под действием постоянных периферических сенсорных нервных импульсов усиливается активация ствола головного мозга (центральная активация), вызывая гиперреагирование на дополнительные стимулы [8].
В дифференциальной диагностике кашля может быть полезным определение следующих характеристик [4]:
- продолжительность;
- тип воспаления (нейтрофильный, эозинофильный, лимфоцитарный);
- кашель как клинический синдром (при бронхитах, ларинготрахеобронхитах, бактериальных бронхитах в результате аспирации).
При опросе у родителей ребенка с кашлем следует установить:
- как давно появился кашель, изменялся ли в недавнем прошлом?
- факторы, которые влияют на кашель: холодный воздух, положение тела, разговор, еда, питье, время суток, аллергены, физическая нагрузка;
- возникает ли во время кашля болевой синдром (в груди, боку, животе), его локализация?
- наличие или отсутствие мокроты, ее характеристики: по цвету (прозрачная, желтая, зеленая и т.д.), количество, наличие следов крови и других включений.
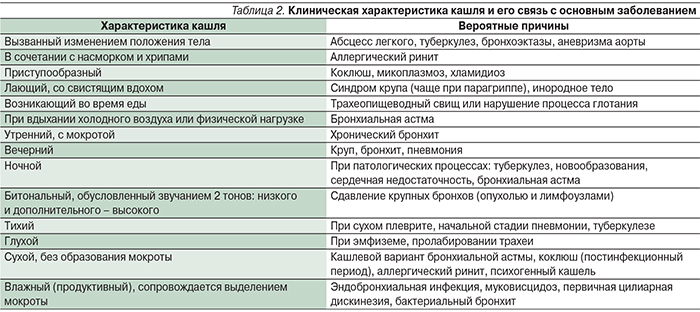
В некоторых случаях при установлении клинического диагноза у ребенка с кашлем целесообразно ориентироваться на следующие характеристики кашля, табл. 2.
На практике чаще врачи сталкиваются с хроническим сухим или влажным кашлем. Наряду с вышеперечисленными причинами, приводящими к сухому кашлю, возможны и другие варианты [4, 6]:
- серные пробки в наружном слуховом проходе;
- острый отит;
- гипертрофия миндалин;
- гастроэзофагеальный рефлюкс;
- у детей, впервые начинающих лечение ингибиторами ангиотензин-превращающего фермента, может возникать сухой кашель, сразу исчезающий после прекращения приема препарата;
- интерстициальные заболевания легких.
Хронический влажный кашель (продуктивный) свидетельствует об усилении секреции в дыхательных путях либо о нарушении их очищения. Согласно разным международным рекомендациям, в случае хронического влажного кашля следует исключать гнойные инфекционные заболевания легких, обусловленные гемофильной палочкой, пневмококком, моракселлой. Лечение кашля данного характера требует антибактериальной терапии в течение 14-дневного курса, а также психотерапии, т.к. продолжительный кашель вызывает тревогу не только у детей, но и у их родителей [4, 6].
На сегодняшний день наряду с многообразными клиническими характеристиками кашля существуют методы объективной оценки, однако они используются в основном в научно-исследовательских учреждениях или специализированных клиниках, занимающихся этой проблемой [9].
В 2013 г. были опубликованы результаты рандомизированных контролируемых, а также наблюдательных исследований детей с острыми инфекциями дыхательных путей при обращении за первичной помощью в странах с высоким уровнем дохода. Этот систематический обзор представил новые оценки ожидаемой продолжительности наиболее распространенных респираторных симптомов детских инфекций дыхательных путей, в т.ч. боль в ухе, горле, кашель. Средняя продолжительность кашля при крупе была равна 2–3 дням, у 50% детей кашель разрешался в течение первых суток. Время разрешения кашля при простуде варьировалось от 7 до 25 дней. Продолжительность кашля при бронхиолите колебалась от 8 до 15 дней [10].
Если найдена причина, лечение кашля заключается в его устранении. Продуктивный кашель следует подавлять в редких случаях – если он изнуряет больного, мешает ночному сну. Клиницисты должны быть знакомы с «time period effect», который был описан в 1989 г. Evald et al. Этот период относится к самопроизвольному прекращению кашля [11]. Существует еще одна проблема, которую следует учитывать при оценке эффективности лечения кашля: т.н. плацебо-эффект у 80% респондентов [12]. N. Hutton в 1991 г. описал следующее: родители, которые хотят положительного эффекта от приема лекарственного препарата уже на первом визите, сообщали о лучшем результате [13]. Таким образом, при нерандомизированных исследованиях продолжительность кашля должна анализироваться, иначе убедительных данных получено не будет.
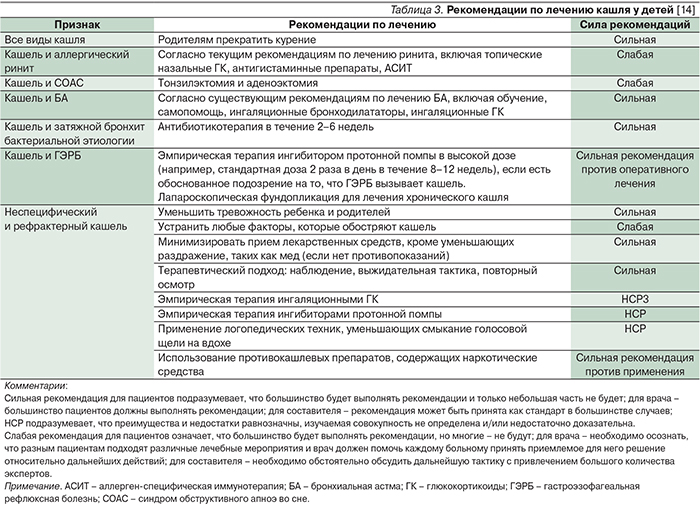
В рекомендациях по лечению кашля у детей (A.B. Chang, 2005) составители дали оценку силы каждой рекомендации отдельно для пациента, врача и для составителя, табл. 3 [14].
В дополнение к приведенным выше рекомендациям необходимо отметить следующее:
У детей хронический кашель не- часто обусловлен БА и ингаляционные ГК не показаны до тех пор, пока не будут выявлены характерные симптомы для данного заболевания.
При аллергическом рините антигистаминные препараты и иммунотерапия аллергенами не доказаны (слабая рекомендация); применение топических ГК без антигистаминных также не доказано (слабая рекомендация); элиминация аллергена не доказана (слабая рекомендация).
Утверждение, будто постназальный затек (drip-syndrom) оказывает значительное влияние на возникновение кашля, не всегда убедительно. Это, вероятно, связано с заболеванием верхних дыхательных путей [15].
Заподозрить хронический синусит следует в случае, если кашель продолжается более 12 недель (слизисто-гнойные выделения, заложенность носа, ощущение давления, боли в области лица). Явления риносинусита должны подтверждаться с учетом данных компьютерной томографии.
В случае обструктивного апноэ во сне для его диагностики показана полисомнография.
В последние годы ведущие отечественные педиатры уделяют большое внимание различным аспектам лечения кашля [16–21]. Единой классификации препаратов, применяемых при лечении кашля, нет. Арсенал противокашлевых средств огромен, включает разные группы.
Среди них можно выделить основные группы [16]:
- препараты центрального действия;
- препараты с опосредованным противокашлевым эффектом;
- комбинированные препараты.
Противокашлевые препараты центрального наркотического действия тормозят кашлевой рефлекс, угнетая дыхательный центр в продолговатом мозге. Применяются редко, по особым показаниям: при лечении непродуктивного сухого кашля, сопровождающегося рвотой (например, при коклюше). Применение некоторых препаратов ограничено возрастом. Противокашлевые препараты центрального ненаркотического действия в педиатрической практике используются чаще, чем предыдущая группа. Они также подавляют кашлевой рефлекс и назначаются при сухом плеврите, болевом синдроме в т.ч. при переломе ребра, травме грудной клетки. Противокашлевые препараты периферического действия влияют либо на афферентный, либо на эфферентный компонент кашлевого рефлекса. В первом случае препарат ослабляет стимуляцию центральной нервной системы, действуя как мягкий анестетик или анальгетик на слизистую оболочку, изменяя вязкость секрета или расслабляя гладкую мускулатуру бронхов при бронхоспазме. Во втором – действие может заключаться в повышении подвижности секрета или увеличении эффективности кашлевого механизма.
При респираторных заболеваниях вирусной, бактериальной и внутриклеточной этиологии у детей раннего и старшего возраста, сопровождающихся воспалительной реакцией и обструкцией на уровне верхних и нижних дыхательных путей, целесообразно применение фенспирида (Эпистат, Гедеон Рихтер). Основные заболевания, при которых накоплен опыт применения фенспирида, сопровождаются кашлем: заболевания ЛОР-органов (острый и хронический синусит, фарингит, ларингит), трахеобронхит, бронхит (острый и хронический), бронхиальная астма, обструктивный синдром на фоне пневмонии, а также при ряде инфекционных заболеваний (грипп, корь и др.). Эпистат оказывает противовоспалительное, спазмолитическое, антигистаминное действия. Механизм действия обусловлен уменьшением продукции ряда биологически активных веществ (цитокинов, особенно фактора некроза опухолей α, производных арахидоновой кислоты, свободных радикалов), играющих важную роль в развитии воспаления и бронхоспазма. Ингибирование фенспиридом метаболизма арахидоновой кислоты потенцируется его H1-антигистаминным действием, т.к. гистамин стимулирует метаболизм арахидоновой кислоты с образованием простагландинов и лейкотриенов. Фенспирид блокирует α-адренорецепторы, стимуляция которых сопровождается увеличением секреции бронхиальных желез. Препарат применяется как в стационаре, так и в амбулаторное практике у детей в виде сиропа. Эпистат® сироп поставляется с удобным мерным стаканчиком с градуировкой от 2,5 до 20 мл, что дает возможность точно дозировать препарат.
В заключение следует сказать, что проблема кашля у детей заслуживает более детального изучения. Для более успешного ее решения необходим индивидуальный подход с анализом продолжительности кашля, его характера, этиологии, предыдущего лечения.
В случае формирования хронического кашля необходим алгоритм обследования, включающий рентгенографию грудной клетки, исследование функции внешнего дыхания, консультации специалистов – пульмонологов, аллергологов, инфекционистов, отоларингологов.
- Gibson P.G., Chang A.B., Glasgow N.J., Holmes P.W. и др. Основные положения австралийских рекомендаций CICADA по диагностике и лечению кашля у детей и взрослых. Клиническая иммунология. Аллергология. Инфектология. 2012;10:28–34.
- Kantar A., Shields M., Cardinale F., Chang A.B. Cough. European Respiratory Society (ERS) Handbook оf Paediatric Respiratory Medicine. Eds: Fabio Midulla, Ernst Eber. Hermes, 2013. Р. 44–9.
- Laumbach R.J. Outdoor air pollutants and patient health. Am. Fam. Physician. 2010;81:175–80.
- Asilsoy S., Bayram E., Agin H., Apa H., Can D., Gulle S., Altinoz S. Evaluation of chronic cough in children. Chest; 2008. 134: 1122–28.
- Волков К.С., Нисевич Л.Л., Намазова-Баранова Л.С., Филянская Е.Г., Алексеева А.А., Баранник В.А. Кашель у детей: особенности ранней диагностики и подходы к терапии. Вопр. соврем. педиатр. 2013;12(1):112–16.
- Шилдс М.Д., Доэрти Г.М. Хронический кашель у детей. Клиническая и неотложная педиатрия. Новости. Мнения. Обучение. M., 2015;1:11–9. Из журнала Paediatr. Respir. Rev. 2013;14:100–6.
- Russell K., Chang A.B., Foisy M., et al. The Cochrane Library and treatment of chronic cough in children: An overview of reviews Evidence-Based Child Health. Cochrane Rev. J. 2010;5:1196–205.
- Canning B.J. Encoding of the cough reflex. Pulm Pharmacol. Ther. 2007;20:396–401.
- Pavord I.D., Chung K.F. Management of chronic cough. Lancet 2008;371:1375–84.
- Thompson M., Cohen H.D., Vodicka T.A., Blair P.S., Buckley D.I., Heneghan C., Hay A.D. Duration of symptoms of respiratory tract infections in children: systematic rewiew. BMJ. 2013;347:f7027.
- Evald T., Munch E.P., Kok-Jensen A. Chronic non-asthmatic cuog is not affected by inhaled beclomethasone dipropionate. A controlled double blind clinical tril. Allergy. 1989;44:510–14.
- Eccles R. The powerful placebo in cough studies? Pulm Pharmacol Ther, 2002;15:303–8.
- Hutton N., Wilson M.H., Mellits E.D., Baumgardner R., Wissow L.S., Bonuccelli C., Holtzman N.A., DeAngelis C. Effectiveness of antihistamine-decongestant combination for young children with the common cold: a randomized, controlled clinical trial. J. Pediatr. 2002;118:125–30.
- Chang A.B. Cough: are children really different to adult? Сough. 2005;1:7.
- Сampanella S.G., Asher M.I. Current controversies: sinus disease and the lower airways. Paediatr. Pulmonol. 2001;31:165–72.
- Самсыгина Г.А. Лечение кашля у детей. Педиатрия. 2004;3:84–92.
- Самсыгина Г.А. Длительный кашель у детей: причины, патогенез и принципы терапии. Педиатрия. 2005;5:85–91.
- Зайцева О.В., Левин А.Б., Выхристюк О.Ф., Казюкова Т.В., Брашнина Н.П., Самсыгина Г.А. Рациональный выбор отхаркивающей терапии при острой и хронической бронхолегочной патологии у детей. Педиатрия. 1997;2:71–5.
- Крылов А.А., Крылова Г.С. Кашель: физиологические, клинические и психологические аспекты. Клиническая медицина. 2001;4:59–62.
- Таточенко В.К. Дифференциальная диагностика кашля у детей и его лечение. Лечащий врач. 2008;3:60–5.
- Захарова И.Н., Дмитриева Ю.А. Кашель у детей: дифференциальная диагностика и тактика лечения. Consilium medicum. Прил. 2010;1:31–7.
М.С. Савенкова – д.м.н., проф. кафедры клинической функциональной диагностики, ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава России, Москва; e-mail: mpsavenkov@mail.ru
Источник
