Характер кашля при эмпиеме плевры
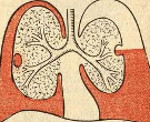
Эмпиема плевры – это воспаление плевральных листков, сопровождающееся образованием гнойного экссудата в плевральной полости. Эмпиема плевры протекает с ознобами, стойко высокой или гектической температурой, обильной потливостью, тахикардией, одышкой, слабостью. Диагностику эмпиемы плевры проводят на основании рентгенологических данных, УЗИ плевральной полости, результатов торакоцентеза, лабораторного исследования экссудата, анализа периферической крови. Лечение острой эмпиемы плевры включает дренирование и санацию плевральной полости, массивную антибиотикотерапию, дезинтоксикационную терапию; при хронической эмпиеме может выполняться торакостомия, торакопластика, плеврэктомия с декортикацией легкого.
Общие сведения
Термином «эмпиема» в медицине принято обозначать скопление гноя в естественных анатомических полостях. Так, гастроэнтерологам в практике приходится сталкиваться с эмпиемой желчного пузыря (гнойным холециститом), ревматологам – с эмпиемой суставов (гнойным артритом), отоларингологам – с эмпиемой придаточных пазух (гнойными синуситами), неврологам – с субдуральной и эпидуральной эмпиемой (скоплением гноя под или над твердой мозговой оболочкой). В практической пульмонологии под эмпиемой плевры (пиотораксом, гнойным плевритом) понимают разновидность экссудативного плеврита, протекающего со скоплением гнойного выпота между висцеральным и париетальным листками плевры.
Эмпиема плевры
Причины
Почти в 90% случаев эмпиемы плевры являются вторичными по своему происхождению и развиваются при непосредственном переходе гнойного процесса с легкого, средостения, перикарда, грудной стенки, поддиафрагмального пространства.
1. Чаще всего эмпиема плевры возникает при острых или хронических инфекционных легочных процессах:
- пневмонии,
- бронхоэктазах,
- абсцессе легкого,
- гангрене легкого,
- туберкулезе,
- нагноившейся кисте легкого,
- спонтанном пневмотораксе,
- экссудативном плеврите и др.
В ряде случаев эмпиемой плевры осложняется течение медиастинита, перикардита, остеомиелита ребер и позвоночника, поддиафрагмального абсцесса, абсцесса печени, острого панкреатита.
2. Метастатические эмпиемы плевры обусловлены распространением инфекции гематогенным или лимфогенным путем из отдаленных гнойных очагов (например, при остром аппендиците, ангине, сепсисе и др.).
3. Посттравматический гнойный плеврит, как правило, связан с травмами легкого, ранениями грудной клетки, разрывом пищевода.
4. Послеоперационная эмпиема плевры может возникать после резекции легких, пищевода, кардиохирургических и других операций на органах грудной полости.
Патогенез
В развитии эмпиемы плевры выделяют три стадии: серозную, фибринозно-гнойную и стадию фиброзной организации.
- Серозная стадия протекает с образованием в плевральной полости серозного выпота. Своевременно начатая антибактериальная терапия позволяет подавить экссудативные процессы и способствует спонтанной резорбции жидкости. В случае неадекватно подобранной противомикробной терапии в плевральном экссудате начинается рост и размножение гноеродной флоры, что приводит к переходу плеврита в следующую стадию.
- Фибринозно-гнойная стадия. В этой фазе эмпиемы плевры вследствие увеличения количества бактерий, детрита, полиморфно-ядерных лейкоцитов экссудат становится мутным, приобретая гнойный характер. На поверхности висцеральной и париетальной плевры образуется фибринозный налет, возникают рыхлые, а затем плотные спайки между листками плевры. Сращения образуют ограниченные внутриплевральные осумкования, содержащие скопление густого гноя.
- Стадия фиброзной организации. Происходит образование плотных плевральных шварт, которые, как панцирь, сковывают поджатое легкое. Со временем нефункционирующая легочная ткань подвергается фиброзным изменениям с развитием плеврогенного цирроза легкого.
Классификация
В зависимости от этиопатогенетических механизмов различают эмпиему плевры:
- метапневмоническую и парапневмоническую (развившуюся в связи с пневмонией),
- послеоперационную
- посттравматическую.
По длительности течения эмпиема плевры может быть острой (до 1 мес.), подострой (до 3-х мес.) и хронической (свыше 3-х мес.). С учетом характера экссудата выделяют гнойную, гнилостную, специфическую, смешанную эмпиему плевры. Возбудителями различных форм эмпиемы плевры выступают неспецифические гноеродные микроорганизмы (стрептококки, стафилококки, пневмококки, анаэробы), специфическая флора (микобактерии туберкулеза, грибки), смешанная инфекция.
По критерию локализации и распространенности эмпиемы плевры бывают:
- односторонними и двусторонними;
- субтотальными, тотальными, отграниченными: апикальными (верхушечными), паракостальными (пристеночными), базальными (наддиафрагмальными), междолевыми, парамедиастинальными.
По объему гнойного экссудата:
- малая — при наличии 200-500 мл гнойного экссудата в плевральных синусах;
- средняя — при скоплении 500–1000 мл экссудата, границы которого доходят до угла лопатки (VII межреберье);
- большая — при количестве выпота более 1 литра.
Пиоторакс может быть закрытым (не сообщающимся с окружающей средой) и открытым (при наличии свищей – бронхоплеврального, плеврокожного, бронхоплевральнокожного, плевролегочного и др.). Открытые эмпиемы плевры классифицируются как пиопневмоторакс.
Симптомы эмпиемы плевры
Острый пиоторакс манифестирует с развития симптомокомплекса, включающего ознобы, стойко высокую (до 39°С и выше) или гектичекую температуру, обильное потоотделение, нарастающую одышку, тахикардию, цианоз губ, акроцианоз. Резко выражена эндогенная интоксикация: головные боли, прогрессирующая слабость, отсутствие аппетита, вялость, апатия.
Отмечается интенсивный болевой синдром на стороне поражения; колющие боли в груди усиливаются при дыхании, движениях и кашле. Боли могут иррадиировать в лопатку, верхнюю половину живота. При закрытой эмпиеме плевры кашель сухой, при наличии бронхоплеврального сообщения – с отделением большого количества зловонной гнойной мокроты. Для пациентов с эмпиемой плевры характерно вынужденное положение — полусидя с упором на руки, расположенные позади туловища.
Осложнения
Вследствие потери белков и электролитов развиваются волемические и водно-электролитные расстройства, сопровождающиеся уменьшением мышечной массы и похуданием. Лицо и пораженная половина грудной клетки приобретают пастозность, возникают периферические отеки. На фоне гипо- и диспротеинемии развиваются дистрофические изменения печени, миокарда, почек и функциональная полиорганная недостаточность. При эмпиеме плевры резко возрастает риск тромбозов и ТЭЛА, приводящих к гибели больных. В 15% случаев острая эмпиема плевры переходит в хроническую форму.
Диагностика
Распознавание пиоторакса требует проведения комплексного физикального, лабораторного и инструментального обследования. При осмотре пациента с эмпиемой плевры выявляется отставание пораженной стороны грудной клетки при дыхании, асимметричное увеличение грудной клетки, расширение, сглаживание или выбухание межреберий. Типичными внешними признаками больного с хронической эмпиемой плевры служат сколиоз с изгибом позвоночника в здоровую сторону, опущенное плечо и выступающая лопатка на стороне поражения.
Перкуторный звук на стороне гнойного плеврита притуплен; в случае тотальной эмпиемы плевры определяется абсолютная перкуторная тупость. При аускультации дыхание на стороне пиоторакса резко ослаблено или отсутствует. Дополняют физикальную картину данные инструментальной диагностики:
- Рентген. Полипозиционная рентгенография и рентгеноскопия легких при эмпиеме плевры обнаруживают интенсивное затенение. Для уточнения размеров, формы осумкованной эмпиемы плевры, наличия свищей выполняют плеврографию с введением водорастворимого контраста в плевральную полость. Для исключения деструктивных процессов в легких показано проведение КТ, МРТ легких.
- Сонография. В диагностике ограниченных эмпием плевры велика информативность УЗИ плевральной полости, которое позволяет обнаружить даже небольшое количество экссудата, определить место выполнения плевральной пункции.
- Оценка экссудата. Решающее диагностическое значение при эмпиеме плевры отводится пункции плевральной полости, с помощью которой подтверждается гнойный характер экссудата. Бактериологический и микроскопический анализ плеврального выпота позволяет уточнить этиологию эмпиемы плевры.
Лечение эмпиемы плевры
Санация плевральной полости
При гнойном плеврите любой этиологии придерживаются общих принципов лечения. Большое значение придается раннему и эффективному опорожнению плевральной полости от гнойного содержимого. Это достигается с помощью дренирования плевральной полости, вакуум-аспирации гноя, плеврального лаважа, введения антибиотиков и протеолитических ферментов, лечебных бронхоскопий. Эвакуация гнойного экссудата способствует уменьшению интоксикации, расправлению легкого, спаиванию листков плевры и ликвидации полости эмпиемы плевры.
Системная терапия
Одновременно с местным введением противомикробных средств назначается массивная системная антибиотикотерапия (цефалоспорины, аминогликозиды, карбапенемы, фторхинолоны). Проводится дезинтоксикационная, иммунокорригирующая терапия, витаминотерапия, переливание белковых препаратов (плазмы крови, альбумина, гидролизатов), растворов глюкозы, электролитов. С целью нормализации гомеостаза, снижения интоксикации и повышения иммунорезистентных возможностей организма выполняется УФО крови, плазмаферез, плазмоцитоферез, гемосорбция.
Физиореабилитация
В период рассасывания экссудата назначаются процедуры, предотвращающие образование плевральных сращений — дыхательная гимнастика, ЛФК, ультразвук, классический, перкуторный и вибрационный массаж грудной клетки.
Хирургическое лечение
При формировании хронической эмпиемы плевры показано хирургическое лечение. При этом может выполняться торакостомия (открытое дренирование), плеврэктомия с декортикацией легкого, интраплевральная торакопластика, закрытие бронхоплеврального свища, различные варианты резекции легкого.
Прогноз и профилактика
Осложнениями эмпиемы плевры могут являться бронхоплевральные свищи, септикопиемия, вторичные бронхоэктазы, амилоидоз, полиорганная недостаточность. Прогноз при эмпиеме плевры всегда серьезный, летальность составляет 5-22%. Профилактика эмпиемы плевры заключается в своевременной антибиотикотерапии легочных и внелегочных инфекционных процессов, соблюдении тщательной асептики при хирургических вмешательствах на грудной полости, достижении быстрого расправления легкого в послеоперационном периоде, повышении общей резистентности организма.
Источник
Эмпиема плевры (пиоторакс, гнойный плеврит) — скопление гноя в плевральной полости. Как правило, эмпиема плевры развивается в связи с инфекционным поражением лёгких (пневмонией) и часто ассоциирована с парапневмоническим выпотом. Различают три стадии эмпиемы: экссудативная, фибринозно-гнойная и организующая. При экссудативной фазе происходит накопление гноя. Фибринозно-гнойная стадия проявляется осумкованием плевральной жидкости с формированием гнойных карманов. В конечную, организующую стадию, происходит рубцевание плевральной полости, которое может привести к замуровыванию лёгкого[1].
Клиническая картина[править | править код]
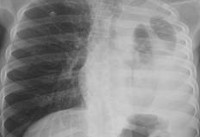
Левое лёгкое, окружённое толстым слоем гнойного экссудата — картина, соответствующая эмпиеме плевры.
Симптомы эмпиемы плевры варьируют в зависимости от тяжести заболевания. В числе типичных симптомов кашель, лихорадка, боли в грудной клетке, потливость и одышка.[1]
Для хронической эмпиемы характерно формирование симптома барабанных палочек. Отмечается укорочение перкуторного звука и ослабление везикулярного дыхания с поражённой стороны. Для диагностики используется подсчёт лейкограммы, рентгенография и компьютерная томография грудной клетки, ультразвуковое исследование[1].
Динамика развития эмпиемы плевры в течение двух недель.
Диагностика[править | править код]
Диагноз подтверждается плевроцентезом, обнаруживающим явно гнойное содержимое или мутную жидкость в плевральной полости. Обычно плевральная жидкость содержит лейкоциты, имеет низкий pH (<7,20), низкое содержание глюкозы (<60 мг/дл), повышенное содержание ЛДГ и белка, могут присутствовать микроорганизмы.[1]
Лечение[править | править код]
Фотография времён Первой мировой войны, демонстрирующая удаление нескольких рёбер.
Лечение эмпиемы плевры требует дренирования инфицированной жидкости и газа. Устанавливается плевральный дренаж, часто под ультразвуковым контролем. Назначается внутривенная антибактериальная терапия.
Плевральные дренажи при эмпиеме имеют тенденцию к закупорке сгустками гноя, в связи с чем обычно применяются дренажи большого диаметра. Недостаточное дренирование, особенно в случае осумкованной эмпиемы, может привести к повторному накоплению гноя и инфицированного материала, ухудшению клинической картины, органной недостаточности и даже летальному исходу. Таким образом, при эмпиеме плевры необходим тщательный контроль функционирования плеврального дренажа.[1] Для улучшения дренирования, в плевральную полость могут вводиться фибринолитики и ферменты, способствующие фрагментации фибрина и снижению вязкости гноя. Вместе с тем, следует учитывать риск осложнений от такой терапии — в редких случаях возможно развитие жизнеугрожающего плеврального кровотечения и аллергических реакций.[2]
При низкой эффективности данных мер, может быть показана хирургическая санация плевральной полости. Обычно такое вмешательство осуществляется и использованием видеоторакоскопической техники, однако, при хроническом течении заболевания для полного удаления гнойных и фибринозно-гнойных наслоений может потребоваться ограниченная торакотомия.[1] Иногда может потребоваться полная торакотомия с декортикацией и плеврэктомией. В редких случаях также приходится резецировать участки лёгкого.
Ранее для лечения применялось хирургическое удаления большинства рёбер с поражённой стороны грудной клетки, что приводило к стойкому коллабированию лёгкого и облитерации инфицированной плевральной полости. Это сопровождалось удалением большой части грудной клетки и выглядело внешне, будто плечо отделяется от туловища (см. рисунок). Сегодня такая операция применяется крайне редко, однако была распространена в период Первой мировой войны[3].
Примечания[править | править код]
Болезни органов дыхания (J00—J99), респираторные заболевания | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| |||||||||||
| |||||||||||
| |||||||||||
Воспалительные заболевания | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
Источник
Острая
эмпиема плевры протекает обычно с
выраженными клиническими симптомами,
характерными для тяжелой гнойной
инфекции.
При
парапневмоническом
варианте течения наблюдается параллельное
развитие пневмонии и образование
гнойного экссудата в полости плевры.
Метапневмоническая
эмпиема
плевры
возникает вслед за кризисом, при уже
начавшемся литическом падении температуры
после разрешения пневмонического фокуса
и первоначально может ошибочно
трактоваться врачом как рецидив
воспаления легкого.
Клиническая картина
острой эмпиемы плевры складывается из
общих и местных симптомов.
Среди
общих
симптомов,
прежде всего, следует отметить повышение
температуры тела и появление или усиление
симптомов интоксикации.
Температурные
реакции на
протяжении начального периода и далее,
при отсутствии полноценного лечения,
могут быть весьма значительными, протекая
по ремитирующему типу, в виде неправильных
волн с тенденцией к утреннему понижению,
не достигающему, однако, нормальных или
даже субнормальных цифр. При переходе
в гнойное истощение происходит инверсия
температурной кривой. При гнилостной
эмпиеме лихорадка часто имеет гектический
характер с суточными колебаниями около
3°С, сопровождается резкими ознобами,
потливостью, тяжелым общим состоянием,
иногда рвотой.
Степень
гнойной интоксикации
зависит преимущественно от распространенности
гнойного процесса, вирулентности
микрофлоры и индивидуальной реактивности
больного. Гнойная интоксикация проявляется
в виде головной боли, слабости, понижения
аппетита, прогрессирующего исхудания,
утраты интереса к окружающему.
У
многих больных с острой эмпиемой плевры
гнойная интоксикация проявляется
нервно-психическими расстройствами
различной степени выраженности: от
головных болей, раздражительности,
бессонницы, быстрой утомляемости до
психомоторного возбуждения, делириозного
синдрома, комы.
Среди
местных
симптомов,
встречающихся при острой эмпиеме плевры,
наиболее частыми являются боли в грудной
клетке, одышка и кашель.
Боли
в грудной клетке
чаще обусловлены изменениями париетальной
плевры, но при деструкции крупных
легочных структур приобретают висцеральный
характер. Они имеют постоянный ноющий
характер, усиливаются при глубоком
дыхании, кашле, наклоне туловища в
здоровую сторону и надавливании на
межреберные промежутки. При этом
напряжены мышцы верхних конечностей,
особенно при верхушечном плеврите
(симптом
Поттенджера – Воробьева).
Нередко из-за болей больной принимает
вынужденное положение на больном боку,
так как в положении на здоровом
функциональная нагрузка на больную
половину грудной клетки усиливается.
Накопление экссудата уменьшает площадь
соприкосновения плевральных листков,
поэтому уменьшается боль при всё еще
имеющемся воспалении.
Одышка
при острой эмпиеме плевры обусловлена
не только накоплением жидкости в
плевральной полости и сдавлением
легкого, но и гнойно-деструк-тивным
процессом легочной паренхимы, шунтированием
крови из коллабированных отделов
легкого, нарушением гемодинамики и
бронхоспастическими реакциями.
Интенсивность одышки зависит от объема
гидроторакса и от локализации эмпиемы.
При большом гидротораксе она возникает
в покое. При ограниченных эмпиемах
одышка появляется при физической
нагрузке. Но при базальном гнойном
плеврите, когда дыхательные движения
при глубоком дыхании заметно ограничены
из-за резких болей, она может наблюдаться
и при ограниченной эмпиеме.
Кашель
является
постоянным симптомом при эмпиеме плевры.
При изолированном поражении плевральной
полости в начале заболевания наблюдается
сухой кашель, который носит рефлекторный
характер, что связанно с раздражением
плевральных листков. По мере накопления
выпота в плевральной полости кашель
может исчезнуть и больше не появляться.
В тех случаях, когда эмпиема плевры
является осложнением гнойно-деструктивных
заболеваний легких, кашель сопровождается
выделением значительного количества
гнойной мокроты. При наличии
бронхоплеврального свища особенно
много откашливается мокроты в положении
больного на здоровом боку.
Во
время осмотра
больного
острой эмпиемой плевры со значительным
скоплением гноя в плевральной полости
в первую очередь обращает на себя
внимание его вынужденное положение в
постели: обычно больной избегает
поворачиваться на здоровый бок,
предпочитая лежать на пораженной стороне
(этим предупреждается смещение средостения
экссудатом и сдавление противоположного
легкого), а при выраженной одышке он
занимает полусидячее или сидячее
положение, упираясь руками в постель
(ортопноэ).
Напротив, при базальном плеврите для
уменьшения болей в области диафрагмы
больной вынужден лежать большую части
времени на животе.
Осмотр
грудной клетки
позволяет отметить асимметрию грудной
клетки за счет увеличения объема ее
больной стороны, преимущественно в
нижнебоковом отделе, и более высокое
стояние плеча и соска на этой стороне.
В большинстве случаев отмечается
ограничение дыхательных движений
пораженной половины грудной клетки.
Лопатка немного приподнята кверху,
отставая при дыхании по сравнению с
противоположной. При тотальных и
распространенных острых эмпиемах плевры
нередко имеются сглаженность межреберных
промежутков, местный отек кожи и подкожной
клетчатки над областью скопления гноя
в плевральной полости. При значительном
скоплении экссудата возможно искривление
позвоночника выпуклостью в больную
сторону; нередко можно отметить также
напряжение шейных вен на соответствующей
стороне, а при правосторонне плеврите
– смещение сердечного толчка влево.
Пальпация
грудной клетки
у больных острой эмпиемой плевры часто
обнаруживает некоторое утолщение
покровов пораженной стороны (отечность
кожи и подкожно-жировой клетчатки), а
также их болезненность. Кожная складка
на больной стороне оказывается значительно
толще, чем на здоровой – признак
Винтриха
(М. A. Wintrich, 1864). В дальнейшем ткани грудной
стенки в этой зоне становятся плотными,
усиливается болезненность, появляется
гиперемия кожи, что свидетельствует о
гнойном расплавлении всех слоев грудной
стенки и может быть предвестником
empyema
necessitatis.
Голосовое
дрожание
(fremitus pectoralis) в области скопления гноя
обычно отсутствует или резко ослаблено.
При
сравнительной перкуссии
выявляется притупление звука на
пораженной половине грудной клетки,
усиливающееся книзу. При отсутствии
воздуха и сращений в плевральной полости
верхняя граница тупости соответствует
линии
Эллис–Дамуазо
(1), верхняя точка которой расположена
по задней подмышечной линии. По мере
накопления, гнойный экссудат постепенно
оттесняет кнаружи и вверх воздушное
легкое, частично коллабируя его
кортикальные отделы. Такое сдавление
легкого выражается появлением над
линией Эллис–Дамуазо при перкуссии
зоны тимпанического звука – феномен
Шкода.
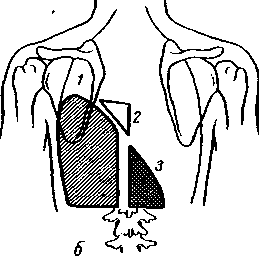
При
тотальном заполнении плевральной
полости гноем тупой перкуторный звук
распространяется почти на всю половину
грудной клетки, за исключением
надлопаточной и подключичной зон, причем
в последней при перкуссии можно выявить
характерный тимпанит, нарастающий при
открытии больным рта до звука разбитого
горшка – трахеальный
тон Вильямса.
Этот звуковой феномен возникает
вследствие проведения перкуторного
звука над прижатой к крупным бронхам
легочной тканью. Кроме линии Эллис–Дамуазо,
при эмпиеме плевры перкуторно различают
два треугольника. Первый – треугольник
Гарленда
(2), располагается на больной стороне и
характеризуется притупленно-тимпаническим
звуком. Он соответствует поджатому
экссудатом легкому и расположен между
позвоночником и линией Эллис–Дамуазо.
Второй – треугольник
Раухфуса–Грокко
(3), располагается на здоровой стороне
и как бы является продолжением тупости,
определяемой на пораженной стороне.
Катетами этого треугольника являются
диафрагма и позвоночник, а гипотенузой
– продолжение линии Эллис–Дамуазо.
Появление этого треугольника обусловлено
в основном смещением средостения на
здоровую сторону. При эмпиеме плевры
обычно не определяется подвижность
нижнего края легкого на стороне поражения.
Левосторонний
гнойный плеврит характеризуется
исчезновением пространства
Траубе
(левый плевральный синус заполняется
жидкостью и вместо тимпанита,
соответствующего газовому пузырю
желудка, определяется притупление
перкуторного звука).
При
прорыве в плевральную полость легочного
абсцесса и формировании бронхоплевральных
свищей верхняя граница располагается
горизонтально, и выше нее определяется
тимпанический звук.
При
аускультации
отмечается ослабление везикулярного
дыхания вплоть до полного отсутствия
его над большим количеством жидкости
в полости, что обусловлено как спадением
альвеол в участках коллабированного
легкого, так и наличием различной толщины
прослойки экссудата между грудной
стенкой и смещенным легким. В последнем
варианте при ослаблении дыхания оно
приобретает бронхиальный оттенок в
связи с достаточно хорошей проводимостью
густым гноем дыхательных шумов из
крупных бронхов поджатого легкого. Выше
зоны тупости (т.е. в области тимпанического
тона) также выслушивается: 1) бронхиальное
дыхание, переходящее над ней в нормальное
легочное (везикулярное) дыхание; 2) иногда
выслушиваются разнокалиберные влажные
хрипы, указывающие на задержку мокроты
в коллабированных участках легкого; 3)
может быть слышен шум трения плевры
из-за фибринозного плеврита вокруг
полости эмпиемы; наиболее часто шум
трения плевры выслушивается в ранних
фазах экссудации или в периоде резорбции,
когда количество жидкости не так велико,
чтобы совершенно разобщить висцеральный
и париетальный листки плевры. Бронхофония
в области перкуторной тупости, как и
голосовое дрожание, ослаблена.
При
наличии значительных количеств газа в
замкнутой плевральной полости у больных
тотальной эмпиемой плевры дыхание в
области его распространения обычно не
проводится, а при встряхивании корпуса
больного нередко выявляется шум плеска
(succussio Hippocratis). У больных эмпиемой плевры
с бронхоплевральными свищами, напротив,
последний симптом может не определяться
при хорошем дренировании полости через
бронх, но при этом аускультативно
отмечается усиленное бронхиальное
дыхание типа амфорического.
При
выраженной и длительно текущей гнойной
интоксикации развивается дистрофия
миокарда и энергодинамическая
недостаточность сердца. Возникшая в
результате этого сердечно-сосудистая
недостаточность проявляется тахикардией,
неприятными ощущениями в области сердца,
сердцебиением, артериальной гипотензией
и замедлением циркуляции, акроцианозом.
При обследовании определяется глухость
тонов сердца, иногда экстрасистолия,
на верхушке сердца выслушивается
систолический шум. В последующем при
сохранении гнойной интоксикации
развивается легочно-сердечная
недостаточность с нарастающей
декомпенсацией кровообращения и
гипертензией в малом круге, о чем
свидетельствуют акцент II тона на легочной
артерии, надчревная пульсация в связи
с гипертрофией правого желудочка, сдвиг
электрической оси сердца вправо на
электрокардиограмме.
Как
следствие гнойной интоксикации появляются
признаки нарушений функций органов,
богатых ретикулоэндотелиальной тканью
(печень, почки, селезенка, костный мозг).
При обследовании больных определяется
увеличение печени, иногда небольшая
иктеричность склер и кожных покровов.
При
крайних, на грани с истощением, формах
гнойно-резорбтивной лихорадки у больных
развиваются отеки нижних конечностей
и асцит. Происхождение их обусловлено
гипо- и диспротеинемией.
В
клинической картине некоторых
форм
острой эмпиемы плевры, кроме признаков
дыхательной недостаточности, гнойной
интоксикации и типичных данных
физикального обследования, имеются
дополнительные симптомы.
При
ограниченной
эмпиеме
клиника во многом определяется
локализацией скопления гноя. При этом
различают верхушечное, пристеночное,
наддиафрагмальное, междолевое и
парамедиастинальное расположение
гнойника.
При
верхушечной
эмпиеме
могут наблюдаться отечность надключичной
области и плеча, плексит, синдром
Клода Бернара–Горнера
(птоз, миоз, энофтальм, гиперемия лица
на стороне поражения).
Для
пристеночных
эмпием
характерны выраженные болевые ощущения
и ограничение амплитуды дыхательных
движений на стороне поражения, сглаженность
межреберных промежутков, отечность
подкожной клетчатки, укорочение
перкуторного звука и ослабление дыхания
над областью скопления гноя.
При
базальной
(наддиафрагмальной) э?


