Как стоматит влияет на кровь
Стоматиты при болезнях крови и других заболеваниях
К болезням крови, сопровождающимся поражениями слизистой оболочки полости рта, относится злокачественное малокровиe и лейкемия.
Злокачественное малокровие. Одним из ранних симптомов при злокачественном малокровии может являться ощущение жжения во рту, парестезии; характерно появление болезненных экскориаций и трещин в углах рта. Однако наиболее характерное поражение слизистой оболочки при злокачественном малокровии наблюдается на языке (глоссит); Вследствие атрофии нитевидных сосочков спинка языка приобретает характерный вид «бритого» языка — гладкого и блестящего. При этом больные жалуются на сухость и чувство жжения в языке. Этот симптом относят к числу наиболее ранних и распространенных проявлений злокачественного малокровия на слизистой оболочке полости рта. По нашим наблюдениям атрофический глоссит иногда сопровождает атрофические гастриты.
Лейкемии часто сопровождаются поражениями слизистой оболочки рта, по характеру сходными с цынготными явлениями на деснах. В основе лейкемических стоматитов лежит лимфоцитарная инфильтрация слизистой оболочки. Отек слизистой, припухание, внутрикожные и наружные кровоизлияния, краевой некроз десен, появление опухолевидных разрастаний, изъязвление—все эти поражения, характерные для цынги, наблюдаются также и при лейкемии. Кроме того, при лейкемии отмечается также увеличение лимфоидных заболеваний полости рта и зева вследствие лейкемической инфильтрации; увеличиваются в виде припуханий небные и язычные миндалины, а также задняя стенка глотки; инфильтраты изъязвляются, распадаются.
Особенно опасны кровотечения, возникающие вследствие травмы. Поэтому необходимо воздержаться от всякого рода терапии, повреждающей механически или химически пораженную поверхность.
Агранулоцитозом чаще заболевают в возрасте от 30 до 50 лет. Клинические симптомы острого агранулоцитоза связаны с наличием тяжелой язвенно-некротической ангины, иногда язвенно-некротического стоматита, сопровождающихся исчезновением зернистых лейкоцитов из периферической крови. Прогноз тяжелый.
Сахарное мочеизнурение (диабет). Одним из ранних симптомов сахарного диабета является чувство сухости во рту. Сначала, как это нередко бывает, больной еще не отдает себе отчета в этом ощущении, но уже вырабатывает привычку смачивать и облизывать губы. С нарастанием этого ощущения во рту больной уже обращает внимание на эти явления и сладкую слюну.
Из объективных симптомов поражения полости рта особенно часто встречается гингивит. Воспалительные явления на десне протекают в виде хронической формы и имеют некоторые характерные особенности, вследствие чего могут определяться как хронический диабетический гингивит.
Сначала межзубные сосочки десны, а затем и вся десна набухают, разрыхляются, становятся кровоточащими, болезненными. Слизистая оболочка приобретает тёмнокрасную застойную окраску. Дальнейшее развитие процесса может привести к появлению язвенных и некротических очагов на десне, карманов.
Другие участки слизистой оболочки рта также поражаются преимущественно катарральной формой стоматита. У носителей протезов возможно появление под ними пролежней. Язык отекает, по краям его появляются отпечатки зубов, боковые края обложены, сосочки увеличены. Появление десквамагивных процессов, исчезновение нитевидных сосочков придают языку сухой, тёмнокрасный вид. Такой язык прогностически расценивается как неблагоприятный симптом: появляется он обычно при тяжелых формах диабета.
Неблагоприятное предсказание дает появление гангренозных форм стоматита.
Показания к местной терапии при диабетическом стоматите чисто симптоматические (о заболевании альвеолярной пиорреей при диабете см. в соответствующей главе).
Уремия. Слизистая оболочка полости рта при нарастании уремических явлений нередко вовлекается в страдание. При этом, как показали наши наблюдения, при медленно нарастающей и нераспознанной уремической коме острые явления язвенного глоссита и стоматита выдвигаются в картине заболевания на передний план. В таких случаях весьма важно вовремя оценить симптоматическое значение поражения полости рта.
Поражения слизистой рта начинаются с явлений сухости, вызывающей потребность в смачивании полости рта частыми приемами жидкости. Язык становится сухим, края его отечными, спинка покрывается коричневым налетом, слизистая краснеет и легко кровоточит. Дальнейшее развитие явлений уремической интоксикации может повлечь за собой появление язвенных процессов. Язвы неправильной формы, часто бывают множественными и глубоко проникающими. Язвенный глоссит иногда переходит в флегмонозный.
Лечение должно быть направлено на устранение общих явлений уремической интоксикации, что быстро влечет за собой обратное развитие явлений стоматита. Местное вмешательство в полости рта заключается в тщательном уходе путем орошения. Особенно рекомендуются в этих случаях содовые растворы и дезодорирующие средства.
Отек (hydrops). Локализация отека, который сопровождает ряд почечных заболеваний, может быть также и в полости рта, причем в этих случаях отек нередко является одной из ранних локализаций. В первую очередь отекает слизистая оболочка десны (особенно при нефрите), межзубные сосочки. Последние набухают и деформируются. Реже отек в полости рта локализуется на мягком небе, где он отчетливо заметен при осмотре небных дужек. Отек в полости рта бывает довольно стойкий, исчезает он только после спадения его на других местах. Исключением является поверхность лица, где отек держится так же, как и в полости рта.
Показаний к местной терапии явлений отека полости рта при общем отеке нет.
При гипертонии, сопровождающейся нефросклерозом, мы наблюдали явления геморрагического гингивита, когда, наряду с явлениями воспаления, отмечались по временам значительные паренхиматозные кровотечения. При сморщенной почке мы обнаружили ползучий поверхностный язвенный стоматит.
Септическая ангина. Эта сравнительно редко встречающаяся болезнь с тяжелым исходом представляет алиментарно-токсическую алейкию, возникающую в результате употребления в пищу перезимовавших в поле злаков. Вспышки септической ангины чаще всего возникают в апреле, мае. Появляется заболевание в виде ангины, иногда и стоматита с общей картиной тяжелой интоксикации, септического состояния. Наибольшая заболеваемость падает на людей в возрасте от 8 до 50 лет. Первая -вспышка отмечена в 1932 г. в Казахстане. С 1943 г. границы эпидемических вспышек расширились, охватив ряд областей Урала, Волги, Сибири. Специфического лечения нет — применяются сульфаниламидные препараты, антибиотики. Основное профилактическое мероприятие — изъятие и обмен собранного ядовитого зерна на здоровое.
Источник
Может показаться, что диагностика стоматита – задача не такая уж и сложная. Тем не менее, многие патогены, вызывающие стоматит, достаточно разнятся. В итоге лечение пострадавших от этой болезни не всегда эффективно, и не в каждой ситуации удается достичь полного избавления от инфекции. Поэтому, когда врач нацелен на окончательное избавление пациента от стоматита, ему стоит задуматься о сдаче крови пациента на анализ.
Методы диагностики
Кроме базового смотра и опроса больного при диагностике также выполняют следующие операции:
- Анализ крови (клинический и на содержание глюкозы).
- Бактериальный посев материала из ротовой полости (ПЦР).
Пристальное внимание специалист должен обратить на стоматит у маленьких детей, выполнить качественный дифференциальный осмотр, убедиться в том, что диагноз верный.
Опрос пациента
Перво-наперво, врач должен выслушать жалобы больного. Свидетельства разного рода могут свидетельствовать о разных типах заболевания, однако, общие симптомы все-таки подобны:
- Головная боль.
- Температура тела.
- Повышенное слюноотделение.
- Язвочки во рту.
- Недомогание.
- Отечное состояние слизистой.
- Чувство дискомфорта.
- Болевые ощущения во время еды.
Помимо этого, при диагностике необходимо выяснить, после каких признаков пациент обнаружил у себя эти симптомы – повреждение полости рта, перенесенная инфекция, пищевая аллергия. Возможно, пациент плохо соблюдает гигиену ротовой полости. Все это позволит выявить тип стоматита и назначить верный курс. Врач должен иметь в виду, что стоматит – одна из болезней, являющаяся в своем роде «сигналом» на фоне ВИЧ. Поэтому больных, у которых стоматит выявляется не в первый раз, лучше проверить и на ВИЧ.
На сайте stomatita.ru вы найдете статью с фото, как выглядит рот при стоматите.
Визуальный осмотр
Осматривая полость рта при диагностике стоматита, врач должен обратить внимание на:
- Состояние слизистой (она выглядит совершенно здоровой).
- Покраснения языка и десен, при этом язык оставляет следы от зубов. При этом может возникнуть кровоточивость десен.
- Язвы (небольшие круглые образования, края их ровные, красного оттенка, с белым центром). Такие участки окутаны пленкой и зачастую распространяются по всему рту, за исключением языка. Обычно это свидетельствует об афтозном типе.
Число таких язвочек может быть разным и обуславливается тяжестью болезни, ее типом. Увы, особенных тестов, позволяющих выявить стоматит, на сегодня нет. Однако есть анализы, подтверждающие диагностику:
- Глюкозный анализ крови. Диабет часто возникает как фоновый недуг, способный существенно повысить вероятность развития стоматита как у малышей, так и у взрослых. Анализ выполняется быстро, для пациента почти нет болевых ощущений.
- ПЦР (бактериальный посев). Посев занимает больше времени, хотя сам способ довольно надежен, результат его весьма точен, своевременный ПЦР позволяет избежать рецидива. Бакпосев выявляет бактериальный характер заболевания, после чего врач точно сможет назначить курс лечения, которое гарантирует быстрое лечение. Как правило, ПЦР отличается выделением следующей флоры:
- Стафилококки.
- Стрептококковая инфекция.
- Кандидозная инфекция.
- Бактерии трепонема.
Анализ длится около недели, хотя считается обыденным и обязателен для диагностических протоколов.
ПЦР является одним из передовых и точных способов, которые позволяют определять вирусный ДНК, служащий причиной стоматита. Подобным возбудителем зачастую бывают:
- Вирус гриппа/парагриппа.
- Герпес.
- Ветряная оспа.
- Адено- и энтеровирусы.
Дифференциальная диагностика
При данном анализе проводят проверку, в ходе которой выявляют следующие болезни:
- Афтоид Поспишилла.
- Заболевание Бехчета.
- Опоясывающий лишай.
- Кандидозная инфекция.
- Большой афтоз Турена.
После того как диагноз стоматита был выявлен, потребуется определить его тип, принимая во внимание анамнез и результаты тестов.
Диагностика стоматита у беременных
Симптомы стоматита при беременности почти не отличаются от остальных категорий людей, анамнез схож. Диагностика выполняется по вышеуказанной схеме, за исключением того, что период лечения патологии становится длиннее – порой стоматит сопровождает пациента на всем сроке беременности, подобное объясняется пониженным иммунитетом будущих мам. Очень важно правильно выявить заболевание, ведь оно может передаться будущему малышу, поэтому кандидозный стоматит у новорожденных детей частое явление.
Диагностика и симптомы стоматита у детей: температура, язвочки

 Автор публикации — Врач-стоматолог Станислав Владимирович
Автор публикации — Врач-стоматолог Станислав Владимирович
Опыт работы 32 года. Место работы: «Стоматология ЭСТ». Закончил СамГМУ (1985 год)
Дата размещения — 2018-04-09
Источник
Такая коварная и популярна болезнь, как стоматит, затрагивает взрослых, детей. Методики эффективного лечения разнятся в зависимости от признаков недуга. Что же делать в случае, если кровоточат десна при стоматите? Ответы на данный вопрос в этой статье.
Врач сам назначает терапию в зависимости от глубины поражения, этиологии. Результативное использование нетрадиционных и традиционных способов медицины дает свои плоды.
Стоматитом является воспалительный процесс, который поражает десну. Это происходит у тех, у кого ослабленный иммунитет и вызванный провоцирующим агентом. Недуг особенно тяжело воспринимается детьми.
Именно поэтому лучше сразу обращаться к врачу, не предпринимая никаких мер. Иначе терапия может быть не только бесполезной, но и вредной. Только лишь опытный доктор сможет грамотно выполнить диагностику и назначить правильную терапию. Не стоит откладывать визит к доктору, иначе болезнь может перетечь в сложную форму.
Что провоцирует кровоточивость?
Зачастую кровоточивость считается основным симптомом пародонтита, стоматита. Недуг встречается в ходе чистки зубов, усиленном пережевывании, интенсивном надавливании на челюсти. Но может быть и во время сна. Наряду с этим при стоматите кровоточивость возникает вследствие инфицирования рта бактериями, вирусами. Она появляется вкупе со следующими болезнями:
- При стоматите Венсана (язвенно-некротический)
- Герпетическом стоматите
- Афтозном стоматите
Стоматологи утверждают, что стоматит, который перешел в стадию гингивостоматита и отличается присутствием язв, афт, некрозных тканей провоцируют сильную кровоточивость. Кроме того, необходимо взять во внимание и травматический стоматит. Это объясняется тем, что фактор влияет на слизистую оболочку, может травмировать десну. Это тоже провоцирует кровотечение, возникновение гингивита.
Кровоточит стоматит: как лечить?
Есть ли возможность одновременно вылечить кровотечение десен, стоматит? Потому как методы терапии стоматита, гингивита идентичны, то их можно комбинировать. Как только врач установит причины стоматита на деснах, форму, то следует начать параллельно лечить и гингивит.
Чтобы вылечить стоматит отлично подходят следующие методики:
- Полоскание антисептическими, эффективными противовоспалительными препаратами
- Обязательно необходимо выполнять противогрибковую, антибактериальную обработку рта
- Применение кровеостанавливающих препаратов, вяжущих препаратов
- Избавиться от неприятного запаха можно при помощи специальных средств с использованием мелиссы, мяты и лайма
- Необходимо в обязательном порядке избавиться от налета, опасного зубного камня, который лишь отягощает течение болезни
- Ликвидация травмирующих факторов
- Избавление от болевого синдрома при помощи лидокаина
Препараты, избавляющие от стоматита и сопутствующей кровоточивости
Выбрать эффективное средство от болезни можно, но важно знать, какими свойствами оно обладает. Так для избавления от кровоточивости следует выбирать такие препараты, которые решают сразу комплекс проблем, а не одну. Таким образом средство должно обладать комплексным воздействием для лечения сопутствующих задач.
Последние инновационные достижения показали, что лучшим средством от кровоточивости являются фитотерапевтические средства, рассчитанные на долгой эксплуатационный срок. И важно, чтобы не провоцировалось привыкание.
Эксперты отметили лучшее средство от болезни – это препарат для полоскания Стоматофит, его аналог Стоматофит А. Препараты созданы с применением самых последних инновационных достижений с участием польских фармацевтов. Средство создано из 7 целебных и чудодейственных растений.
Корректируется в соответствии с природой, уровнем поражения десен. Кровоточивость лечится антисептиками, отварами трав, которые помогают понизить воспаления, быстрей заживить слизистую. Чтобы получить результаты анализов доктору необходимо назначить симптоматическую терапию.
Если отсутствует возможность питаться как раньше, то необходимо начать использовать анестетики местного назначения. Подобные препараты используются непосредственно перед употреблением пищи. К лучшим, зарекомендовавшим себя препаратам относят:
- Бензокаин – анестезирующее действие
- Хлоргексидин – дает антисептический эффект
- Лидохлор, лидокаин
Если говорить о средствах натурального происхождения, то необходимо остановить выбор на ромашке, шалфее, календуле.
Возьмите за правило полоскать ротовую полость с этими травами на протяжении каждых 2 часов. Если есть возможность, то в первые дни, лучше чаще. Если говорить о детях, то им следует принимать содовый раствор.
Видео:
Афтозный стоматит — воспаление слизистой оболочки полости рта
Лечение детского стоматита
Если кровоточат десна у ребенка, то следует создать необходимые условия, чтобы быстро вылечить стоматит. Необходимо давать больше пить, старательно обрабатывать полость рта, соблюдать полноценное питание, учитывая болезненное состояние.
Лучше всего употреблять протертые блюда. Для грудничков необходимо естественное питание. С целью лечения следует обработать соску, бутылочку содовым раствором. Бинтом следует обработать рот. Нельзя тереть, сдирать язвы. Детям также следует соблюдать следующие правила:
- Необходимо помыть ротовую полость раствором шалфея, ромашки. Если нет аллергии
- При кровоточивости и герпесе необходимо использовать облепиховое масло. Оно отличается уникальными ранозаживляющими, выраженными смягчающими свойствами и снабжено коктейлем витаминов
Терапия детей до 3 лет должна проводиться под началом стоматолога, педиатра. Нельзя назначать препараты самостоятельно.
Профилактика стоматита у детей лежит на матери. Важно правильно питаться, хорошо высыпаться, поддерживать чистоту в квартире. Самое главное, чтобы ребенок ничего не брал в рот. Взрослым также следует соблюдать гигиенические нормы.
При отсутствии эффекта от самостоятельного лечения следует тотчас обратиться к врачу.
Видео:
Лечение стоматита у детей в домашних условиях: зеленка, сода, облепиховое масло, перекись водорода

 Автор публикации — Врач-стоматолог Станислав Владимирович
Автор публикации — Врач-стоматолог Станислав Владимирович
Опыт работы 32 года. Место работы: «Стоматология ЭСТ». Закончил СамГМУ (1985 год)
Дата размещения — 2018-05-05
Источник
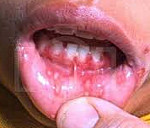
Острый стоматит – поражение слизистой оболочки полости рта различного генеза. При стоматите Венсана образуются участки изъязвлений. При кандидозе слизистая становится сухой, гиперемированной. Появление творожистых наслоений говорит о псевдомембранозной форме микотического стоматита. Наличие типичной пузырьково-эрозивной сыпи, регионарного лимфаденита подтверждает диагноз герпеса. При медикаментозном стоматите клиника варьирует от локальной гиперемии до появления обширных эрозивных участков. Диагностика включает сбор анамнеза, клинический осмотр, лабораторные исследования. Лечение направлено на купирование воспалительного процесса, повышение резистентности организма.
Общие сведения
Острый стоматит – воспаление слизистой оболочки ротовой полости, сопровождающееся выраженной клиникой. Среди вирусных поражений наиболее распространенным заболеванием является герпетический стоматит. Свыше 70% людей всей планеты являются носителями вируса простого герпеса. Первичное инфицирование происходит после 6 месяцев жизни. Это связано с постепенным снижением в крови ребенка специфических антител, переданных от матери. Острый стоматит Венсана чаще диагностируют в период с октября по декабрь. Основную группу пациентов составляют мужчины молодого возраста. Кандидозу полости рта наиболее подвержены младенцы. Распространенность носительства кандиды среди взрослых составляет 60-70%, среди детей — 80%.
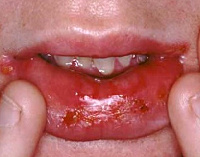
Острый стоматит
Причины острого стоматита
Снижение местных и общих факторов защиты создает благоприятные условия для перехода сапрофитных микроорганизмов в патогенную форму. При активизации анаэробной ассоциации, состоящей из фузобактерий и боррелий Венсана, развивается язвенно-некротический острый стоматит. Способствуют проявлению заболевания низкий уровень гигиены, наличие множественных кариозных дефектов, травматизация слизистой острыми краями разрушенных стенок зубов. Нерациональный прием антибиотиков, болезни эндокринной системы, неудовлетворительный индекс гигиены, смещение ph слюны в кислую сторону — основные причины развития острого микотического стоматита.
Острый герпетический стоматит возникает в результате внедрения и активизации в организме вируса простого герпеса. Пути инфицирования – контактный, трансплацентарный, воздушно-капельный. Стрессы, физическая усталость, переохлаждение, гиперинсоляция – все эти факторы подавляют иммунную реактивность организма, способствуют переходу вируса простого герпеса из латентного состояния в активную форму. Острый стоматит травматического происхождения возникает в результате химического ожога, прикусывания слизистой, повреждения острым предметом. В стоматологии также встречается острый медикаментозный стоматит, развивающийся вследствие приема лекарственных средств.
Для патогенеза острых стоматитов характерно превалирование экссудации. Вслед за кратковременным спазмом мелких поверхностных сосудов наступает период их стойкого расширения. Наряду с дилатацией наблюдается стаз, что приводит к нарушению оксигенации тканей. При остром стоматите Венсана, тяжелых формах медикаментозного стоматита кроме воспалительного компонента присутствует и альтеративный. Некротические процессы охватывают глубокие слои слизистой. В основе патогенетического механизма развития медикаментозного острого стоматита лежит аллергическая реакция (чаще замедленного типа). В ответ на прием лекарственного средства иммунная система начинает продуцировать антитела. При последующем введении того же препарата развивается острый аллергический стоматит.
Классификация острого стоматита
По этиологии острые стоматиты разделяют на 3 категории:
- Инфекционные заболевания. Основные возбудители – вирусы, бактерии, дрожжевые грибы. К этой группе относят острый стоматит Венсана, герпетическую инфекцию, кандидоз полости рта (псевдомембранозную и атрофическую формы).
- Травматические поражения. Развиваются вследствие механической травмы, физического воздействия, химического ожога.
- Аллергические реакции. Острые медикаментозные стоматиты возникают в результате сенсибилизации организма. Выделяют катаральную, экссудативно-гиперемическую, эрозивно-язвенную формы.
По характеру течения выделяют легкую, среднетяжелую и тяжелую степени острого стоматита.
Симптомы острого стоматита
При остром стоматите Венсана на слизистой оболочке полости рта образуются зоны изъязвлений, покрытые сверху грязно-серыми наслоениями. Состояние пациентов резко ухудшается, развивается гипертермия. Гнилостный запах изо рта ощущается на расстоянии. От малейшего касания языком пораженного места появляется интенсивная боль. При псевдомембранозной форме острого кандидозного стоматита возникает выраженное жжение слизистой. В полости рта выявляют участки с творожистыми наслоениями белого цвета. При атрофической форме острого стоматита, вызванного дрожжевыми грибами, слизистая ярко красная, налет отсутствует. Пациенты указывают на болезненность, повышенную чувствительность слизистой.
В продромальном периоде герпетической инфекции развивается острый катаральный стоматит. Спустя 1-2 дня появляются сгруппированные пузырьки, заполненные прозрачной жидкостью. Оболочка пузырьков очень тонкая, в результате чего они быстро лопаются, обнажая болезненную раневую поверхность. Во время разрешения острого стоматита эрозии покрываются корками. При остром травматическом стоматите в полости рта выявляют участок гиперемии слизистой с признаками мацерации.
При контакте слизистой с кислотой образуется зона сухого коагуляционного некроза, четко отграниченная от здоровых тканей. В случае попадания щелочи формируется влажный глубокий колликвационный некроз. Пациенты жалуются на выраженный болевой синдром. Воздействие высоких (низких) температур приводит к слущиванию поверхностного эпителия. Развитию острого медикаментозного стоматита предшествуют жжение, гиперемия, отечность слизистой. Субэпителиально формируются везикулярно-буллезные элементы поражения, заполненные серозной жидкостью. Пузырьки быстро вскрываются, оголяя обширные эрозивные поверхности.
Диагностика острого стоматита
При физикальном осмотре больного с острым стоматитом Венсана врач-стоматолог выявляет участки некроза слизистой, покрытые серым налетом. При пальпации диагностируют регионарный лимфаденит. В анализе крови определяют повышение лейкоцитов, ускорение СОЭ. Бактериоскопическое исследование подтверждает наличие в тканях слизистой увеличенного количества фузобактерий и спирохет Венсана.
При обследовании пациентов с острым кандидозным стоматитом выявляют сухую, ярко гиперемированную слизистую, покрытую творожистыми пленками. При обзорной микроскопии мазков, взятых с пораженных участков слизистой, обнаруживают почкующиеся дрожжевые грибы и нити псевдомицелия. С помощью внутрикожной аллергопробы определяют сенсибилизацию к антигенам кандиды.
Наличие признаков интоксикации, пузырьково-эрозивной сыпи, регионарного лимфаденита говорит о развитии острого герпетического стоматита. Вирусологическим методом выделяют вирус простого герпеса из содержимого пузырьков. В серологических реакциях преципитации, связывания комплемента определяют наличие специфических антител (IgM, IgG) к вирусу herpes simplex. При остром медикаментозном стоматите иммунологическое исследование мазка с пораженных участков слизистой подтверждает присутствие повышенной концентрации эозинофилов. Из вспомогательных методов также используют биохимический анализ крови, кожные аллергопробы, определение специфических IgE к лекарственным средствам.
При постановке диагноза необходимо дифференцировать между собой разные формы острого стоматита, а также провести дифдиагностику заболевания с экссудативной эритемой, лейкоплакией, красным плоским лишаем, с симптоматическими стоматитами. В процессе диагностики может возникнуть необходимость в консультации аллерголога-иммунолога, инфекциониста.
Лечение острого стоматита
Местное лечение острого стоматита Венсана направлено на обезболивание, антисептическую обработку, очищение слизистой от некротических тканей. Хорошего антимикробного и некролитического эффекта удается достичь при комбинировании антибиотиков с протеолитическими ферментами. Для ускорения восстановительных процессов назначают кератопластики. Общее этиотропное лечение острого стоматита Венсана включает прием антибиотиков, антипротозойных препаратов.
Терапия острого кандидозного стоматита состоит из применения противогрибковых средств. Полиеновые антибиотики назначают для приема внутрь или местно в виде аппликаций. Чтобы избежать привыкания микрофлоры, стоматологи рекомендуют чередовать препараты. Для антисептической обработки используют лекарства, обладающие антимикотической активностью. Через 2-3 дня после начала лечения проводят санацию полости рта.
Лечение острого герпетического стоматита включает применение противовирусных препаратов на основе ацикловира. Важной составляющей терапии острого стоматита является иммуномодуляция. С этой целью назначают производные интерферона, а также индукторы эндогенных интерферонов. Местно применяют средства на основе искусственного лизоцима, обезболивающие спреи, антисептики. Для ускорения эпителизации наносят кератопластики.
Первоочередным аспектом при проведении лечения острого медикаментозного стоматита является устранение дальнейшего контакта с препаратом-аллергеном. С целью десенсибилизации назначают антигистаминные препараты. При обширных язвенно-некротических поражениях применяют глюкокортикоиды. Местно используют антисептики, некролитики (в случае наличия некротизированных тканей). В фазе дегидратации назначают кератопластики.
При остром травматическом стоматите показаны орошения слизистой противомикробными препаратами. При наличии выраженного болевого синдрома применяют местные анестетики, противовоспалительные нестероидные средства. Для нейтрализации токсического воздействия при химическом ожоге используют антидоты.
При своевременно начатом лечении острого стоматита прогноз благоприятный. Выздоровление наступает в течение 7-10 дней (при тяжелой форме заболевания – в течение 14-20 дней). Острый стоматит свидетельствует о сниженной реактивности организма. Чтобы избежать рецидивов, в период ремиссии необходимо проводить квалифицированную иммуномодулирующую терапию.
Источник


