Мокрота отходит кусками при кашле
Продуктивное лечение болезни зависит от ее стадии. И если вы проснулись с болью в горле, необходимо понять что происходит с организмом в данную минуту.
Первая стадия: сухой кашель (непродуктивный)
Это первая стадия болезни. Вирус попал в организм, и вы чувствуете как горло и трахеи начали раздражаться. Инстинктивно вам хочется кашлять, но нечем.
Вторая стадия: влажный кашель (продуктивный)
На этой стадии уже появилась мокрота, кашель стал влажным. В этот период ее важно вывести из легких. Посетите врача, и вам выпишут муколитические препараты. К примеру, Флуимуцил®. Препарат разжижает мокроту, и помогает ей легко выйти из организма.
Третья стадия: глубокий сильный кашель
На этой стадии врачи прогнозируют осложнения. Бронхит и пневмония, которые могут протекать даже без симптомов. Если вы заметили небольшую температуру (около 37 градусов), усталость, затрудненное дыхание – обязательно посетите врача. Он послушает вас, при необходимости – сделает рентген и назначит более серьезные препараты для лечения болезни (антибиотики).
Основные ошибки и заблуждения в лечении кашля:
1. Кашель нужно лечить антибиотиками
Антибиотики подходят для лечения бактериальной инфекции (кашля третьей стадии) и их может назначить только врач после получения анализов пациента. Как правило, простудный кашель вызван вирусом, а не бактериями, поэтому лечить его нужно совсем другими препаратами.
Для того чтобы предотвратить присоединение бактериальной инфекции, важно вывести мокроту из легких как можно скорее. В этом помогут муколитические препараты. Флуимуцил® разжижает мокроту, увеличивает объем и облегчает ее отделение.
Врач, кандидат медицинских наук Антон Родионов в своей книге: «Лекарства. Как выбрать нужный и безопасный препарат» отмечает: «Не надо назначать антибиотики, если их можно не назначать. Это самое важное правило»[1]
2. Принимать противокашлевые препараты при влажном кашле
Иногда кашель настолько мешает жить, что хочется его подавить хотя бы в офисе или на ночь. Это опасно. Вы мешаете организму бороться с вирусом. Противокашлевые препараты подавляют рецепторы, которые отвечают за кашель, а кашель, в свою очередь, призван убирать из легких мокроту и противостоять осложнениям.
Одновременное применение Флуимуцила® с противокашлевыми средствами может усилить застой мокроты из-за подавления кашлевого рефлекса.
3. Если врач назначил антибиотики, то принимать отхаркивающие препараты не имеет смысла
При визите к врачу, обязательно возьмите с собой препараты, которые уже принимаете. Антибиотики уничтожают источник воспаления, а вспомогательные препараты способствуют отхождению мокроты из легких. Важно! Только врач сможет правильно подобрать комбинацию препаратов для успешного лечения.
Обратите внимание! Интервал между приемом ацетилцистеина (действующего вещества препарата Флуимуцил®) и антибиотиков должен составлять не менее 2 часа [2].
4. В помещении должно быть тепло и сухо, иначе получу осложнения
Это не совсем так. Если в помещении слишком сухой воздух, вы очень вероятно столкнетесь с затруднением в отхождении мокроты из легких. Исследователи Национальной академии наук обнаружили прямую взаимосвязь между влажностью воздуха в помещении и скоростью выздоровления пациентов:
«Повышение влажности — полезная стратегия для уменьшения симптомов гриппа и ускорения выздоровления. Вдыхание сухого воздуха вызывает стрессовые реакции, нарушающие функцию интерферонов — веществ, играющих важнейшую роль в противовирусной защите», — пишут ученые из Йельского университета в Нью-Хейвене Акико Ивасаки [3] .
Именно поэтому важно часто проветривать помещение, где находится пациент и делать там влажную уборку.
5. Буду принимать растительные аналоги, зачем эта химия?
Частое заблуждение. Действующее вещество в растительном аналоге может превышать необходимое вам в несколько раз. А препарат помогает четко рассчитать необходимую дозу так, чтобы исключить побочные эффекты.
Что делать, если мокрота не отходит?
«Мокрота в горле может быть симптомом как заболеваний горла и носа, так и заболеваний верхних и нижних дыхательных путей» – говорит врач-оториноларинголог Арина Макоева, автор инстаграм-аккаунта @doctor_makoeva:
«При хроническом синусите, аденоидите, полипозных образованиях околоносовых пазух стекание густой вязкой слизи по задней стенке глотки и последующее ее откашливание может ошибочно расцениваться пациентом как мокрота. В начале заболевания пациенты часто жалуются на кашель с трудноотделяемой густой прозрачной мокротой, иногда с прожилками крови при сильном надрывном кашле. Через пару дней отмечается более продуктивный кашель с мокротой, которая приобретает уже желтоватый оттенок. Кроме основной жалобы на кашель с мокротой, пациента также беспокоят симптомы общей интоксикации — слабость, головная боль, повышение температуры до 38° С. Лечение подобного состояния основывается на комплексном подходе с назначением муколитиков, НПВС, антибиотиков и симптоматической терапии».
Если вы отметили у себя эти симптомы – обратитесь к врачу, он назначит вам анализы и подберет подходящие в вашем конкретном случае препараты.
Будьте здоровы!
*Вся информация носит ознакомительный характер и не может служить заменой очной консультации врача
**На правах рекламы
__________________
Источники:
1. Лекарства. Как выбрать нужный и безопасный препарат/ Антон Родионов. – Москва: Издательство «Э», 2015. – 160 с. – (Академия доктора Родионова)
2. Инструкция по медицинскому применению препарата Флуимуцил П N012971/01
3. PNAS [Электронный ресурс] / Eriko Kudo, Eric Song, View ORCID ProfileLaura J. Yockey, и др. — Электрон. журн. — National Academy of Sciences, 2019. — Режим доступа: pnas.org/content/116/22/10905, свободный. — Электрон. версия печ. публикации.
Источник
Добрый день.
У меня вот уже где-то полтора месяца немного побаливает по ночам горло. Днём не болит. Насморка вроде нет. Недели две назад стала образовываться мокрота в горле. Постоянно её сглатываю. 5 лет назад поставили хронический синусит, который меня с тех пор и не беспокоит вовсе. Где-то неделю беспокоит по утрам неприятный запах изо рта (такого раньше не было). Зубы все пролечены. А сегодня вообще утром из горла вышел какой-то кусок, видимо «твёрдой мокроты», со скверным запахом. Этот запах, кстати, и беспокоит меня по утрам. Кашля нет. Болит за грудиной и почти каждый день подташнивает, но это скорее из-за рефлюкса. Полторы недели я принимаю ультоп (омепразол), т.к. воспаление пищевода (тоже по непонятной причине, как сказал врач на ФГДС).
Подскажите, пожалуйста, что это может быть? И бывает ли «твёрдая мокрота» да и ещё с ужасным запахом? И к какому врачу лучше обратиться с данной проблемой, да и вообще стоит ли волноваться по этому поводу? Нос я сегодня на всякий случай промывала водой с солью (ничего, кроме промывающей жидкости, не вышло), а мокрота осталась, горло полощу ромашкой.
Egor1974
25.03.2009, 19:48
Какого размера был кусок «твердой мокроты» со скверным запахом?
Да где-то 1 см. Извиняюсь за выражение, гнойного цвета (желто-зеленого).
Egor1974
25.03.2009, 19:55
А консистенция этого куска была на что похожа?
Похоже на то, что состоит из мелких-мелких крупинок (типа муки), соединенных в один комок. Я с легкостью разломила его. А нажав чуть-чуть пальцем он бы раздавился. Я вообще уж сомневаюсь, что это мокрота, т.к. он не из слизи состоит, но и не твёрдый, как камень.
Egor1974
25.03.2009, 20:05
Все понятно! 🙂 Скорее всего это остатки пищи и, возможно, действительно гной, которые иногда застревают между небными дужками и небными миндалинами. Они могут находиться там достаточно долго, и, соответственно приобретают неприятный запах. При этом могут быть неприятные ощущения в районе небных миндалин. Если у Вас дополнительно есть хронический синусит, из-за которого по задней стенке глотки стекает слизь, то Вы должны часто делать усиленные глотательные движения, что эту слизь сплюнуть. Во время таких повторяющихся глотательных движений из-за небных дужек могут «вываливаться» лежащие там длительное время «куски». Покажитесь отоларингологу, расскажите про это. Он отодвинет при осмотре шпателем дужки и возможно найдет там еще похожие «куски». Это не страшно.
Да, действительно. Я постоянно усиленно сглатываю в последнее время. А к ЛОРу обязательно обращусь. Только вот синусит 5 лет назад поставили и до недавнего времени никакой мокроты не было. Спасибо большое за ответ.
Вот только мне кажется, что запах изнутри со стороны желудка идёт. Там 2 недели назад воспаление пищевода нашли.
А может вы мне подскажете? Я сдавала ФГДС 2 нед.назад. Д-з рефлюкс-эзофагит 1-2 ст. (хотя тут на сайте сказали, что на оновании протокола такой диагноз нельзя поставить). Гастрита у меня не нашли. А желудок болит каждый день, особенно если я не поем час, два. Поэтому приходится или пить что-нибудь, или перекусить. Я уж не говорю про то, что если я вовремя не поем (обед, завтрак, ужин), то боль страшная. Вес нормальный (51 кг при росте 163 см).
Egor1974
25.03.2009, 20:20
По ночам боль в животе бывает? Вообще в какой части живота боль? В какой части по отношению к пупку — выше, ниже, на уровне?
Иногда бывает и ночью. Попью водички и вроде проходит, ну или засыпаю. Болит желудок (под ребрами посередине). Желудок с детства у меня болит, а вот причины нет. Так и приходится постоянно перекусывать или пить.
Egor1974
25.03.2009, 20:30
Это похоже на так называемую «язвенную диспепсию». Обычно при ФГДС находят причину этого. Если причину не нашли, а такая боль есть, то почти наверняка нужно пробно полечиться лекарствами, уменьшающими количество кислоты в желудке — омепразол, эзомепразол, рабепразол. Их выписывает терапевт или гастроэнтеролог. Нет смысла терпеть боль в процессе диагностического поиска.
вот прямо сейчас я почувствовала запах резкий в горле. Лезет опять комок, но со стороны желудка. Страшно ужасно.
Egor1974
25.03.2009, 20:48
Комки сами по себе внутри Вас не путешествуют. Боюсь, я слишком ярко все расписал. На самом деле это распространенные проблемы. Скорее всего Вам уже будет достаточно этой информации.
Источник
Прозрачная слизь защищает дыхательные органы здоровых людей от пыли и патогенных микробов. При болезнях она превращается в мокроту – теряет прозрачность, становится вязкой, затрудняет дыхание и вызывает кашель. Изменяется и цвет мокроты при кашле: в ней содержатся отмершие клетки, гной, бактерии, частички крови. По цвету выделяемого экссудата можно судить, насколько опасна болезнь.
Выделение мокроты зеленого цвета
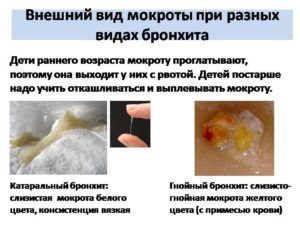 При далеко зашедших воспалительных явлениях в бронхах и легких с кашлем выделяется зеленая мокрота. Часто это симптом является осложнением после ОРВИ или гриппа. При первичном кашле слизь зеленой не бывает. Такой цвет придаёт ей активный воспалительный процесс, спровоцированный бактериальной инфекцией.
При далеко зашедших воспалительных явлениях в бронхах и легких с кашлем выделяется зеленая мокрота. Часто это симптом является осложнением после ОРВИ или гриппа. При первичном кашле слизь зеленой не бывает. Такой цвет придаёт ей активный воспалительный процесс, спровоцированный бактериальной инфекцией.
В выделениях имеются сгустки из гниющих микробов и погибших в борьбе с ними лейкоцитов. Чем активнее и шире распространяется процесс, тем больше зеленого экссудата выделяется при кашле. Зловонные выделения повышенной густоты сигнализируют о возможном застое крови в лёгких.
Кашель с выделением зеленой мокроты обычно сопровождается высокой температурой, болью в груди, одышкой. Такая симптоматика требует немедленного обращения к врачу, только специалист может поставить точный диагноз. Возможные заболевания, сопровождающиеся отхождением мокроты зеленого цвета:

При туберкулезе выделяется мокрота зеленого цвета
- Бронхит, трахеит, пневмония бактериального происхождения – требуют быстрого и интенсивного лечения, т. к. воспалительный процесс быстро распространяется на легкие.
- При туберкулезе в период ремиссии выделение зеленого экссудата – благоприятный знак очищения легких во время успешной терапии.
- Бронхоэктатическая болезнь – хроническое воспаление в бронхах, выделения с гноем появляются в стадии обострения.
При ОРВИ, простудах или гриппе важно следить за изменением цвета выделений при кашле. Появление зеленого цвета – сигнал перехода от домашнего лечения к интенсивной терапии в стационаре.
Желтый экссудат
 В нижних частях дыхательных путей воспалительные процессы могут сопровождаться кашлем с выделением желтой мокроты. Их причина – бактериальные инфекции. Желтый цвет экссудата объясняется тем, что гнойное содержимое смешивается с кровью из поврежденных капилляров. Кашель с выделением жёлтой мокроты при инфекционном заболевании очень опасен, т. к. может перейти в хроническую форму и дать осложнение в виде туберкулёза. Чтобы предупредить его развитие, рекомендуется сделать анализ мокроты и начать своевременное лечение.
В нижних частях дыхательных путей воспалительные процессы могут сопровождаться кашлем с выделением желтой мокроты. Их причина – бактериальные инфекции. Желтый цвет экссудата объясняется тем, что гнойное содержимое смешивается с кровью из поврежденных капилляров. Кашель с выделением жёлтой мокроты при инфекционном заболевании очень опасен, т. к. может перейти в хроническую форму и дать осложнение в виде туберкулёза. Чтобы предупредить его развитие, рекомендуется сделать анализ мокроты и начать своевременное лечение.
Хронический характер принимает воспаление при запущенных простудных заболеваниях, когда кашель становится реже и слабее. Его принимают за остаточное явление и прекращают лечить. На самом деле остаточный кашель продолжается 2–3 недели, при нем выделяется небольшое количество прозрачной мокроты.
Если кашель продолжается дольше месяца, и выделяется желтая мокрота – это значит, что болезнь принимает хронический характер, необходимо усиленное лечение.
Желтый цвет имеет слизь при таких патологических состояниях:
- бронхит и пневмония бактериального происхождения;
- бронхоэктатическая болезнь;
- сидероз – кашель с экссудатом желтого цвета возникает при попадании в дыхательные полости соединений железа;
- кашель курильщика – смола, остатки табака в бронхах смешиваются со слизью и образуют сгустки от желтого до коричневого цвета.

При бронхоэктатической болезни выделяется мокрота желтого цвета
Экссудат коричневого цвета
Появление коричневой слизи может стать сигналом прогрессирующей и опасной для жизни болезни. Такой цвет мокрота приобретает, когда в полость дыхательных путей выходит застоявшаяся кровь. По мере окисления она приобретает ржавый оттенок. Кровоточить могут сосуды легких, бронхов, трахеи – в результате бактериальной или вирусной инфекции, других патологий. Причиной коричневого цвета мокроты бывают кровоточащие ранки в ротовой полости, носу или желудочные кровотечения. Появление при кашле выделений такого цвета – повод для немедленной консультации с врачом. С этим симптомом диагностируются самые различные заболевания:
- Бронхиты и пневмонии с застойными явлениями, когда происходит разложение легочной ткани.
- Тромбоэмболия легочной артерии (ТЭЛА) – её просвет закрывает тромб, и кровь просачивается сквозь стенки сосудов.
- Раковые образования в дыхательных путях на стадии разрушения тканей.
- Активная форма туберкулеза, для которой характерен симптом выхода застоявшейся крови из очагов поражения.
- Гангрена легких.
- Попадание в легкие инородных частиц, которые травмируют ткани и сосуды.
Коричневая слизь может образоваться в результате незначительного повреждения капилляров при кашле – в таком случае она быстро проходит и не представляет опасности. В остальных случаях самолечение при кашле с коричневой мокротой может грозить летальным исходом.
Появление розового цвета в слизи
Розовая мокрота – симптом выделения свежей крови, что так же опасно, как и коричневый экссудат. Розовый цвет различной интенсивности характерен для тяжёлых заболеваний с поражением кровеносных сосудов, поэтому требуется экстренная медицинская помощь.
Пневмококковая пневмония – развивается стремительно, сопровождается высокой температурой, одышкой, жестким дыханием, тахикардией. Мокроты выделяется мало, она из розовой быстро становится темно-красной.

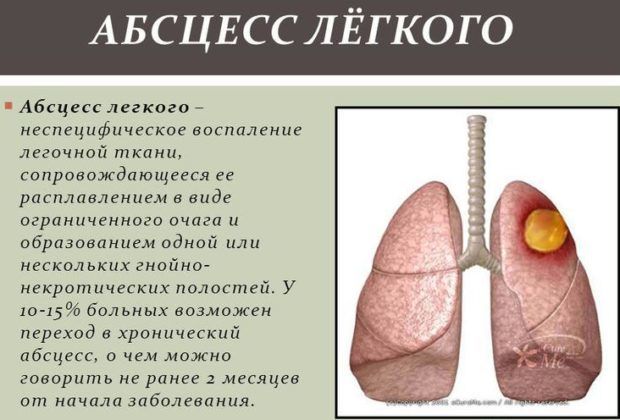
Абсцесс легкого – образование в легочной ткани полости, заполненной гноем. Прорыв гнойного очага сопровождается кашлем и выделением гнойного содержимого, перемешанного с кровью.
Злокачественные новообразования в легких – экссудат может меняться по мере развития процесса. Сначала он представляет собой пенистое образование с прожилками крови, затем становится желеобразным и приобретает малиновый оттенок. В слизи присутствуют кусочки разложившихся тканей, зеленоватый гной.
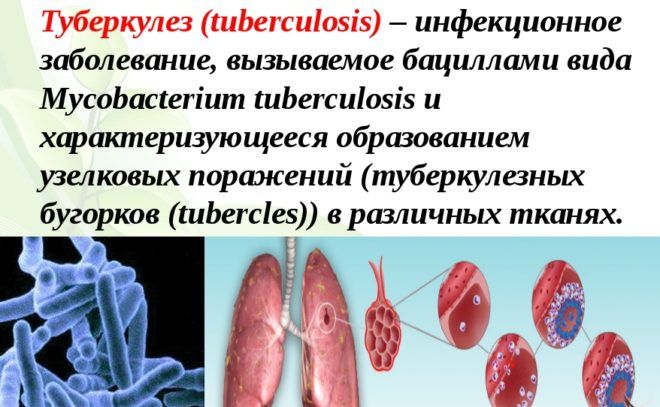
Туберкулёз – розовая мокрота появляется на поздних стадиях развития болезни, она становится тягучей и плотной. Дополнительными симптомами являются постоянная субфебрильная температура, сухой кашель, обильный пот.
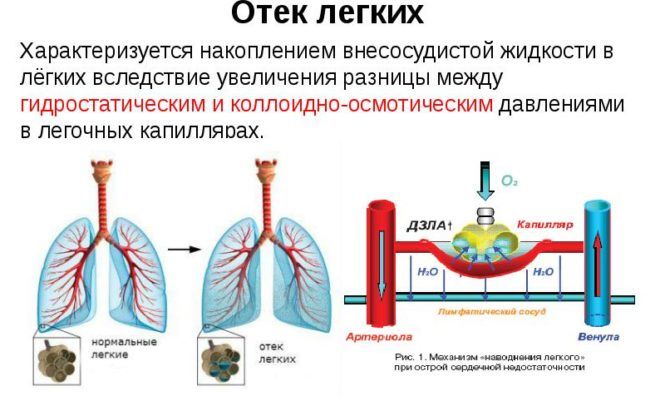
Отек легкого – заполнение легкого жидкостью, нарушение дыхательной функции. Выделение пенистой розовой слизи сопровождается удушьем, одышкой, поверхностным судорожным дыханием.
Кашель с мокротой розового цвета — настолько серьезный симптом, что о самолечении не может быть и речи. В этом случае необходима срочная госпитализация, точная диагностика, интенсивное лечение.
При воспалениях десен и повреждении сосудов в носоглотке из капилляров сочится кровь, окрашивая слюну, а вместе с ней и мокроту в розовый цвет. Такая проблема не является опасной и решается во время домашнего лечения.
Откашливание прозрачной мокроты
Прозрачная слизь при откашливании выделяется в начале заболеваний или в период выздоровления.
Она характерна для таких болезней:
- вирусные инфекции органов дыхания и носоглотки: синуситы, фарингит, ларингит трахеит, бронхит, воспаление легких;
- бронхиальная астма;
- аллергия;
- реакция на химические вещества, вызывающие раздражение слизистой поверхности дыхательных путей.
Выделение большого количества слизи связано с действием местного иммунитета. В ответ на вторжение вирусов или аллергенов слизистая оболочка продуцирует большое количество секрета, выполняющего защитную функцию. В большинстве случаев этот симптом не является признаком опасной болезни и не вызывает особой тревоги. Однако при неправильном уходе заболевание может прогрессировать, а слизь приобретать нежелательные оттенки. Основным правилом домашней борьбы с кашлем является его лечение до полного выздоровления.
Основные причины белой мокроты
Слизь здорового человека прозрачная, появление же белой мокроты – сигнал о развитии болезни. Белый цвет приобретает слизь в таких случаях:
- грибковая инфекция дыхательных путей – появляются белые творожистые выделения, обычно сопровождающие нетипичную пневмонию;
- белые спиралевидные скопления в водянистой мокроте – характерны для вирусных инфекций и аллергического кашля;
- мокрота серого цвета бывает у курильщиков, когда частицы дыма смешиваются со слизью;
- темно-серую окраску экссудат приобретает при разложении легочной ткани при разрастании злокачественной опухоли.
При отхаркивании белой мокроты важно следить за температурой тела. Повышенная температура – свидетельство инфекционного процесса. А кашель без температуры сопровождает аллергические приступы или сердечную патологию. По мокроте белого цвета диагностировать заболевание затруднительно, т. к. она выделяется при многих патологиях.
- Бронхит и пневмония вирусной этиологии в начальной стадии продуцируют белую слизь, которая «зеленеет» или «желтеет» по мере развития заболевания.
- Туберкулез – в первый период болезни выделяется белый секрет, в который с развитием процесса вкрапляются кровяные выделения.
- Ишемическая болезнь сердца – сопровождается сухим кашлем с белыми пузырящимися выделениями.
- Отравление наркотиками, медикаментами, соединениями тяжелых металлов – вызывает обильные белые выделения при кашле.
- Изжога – заброс желудочного сока в пищевод может сопровождаться его попаданием в органы дыхания, что вызывает кашель с густой пенистой слизью.
Болезни, сопровождающиеся кашлем с выделением мокроты разного цвета, требуют точной диагностики и, чаще всего, усиленного лечения.
Диагностические мероприятия
Установление причин патологического процесса начинается с визита к терапевту, который после анамнеза назначает такие исследования:
- анализы крови и мочи;
- анализ мокроты;
- рентгенография грудной клетки.
Для уточнения диагноза назначают:
- электрокардиограмма;
- компьютерная ангиография сосудов легких, сердца;
- томография грудной клетки.
Далее пациент лечится у профильного специалиста: пульмонолога, фтизиатра, кардиолога, ЛОР-врача. Самолечение при кашле с мокротой допустимо лишь в случае выделения прозрачной слизи. Во всех остальных ситуациях необходима точная диагностика, консультация специалиста, интенсивная терапия.
Видео по теме: Кашель — избавление от слизи
Источник

