При кашле кровь из горла что это
Кровь в горле — это малораспространенный симптом, и почти в 98% случаев истечение гематологической жидкости происходит на из самой глотки, а из близлежащих анатомических структур: легких, желудка, трахеи.
Горловые кровотечения имеют существенную опасность для здоровья, а порой и для жизни пациента.
Это потенциально летальное состояние. В длительной же перспективе даже небольшая кровопотеря приводит к развитию анемического синдрома, ввиду дефицита железа, которое активно эвакуируется из организма.
Существует масса вероятных заболеваний, сопровождаемых подобной симптоматикой. От банального тонзиллита до онкологического процесса в горле различного генеза и типа. Нужно разобраться подробнее.
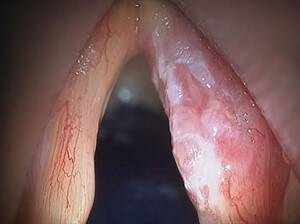
Рак горла
Представляет собой онкологическое заболевание злокачественного свойства. Как показывает практика, злокачественные опухоли отличаются от доброкачественных тремя основными признаками:
- инфильтративный рост;
- быстрое деление клеток неподконтрольное организму;
- способность давать вторичные опухолевые очаги (метастазы).
По статистике, рак горла встречается не так часто. Он располагается на пятом месте по распространенности всех онкопатологий. Однако летальность его находится в лидерах, что связано с поздней диагностикой и малой внимательностью пациентов к своему здоровью.
Причины развития болезни множественны. Как правило, страдают в основном курильщики, алкоголики и лица, чья профессиональная деятельность связана с воздействием на ротоглотку высоких температур. Но это не аксиома. Порой страдают и иные лица.
Симптоматика весьма характерна и включает в себя следующие проявления: интенсивные или малой интенсивности боли в горле, особенно на ранних стадиях течения патологического процесса, дискомфорт при глотании, ощущение инородного тела в глотке, неприятный запах изо рта по причине распада опухоли и начала процессов гниения, изменение рельефов шеи, из горла идет кровь и некоторые иные симптомы.
При этом на поздних стадиях, когда неоплазма крупная, кровь горлом идет намного чаще, а интенсивность кровотечения может быть летальной.
Кашель при раке гортани встречается почти всегда и носит постоянный, надоедливый характер. Отличается сухостью и непродуктивностью.
Лечение во всех случаях строго оперативное. Требуется максимально иссечь опухоль и проще это сделать на ранних этапах течения болезни. Затем применяется химиотерапия и лучевое лечение. Все это в комплексе дает максимально заметные результаты.
Новообразования легочных и бронхиальных структур злокачественного рода
Рак легких, проще говоря. Встречается намного чаще рака горла и отличается худшим прогнозом. Требует немедленного лечения в условиях онкологического стационара.
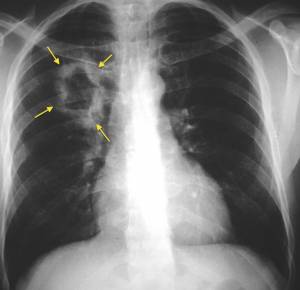
Во всех случаях злокачественная неоплазия в лёгких представляется летальной патологией. Согласно данным профильной статистики, смертность от этой формы онкологии достигает 70%, что связано с поздней диагностикой, а также особенностями гистологии опухоли.
Причины все те же, основная из которых — курение. В такой ситуации больного сопровождает мучительный постоянный кашель без видимой причины, кровохаркание, на поздних стадиях существенное, нарушения дыхательной функции и другие симптомы.
Отграничить болезни можно только посредством объективной диагностики.
Лечение специфическое. Заключается в иссечении опухоли, удалении легкого в крайних случаях. Также проводится лучевая, химиотерапия. В неоперабельных вариантах все сводится к паллиативной помощи больному.
Туберкулез в запущенной фазе
Представляет собой воспалительно-инфекционное заболевание, спровоцированное микробактерией одноименного типа или же палочкой Коха. Отличается агрессивностью и опасностью появления вторичных очагов в организме.
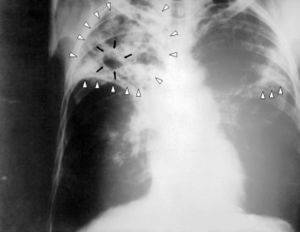
Причины всегда одинаковы: это контакт с больным, которые страдает открытой формой туберкулеза. Болезнь крайне заразна и требует особых эпидемиологических мер, которые активно предпринимаются в наши дни.
Симптоматика весьма типична и включает в себя: боли за грудиной без видимых причин, потерю веса, кашель постоянного характера с выделением небольшого количества крови.
Кровь в запущенной фазе течения болезни изливается в значительных количествах, что связано с разрушением крупных сосудов легочных структу, а при кашле попадает в горло.
Происходит расплав тканей парного органа. Это крайне опасная болезнь.
Лечение проводится в условиях отделения фтизиатрии. Больных с открытой формой нужно изолировать и тщательно лечить, что сопряжено не только с медицинскими, но и с социальными причинами.
Терапия проводится антибиотиками, обычно фторхинолонами в больших дозах. Также назначаются иные медикаменты. Участки распада подлежат хирургической санации, если таковые имеются.
Воспаление легочных структур
Пневмония также может стать причиной незначительного кровотечения. Причина появления крови на задней стенке горла при отхаркивании связана с интенсивным кашлем и разрушением небольших сосудов (капилляров).
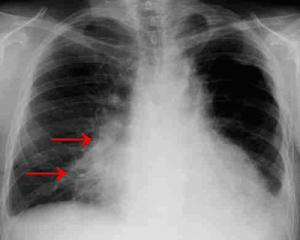
Это нормально при таком заболевании, но может дополнительно указывать на серьезные проблемы с кровеносной системой и на хрупкость сосудистых структур.
Причины пневмонии в 90% случаев, если не больше, инфекционные. Возникает болезнь в результате поражения пневмококком или иными бактериями. Подробнее в этой статье.
Воспаление лёгких может быть вирусной или грибковой этиологии, все зависит от возбудителя.
Симптоматика включает в себя следующие признаки: боли за грудиной интенсивного свойства, свисты и хрипы в легких, длительный непреходящий кашель, нарушения нормального дыхания вплоть до удушья и асфиксии, проблемы с температурой тела (гипертермия).
Возможна также интенсивная экссудация. Несмотря на все сказанное, кровотечения и кровохаркание не является патогномоничным признаком пневмонии и возникает сравнительно редко.
Хирургическое вмешательство на органах дыхательных структур
Это не болезнь, но встречается подобная причина сравнительно часто, что сопряжено с проведением определенной манипуляции. Кровоточат анатомические структуры при промывании лакун раствором под давлением, а ларингоскопии и бронхоскопии возможно повреждения сосудов самим прибором.
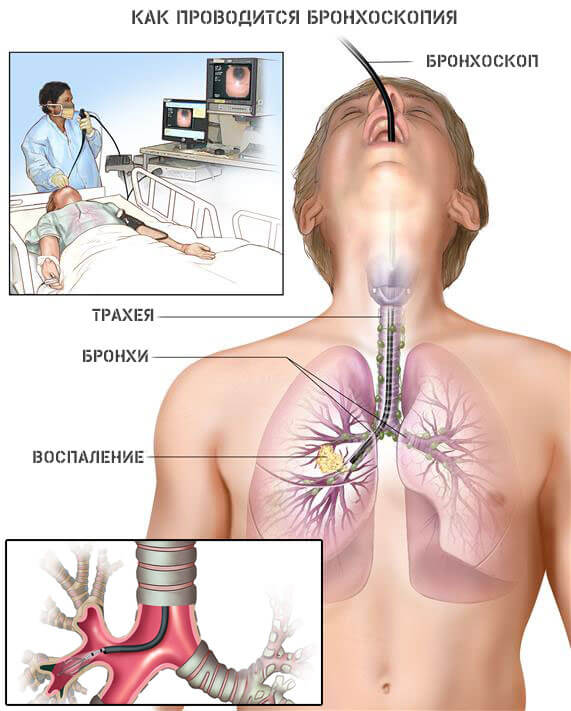
Во всех трех случаях локализация повреждения будет своей. В отличие от предыдущих названных причин, это вполне нормальное физиологическое явление.
Однако, если кровотечение интенсивно, продолжается больше отведенного времени, нужно срочно обращаться к врачу за консультацией и возможным проведением гемостаза.
Бронхоэктатическая болезнь
Представляет собой патологическое расширение альвеол дыхательных путей с заполнением последних гноем многослойного характера и кровью.
В такой ситуации пациент буквально отплевывается экссудатом бурого цвета, который и приставляет собой собственно гной с кровью.
Чисто кровотечения для болезни нехарактерны и скорее указывают на интенсивно текущий вторичный процесс распада тканей. Это ненормально.
Причины патологии почти всегда инфекционные, также возможно развитие бронхоэктатической болезни у курильщиков, любителей электронных сигарет и кальянов. Во всех случаях необходимо проводить дифференциальную диагностику.
Симптоматика включает в себя: боли за грудиной средней степени интенсивности, интенсивную экссудацию, кашель непреходящего характера, который не снимается даже специализированными препаратами, повышение температуры тела до фебрильных отметок, нарушения нормального дыхания.
При вскрытии мешочков с гноем остаются полости, что роднит болезнь с эмфиземой.
Лечение специфическое. Заключается в периодическом промывании бронхиального дерева особыми растворами с помощью бронхоскопа. Это неприятная, но необходимая процедура.
Поражение грудной клетки травматического характера
Речь идет об ушибах и переломах ребер. Возможно повреждение легких острыми осколками костей, также вероятны иные процессы схожего рода.
Открытые травмы и вовсе сопровождаются проникновением воздуха в грудную клетку. Развивается так называемый пневмоторакс с компрессией лёгкого, чреватый летальным исходом.
Кровохаркание в такой ситуации выступает меньшей из проблем. Интенсивность кровотечения, тем не менее, может быть значительной.
Тонзиллит, ларингит, трахеит
Одним словом, заболевания начальных отделов дыхательных путей. Возникают с завидной регулярностью. Как показывает медицинская практика, развитию данных патологических процессов подвержено до 80% населения планеты.
В первом случае речь идет о воспалении небных миндалин, во втором и третьем — о воспалении гортани и трахеи соответственно. Требуется тщательная диагностика дифференциального плана, чтобы отграничить патологические процессы друг от друга.
В общем и целом причины болезней инфекционно-воспалительные. Все три патологии могут провоцироваться грибками, вирусами, бактериями и даже паразитами (что встречается намного реже).
Симптоматика различна. Возможны боли в горле, интенсивная экссудация из глотки (отхаркивание смесью слизи с кровью), кашель существенного характера, боли в шее и спине на уровне воротниковой области. Это типичные проявления.
Кровь на задней стенке горла, особенно по утрам, указывает на прогрессирование болезнетворного процесса, что весьма опасно.
Все дело в интенсивном воспалении тканей. Происходит изъязвление пораженных участков и как следствие повреждаются мелкие капилляры. За ночь кровь натекает в трахею и сворачивается, когда человек просыпается, и тело принимает вертикальное положение, начинается физиологический процесс откашливания, что еще больше разрушает капиллярную сетку.
Требуется комплексное лечение. Терапия при этом недостаточно специфична. Применяются противовоспалительные нестероидного происхождения, антибиотики, иные препараты для этиологической терапии. Все решается на усмотрение лечащего врача.
Кровь из горла без без кашля
Заболеваний, которые сопровождаются кровохарканием без кашля не так много. Все они укладываются в пределы патологий желудочно-кишечного тракта.
Желудочно-кишечные кровотечения возникают без кашля, при этом почти всегда интенсивны и опасны для здоровья и даже жизни пациента. Они могут провоцироваться травмами, колитами, иными патологическими процессами. Но это, к счастью, сравнительно редкая ситуация.
Первая помощь при интенсивном кровотечении
В первую очередь рекомендуется как можно быстрее вызвать неотложку. До приезда скорой помощи следует усадить пациента или сесть самому, если речь идет о самопомощи.
Ни в коем случае нельзя запрокидывать голову, лучше держать ее в горизонтальном положении.
На горло накладывается грелка со льдом или пакет с холодной водой для стенозирования сосудов и приостановки кровотечения. Это поможет на некоторое время. Пить, есть и принимать медикаменты нельзя. Нужно ждать приезда скорой помощи.
Диагностические мероприятия
Диагностикой патологий описанного рода занимаются самые разные врачи: онкологи, гастроэнтерологи, пульмонологи и другие.
Потому самостоятельно определиться со специалистом невозможно. Нужно обращаться к терапевту. Он проведет рутинную диагностику и даст необходимые направления к профильным врачам.

На первичном приеме любой специалист опрашивает человека о его жалобах, их характере, давности и длительности. Это нормальная практика.
Также проводится сбор анамнеза жизни. Это важно для установления вероятной причины кровотечения. В некоторых случаях в курсе событий может быть и сам пациент.
Объективные мероприятия включают в себя:
- Общее исследование крови для выявления возможного воспалительного процесса.
- Исследование мокроты и экссудата для определения туберкулезного или иного инфекционного процесса.
- Рентгенографию органов грудной клетки. Для определения возможных патологий, вроде туберкулеза и рака.
- Бронхоскопию.
- Ларингоскопию.
- Визуальную оценку зева.
И некоторые другие мероприятия, в зависимости от типа процесса, по ситуации. Их весьма много.
Наличие крови в горле — тревожный и грозный симптом. Требуется тщательная диагностика. Только так можно быстро определиться с причиной и своевременно назначить лечение.
Жить здорово!Три причины кровохарканья. (09.04.2013)
Вконтакте
Одноклассники
Мой мир
Источник
Кровь при кашле может появиться и из-за обычной ОРВИ, и из-за смертельно опасного заболевания.
Этот симптом — из тех, которые не стоит игнорировать.
Если, прикрыв рот рукой при кашле, вы обнаружили на ладони кровь, и тем более если такие эпизоды повторяются, консультация с врачом обязательна!
А в некоторых случаях медицинская помощь потребуется срочно.
Когда надо немедленно обратиться за помощью
Набирайте 103, 112 или обращайтесь в ближайшее отделение неотложной помощи, если :
- кашель с кровью начался после падения или травмы грудной клетки;
- крови при кашле много — 2 и более чайных ложек;
- кроме мокроты, кровь появилась в стуле или моче;
- кровохарканье (так называется процесс выделения крови с мокротой) сопровождается другими симптомами — болью в груди, сильным головокружением, лихорадкой, одышкой.
Такие признаки говорят о серьёзных нарушениях в верхних дыхательных путях, лёгких или сердечно‑сосудистой системе. Если немедленно не обратиться за помощью, можно умереть.
К счастью, кровохарканье сигнализирует об опасных состояниях далеко не всегда.
Откуда берётся кровь в мокроте
Вот несколько наиболее распространённых причин , из‑за которых могут возникнуть сгустки крови при откашливании.
- Бронхит. Это самая популярная причина кашля с кровью. И она же — одна из наиболее безопасных. Кровохарканье, вызванное бронхитом, не угрожает здоровью и быстро проходит по мере лечения основного заболевания.
- Слишком сильный и затянувшийся кашель, который раздражает горло. Напряжённые попытки прокашляться могут привести к разрыву мелких кровеносных сосудов в слизистой гортани. Это неприятно, но не опасно.
- Воспаления придаточных пазух носа. Гайморит, фронтит способны спровоцировать небольшое кровотечение. Кровь стекает в носоглотку и может стать заметна при откашливании.
- Приём лекарств, разжижающих кровь. К ним относится в том числе популярный аспирин.
- Инородный предмет, попавший в дыхательные пути.
- Пневмония или другие лёгочные инфекции.
- Туберкулёз.
- Хроническая обструктивная болезнь лёгких. Это не одно конкретное заболевание, а обобщающий термин . Его используют в ситуациях, когда по каким‑то причинам ограничивается поступление воздуха в лёгкие и из них.
- Рак лёгких. Он, а также другие опухоли бронхолёгочной системы становятся причиной кровохаркания в 20% случаев.
- Травмы лёгкого или бронхов.
- Тромбоэмболия лёгочных артерий. Так называют повреждение лёгочной ткани, которое происходит из‑за закупорки одной из артерий тромбом.
- Васкулит (воспаление стенок кровеносных сосудов) в лёгких.
- Тяжёлые болезни сердечно‑сосудистой системы. К ним относятся инфаркт миокарда, кардиомиопатии, пороки сердца. При проблемах с сердцем в лёгочных кровеносных сосудах резко повышается давление, что может вызвать разрыв сосудистых стенок.
Что делать, если у вас мокрота с кровью
Если кровь впервые появилась после приступа сильного кашля на фоне простуды, не переживайте. Скорее всего, речь идёт максимум о бронхите или гайморите. Однако навестить терапевта или лора всё-таки стоит: специалист поставит точный диагноз и пропишет необходимые лекарства. Заодно он предложит вам сделать рентген органов грудной клетки, чтобы наверняка убедиться в отсутствии причин для беспокойства.
Если же с простудой вы справились или её не было вовсе, а кровь в мокроте продолжает появляться, придётся пройти дополнительные исследования. Их назначит всё тот же терапевт или отоларинголог — после того, как расспросит вас о самочувствии, образе жизни, вредных привычках (например, курении).
Постарайтесь рассказывать о симптомах максимально подробно. Это важно для постановки предварительного диагноза. Например, если у вас, кроме кровохарканья, появилась одышка, специалист заподозрит сердечно‑сосудистые проблемы — ту же сердечную недостаточность или стеноз митрального клапана. Если вы отметили, что у вас в последнее время снизился вес, речь может идти о туберкулёзе или опухолях бронхолёгочной системы.
Чтобы подтвердить или опровергнуть тот или иной предварительный диагноз, врач даст вам направление на одно из исследований :
- Компьютерную томографию (КТ) грудной клетки. В рамках этого анализа медик увидит, в каком состоянии находятся органы дыхательной системы и сердце.
- Бронхоскопию. Врач пропустит бронхоскоп (тонкую гибкую трубку с камерой на конце) через нос или рот в дыхательные пути, чтобы обнаружить кровоточащие участки.
- Клинический анализ крови. Прежде всего он нужен для определения количества белых и красных кровяных телец в вашей крови — они являются маркерами всевозможных воспалений. Кроме того, врача заинтересует уровень тромбоцитов — частиц, которые говорят о том, как быстро кровь сворачивается при повреждениях сосудов, то есть с какой скоростью образуются тромбы.
- Общий анализ мочи.
- Посев мокроты. Этот анализ позволяет обнаружить в мокроте инфекционные микроорганизмы.
- Лёгочную ангиографию. Это тест для оценки кровотока в лёгких.
- Пульсоксиметрию. Вам наденут на палец зонд, который измерит уровень кислорода в крови.
Как только медик определит наиболее вероятную причину кровохарканья, вам назначат лечение. Каким оно будет, зависит от основного заболевания. Например, при пневмонии или туберкулёзе помогут антибиотики. Если кровотечение вызвано воспалением, вам пропишут препараты‑стероиды. Если речь об опухоли, могут потребоваться химиотерапия или хирургическое вмешательство.
Источник
Мокрота с кровью — опасный симптом, который свидетельствует о развитии тяжелых заболеваний. Это могут быть туберкулез, злокачественная опухоль, воспаление легких и другие патологии дыхательной системы. У пациента с перечисленными заболеваниями вместе с мокротой из горла отхаркивается кровь. В некоторых случаях слизь с примесью крови дополнена беловатым или желтым гноем, который свидетельствует о развитии инфекционно-воспалительного заболевания.
Симптоматика
Мокрота представляет собой слизистое отделяемое, которое откашливается из организма во время приступа кашля. Это естественный процесс, который нужен для очищения организма. В норме слизь содержит секрет желез, которые находятся в стенках бронхов. Кроме этого в ней часто находятся частицы пыли, микроорганизмы или гной. При отклонении от нормы выделяется секрет, в котором присутствуют прожилки или сгустки крови.
Если у пациента выявлены характерные симптомы, кашель с кровью проявляет себя постоянно, то речь идет о тяжелой патологии. О том, что нужно срочно обращаться к врачу, сигнализируют следующие признаки:
- кровь из носоглотки;
- резкое снижение массы тела;
- устойчивое повышение температуры;
- боль в грудной клетке;
- затрудненное дыхание, одышка;
- ночная потливость;
- быстрая утомляемость, слабость;
- снижение аппетита или полное его отсутствие.
Перечисленные симптомы в сочетании с кровоточащим горлом указывают на целый ряд заболеваний: туберкулез, рак легких, бронхит, воспаление легких и гельминтоз (поражение организма паразитами).
С кашлем
Кровяные прожилки в мокроте при кашле нередко появляются не из дыхательных путей, а из кишечника или желудка. Если из горла идет кровь, отличить эти виды выделений бывает непросто, однако специалисты выделяют несколько признаков, по которым это можно сделать:
- перед тем как кашляешь, в горле может ощущаться незначительное покалывание;
- кровь во время кашля выделяется пенистая и отличается ярко-алым оттенком;
- кашель с кровью сопровождается тошнотой и дискомфортом в области желудка;
- по консистенции отхаркивающаяся кровь напоминает густую краску.
Если кашель значит бактериальную патологию, то вместе с кровяными прожилками в мокроте при бронхите и других заболеваниях появляется гнойное отделяемое. Оно может быть белого, желтого или зеленого цвета. Нередко появляется кровь из носоглотки при отхаркивании мокроты из горла. Врачи объясняют это тем, что дыхательные пути связаны, поэтому слизь отходит вместе с кровью из носоглотки и горла.
Без кашля
В некоторых случаях мокрота скапливается в горле, но не сопровождается кашлевыми толчками. Это может происходить при вирусных заболеваниях, злоупотреблении табачной продукцией и заболеваниях ЖКТ, при которых содержимое желудка выбрасывается обратно в пищевод. Если вы наблюдаете кровь из горла при отхаркивании без кашля, причиной могут быть тяжелые инфекционные или воспалительные заболевания, а также злокачественные опухоли.
Если горло кровоточит, патологические процессы могут развиваться в гортани, глотке, трахее, бронхе и легких. Чаще всего это онкологические заболевания, однако в некоторых случаях речь идет о воспалении. Мокрота с кровью без кашля густая и обладает резким зловонным запахом.
Классификация причин
Кровохарканье — процесс, представляющий собой отхаркивание непосредственно крови или кровянистой мокроты из дыхательных путей. Кровь выделяется из бронхиальных сосудов под воздействием высокого давления. Происходит это при сильном воспалении, новообразованиях в области сосудов или повышении давления в левом предсердии.
Если у пациента диагностировано кровохарканье, причины могут быть следующими:
- Воспаление бронхов и необратимое расширение некоторых участков этого органа, туберкулез и злокачественные новообразования в легких, пневмония бактериального происхождения. Перечисленные заболевания становятся наиболее частой причиной кровохарканья.
- Недостаточность левого желудочка, легочная тромбоэмболия, травмы легкого. Это список причин, которые встречаются реже.
- Геморрагический диатез, аспергиллез, поражения соединительной ткани, системная красная волчанка, гранулематозный васкулит, поражение организма паразитами. Эти факторы могут привести к появлению кровохарканья, однако происходит это гораздо реже.
В число причин, вызывающих кровохарканье, входит прием ряда лекарственных средств. Чаще всего это препараты из группы антикоагулянтов, фибринолитиков, ацетилсалициловой кислоты и кокаина.
Истинное кровохаркание
Если у пациента отхаркивание с кровью причины патологии могут быть разными. В связи с этим врачи выделяют истинное и ложное кровохарканье. В первом случае кровь выделяется из дыхательных путей в чистом виде или в форме прожилок. Этот симптом часто встречается у людей старше 45 лет.
Ложное кровохаркание
Если кровь из горла выходит при ложном кровохарканье, фактором развития патологии часто становятся заболевания желудочно-кишечного тракта. Мокрота с кровью при кашле выделяется не из дыхательных путей, а из кишечника или желудка. Она может быть коричневой, иметь пенистую консистенцию и кислый запах.
Что это за болезнь
Многие пациенты, столкнувшиеся с этим симптомом, не понимают, почему из горла идет кровь, и гадают, что это означает. Врачи утверждают, что за этим признаком стоит целый ряд заболеваний, а при диагностике важно учитывать сопутствующие симптомы.
Туберкулез
Туберкулез — широко распространенное инфекционное заболевание, возбудителем которого является палочка Коха. Чаще всего эта патология поражает легкие, из-за чего у пациента отхаркивается мокрота с кровью. Врачи выделяют следующие причины возникновения туберкулеза:
- зависимость от алкогольных напитков, наркотиков и табачной продукции;
- аномалии строения дыхательной системы;
- хронические воспалительные процессы в органах дыхания (в том числе острые заболевания в анамнезе);
- наличие патологий хронического характера в других органах и тканях;
- нарушения в работе эндокринной системы (в том числе сахарный диабет);
- несбалансированное питание, при котором в организм поступает недостаточно витаминов и микроэлементов;
- низкая стрессоустойчивость, депрессия;
- беременность и вскармливание ребенка;
- неблагоприятные условия проживания или работы.
Перечисленные факторы риска приводят к тому, что иммунитет пациента ослабляется, из-за чего вероятность заболеть становится выше.
На начальной стадии заболевания симптомы отсутствуют. Однако затем у человека ухудшается самочувствие, может идти кровь из горла, появляется неконтролируемая раздражительность, и резко снижается масса тела. Ночная потливость — еще один признак, помогающий распознать развитие заболевания. Однако этот же симптом встречается при раке, поэтому пациент должен пройти дополнительные диагностические процедуры.
Туберкулез — тяжелое заболевания, которое лечится в амбулаторных условиях. Человека помещают в медицинское учреждение, направляют на целый ряд диагностических процедур и прописывают лекарственные средства для комплексного лечения. Это противотуберкулезные препараты и лекарства, предназначенные для повышения иммунитета.
Глистная инвазия
Гельминтоз — состояние, вызванное проникновением в организм паразитических организмов. Возбудителями патологии могут быть аскариды, острицы, анкилостомы, хлыстовики, токсокары. Если у пациента выделяется кровь из горла, причиной может быть заражение перечисленными микроорганизмами.
Причина глистной инвазии — несоблюдение правил личной гигиены и ослабленный иммунитет пациента. Заражение происходит через грязную пищу и воду. Также возможен перкутанный путь заражения, когда микроорганизмы проникают внутрь через поврежденную кожу. Однако чаще всего причина заболевания заключается в небрежности в обращении с продуктами питания. Глистами заражаются люди, которые недостаточно часто моют руки, не подвергают пищу термической обработке и пьют некачественную, не подверженную процессам кипячения воду.
Чтобы избежать заражения, врачи рекомендуют подвергать продукты термической обработке и пить кипяченную воду. Специалисты советуют не приобретать продукты сомнительного качества, так как это повышает риск заражения.
У зараженного человека выделяется кровь из носа и горла. Кроме прожилок крови в мокроте, являющихся признаком гельминтоза, имеются и другие симптомы:
- нарушения пищеварения, газообразование, изменение стула;
- воспаление и болезненность в суставах;
- высыпания на коже, жжение и зуд;
- пониженный уровень гемоглобина;
- ухудшение состояния кожи и волос;
- слабость и повышенная утомляемость;
- неустойчивое эмоциональное состояние, постоянная раздражительность;
- нарушения сна: бессонница, слюнотечение и скрип зубов во сне, повышенная тревожность.
Еще один признак, который поможет распознать глистную инвазию, — повышение чувствительности к аллергенам. Если ранее человек не страдал от аллергических реакций и других проявлений ослабленного иммунитета, то при поражении глистами появляется кровь и аллергия на пыль, пыльцу растений, шерсть животных.
Воспаление легких
Пневмония — одностороннее или двустороннее воспаление легких, при котором может наблюдаться мокрота с прожилками крови. Это острое воспалительное заболевание, которое может быть вызвано целой группой возбудителей:
- грамположительными микроорганизмами: пневмококками, стафилококками и стрептококками;
- вирусами гриппа, герпеса и парагриппа, аденовирусами и грибковыми микроорганизмами;
- микоплазмами;
- грамотрицательными микроорганизмами: гемофильной и кишечной палочками, энтеробактериями, легионеллой.
Другие факторы, приводящие к воспалению легких: попадание в организм ядовитых веществ и аллергенов, ионизирующее излучение, травмы грудной клетки.
У больных пневмонией при кашле выделяется мокрота; в тяжелых случаях в ней могут быть прожилки крови. Заболевание характеризуется устойчивым повышением температуры, лихорадкой, потливостью, слабостью. Кровь из горла идет редко. Чаще всего это происходит на запущенных стадиях болезни, когда лечение было оказано несвоевременно или недостаточно должным образом.
Рак
Среди наиболее распространенных причин, приводящих к кровохарканью, врачи выделяют раковую опухоль в области легких. Это злокачественное новообразование, которое начинает формироваться в легочной паренхиме или тканях бронхов. Оно представляет собой скопление мутировавших клеток, которые неконтролируемо делятся и при отсутствии терапии дают метастазы в другие внутренние органы.
Факторами, повышающими риск развития рака легких, являются: злоупотребление табачной продукцией, неблагоприятная экология, воздействие радиации.
Злокачественную опухоль можно распознать по ряду симптомов:
- устойчивое повышение температуры;
- боль в грудной клетке;
- ночная потливость;
- осиплость голоса;
- кашель с кровью;
- нарушение лимфатического и венозного оттока от верхней части тела;
- набухание вен в области груди, шеи и рук;
- отечность и покраснение лица.
В тяжелых случаях возможны нарушение сознания и зрительные расстройства. У пациентов кровоточит горло, часто бывает головная боль.
Хирургическое вмешательство на органах дыхательных структур
Хирургическое вмешательство требуется в тех случаях, когда заболевание диагностируется на запущенной стадии. Чаще всего этот метод лечения назначается пациентам со злокачественной опухолью. Во время реабилитационного периода у пациента может идти кровь из горла. Причина кровохарканья в этом случае кроется в несоблюдении рекомендаций специалиста.
В более редких случаях у пациентов появляется при откашливании мокрота с кровью и гноем. Причина данного симптома — присоединение бактериальной инфекции. В этом случае врачи назначают антибиотики, которые предназначены не только для лечения, но и для профилактики заболевания.
Бронхоэктатическая болезнь
Бронхоэктатическая болезнь — патология, при которой бронхи претерпевают необратимые изменения. Они расширяются и деформируются, из-за чего функционируют ограниченно.
Врачи выделяются ряд признаков этого заболевания:
- выделение крови из гортани и горла;
- слабость, головная боль;
- бледность кожных покровов;
- одышка;
- деформация грудной клетки.
Кашель с кровью при бронхите и бронхоэктатической болезни тяжелый и практически непрерывный. Мокрота выделяется в больших количествах — за сутки из организма выходит до нескольких сотен мл слизистого отделяемого, перемешанного с гноем и кровяными прожилками.
Гнойное воспаление бронхиального дерева приводит к тому, что организм пациента истощается. Человек испытывает проблемы с аппетитом и резко теряет в весе. Если бронхоэктатическая болезнь появляется у детей, они отстают в половом и физическом развитии.
Поражение грудной клетки травматического характера
Повреждения грудной клетки затрагивают внутренние органы и кости, образующие ее каркас. Такое состояние может возникнуть в результате перелома ребер и травм сердца и легких. Нередко это тяжелое состояние, представляющее большую угрозу для здоровья и даже жизни пациента. Появившаяся кровь изо рта при кашле сигнализирует о повреждении легких и кровеносных сосудов. В этом случае возможно присоединение вирусной, грибковой или бактериальной инфекции. Вместе с кровью может отхаркиваться мокрота и гнойное отделяемое.
Даже при малейших повреждениях костей и внутренних органов будут появляться резкие боли, которые нельзя игнорировать. Самолечение в этом случае недопустимо.
Когда и к какому врачу идти
Как только вы заметили у себя кашель с кровью, немедленно обратитесь к врачу-терапевту. Специалист осмотрит вас, изучит историю болезни и выслушает жалобы. В зависимости от полученной врачом информации вы можете быть направлены к онкологу, пульмонологу, фтизиатру, аллергологу, инфекционисту. Это специалисты, которые занимаются лечением раковых опухолей, патологий нижних дыхательных путей, туберкулеза, аллергии, инфекционных заболеваний.
Помните о том, что самолечение в этом случае недопустимо. Люди, сталкивающиеся с горловым кровотечением, не всегда относятся к симптому ответственно, что является фатальной ошибкой. Этот признак может сигнализировать о злокачественной опухоли, которую невозможно вылечить в домашних условиях с помощью настоек и народных средств.
Диагностика и лечение
Кашель с кровью может быть вызван целым рядом заболеваний. Для того чтобы узнать причину этого симптома, пациент должен пройти следующие процедуры:
- Первичный осмотр. Врач осмотрит грудную клетку и послушает дыхание с помощью стетоскопа — специального прибора, предназначенного для прослушивания звуков от сердца, сосудов, легких и бронхов.
- Анализ крови и мокроты. Специалист берет биологический материал и исследует его в лабораторных условиях. Результаты анализов показывают характер воспаления и помогают выявить возбудителя (в том случае, если подозревается инфекционная природа заболевания).
- Рентгенография грудной клетки. Это неинвазивное исследование, во время которого применяются рентгеновские лучи. С их помощью можно выявить форму, положение, тонус и состояние слизистой оболочки внутренних органов.
- Компьютерная томография. Это еще один метод, в основу которого легло рентгеновское излучение. На снимках, п


