При кашле мокрота с кровью и гноем
Часто возникают ситуации, когда во время кашля, при отхаркивании мокроты, в ней присутствует кровь в виде сгустков или прожилок. Такая мокрота свидетельствует о серьезных заболеваниях, связанных с дыхательными органами. В этих случаях, нужно немедленно обратиться за врачебной помощью и пройти обследование, чтобы, как можно скорее установить причины данного симптома и назначить необходимое лечение.
Диагностические мероприятия проводятся с помощью рентгенографии грудной клетки и бронхоскопии. Кровь и мокроту отправляют на исследование.
Кровь в мокроте при кашле
Наличие крови в отхаркиваемой мокроте указывает на патологии в организме. Кровь светлого цвета может появиться в небольшом количестве, когда повреждаются мелкие кровеносные сосуды. Такие повреждения образуются из-за повышенного давления при откашливании. Темно-красный цвет, собирающейся в виде прожилок или сгустков, может быть симптомом туберкулеза или, даже, рак легких.

Исследования показали, что мокрота с кровью во время кашля может появляться при любых заболеваниях органов дыхательной системы. Поэтому, обследование имеет первостепенное значение для выявления причин данной патологии.
Перед началом обследования устанавливается, что поступление крови идет именно из органов дыхания. В ней отсутствуют примеси и неприятный запах, цвет, преимущественно, светло-розовый. При желудочном кровотечении, цвет более темный, а во время кашля наблюдаются позывы к рвоте. Одновременно с мокротой могут выделяться остатки пищи и прочее содержимое желудка.
Причины крови в мокроте
При наличие кровохарканья, лечащий врач определяет причину данного явления. Возможные причины:
- При воспалении бронхов кровохарканье появляется в 65% случаев. Острый или хронический бронхит отличается частыми и сильными приступами кашля. Именно тогда появляются кровяные прожилки, в основном, в утренние часы.
- Появление в мокроте крови ярко-алого цвета характерно для пневмонии или абсцесса легкого. Одновременно, повышается температура, наступает слабость, понижается иммунитет.
- Небольшое количество крови в мокроте наблюдается при ларингите, трахеите и тонзиллите.
- Для туберкулеза характерен длительный кашель, во время которого мокрота отделяется в небольшом количестве. Она имеет розовый цвет или красные прожилки.
- При раке легкого долго не наблюдаются клинические проявления. Но, через определенное время, у больного возникает кашель, повторяющийся приступами. В это же время, в мокроте появляются прожилки или сгустки крови. Состояние больного резко ухудшается.
- Декомпенсация при сердечно-сосудистых заболеваниях часто приводит к развитию легочной гипертензии. Из-за этого, в легких застаивается кровь, после чего, она и появляется в мокроте во время кашля.
- Серьезную угрозу жизни для больного представляет легочное кровотечение. В результате, во время кашля возникает обильное кровотечение, сопровождающееся одышкой и болями в грудной клетке. В таких случаях требуется срочная госпитализация.
Кровь в мокроте по утрам
Если по утрам наличие крови при отхаркивании стало систематическим, значит, велика вероятность серьезных нарушений в работе внутренних органов. Такие кровотечения связаны с верхними дыхательными путями. Часто, их диагностируют, как легочные или туберкулезные, хотя причины могут быть другими.

Обычно, по утрам, кровь выходит в количестве одного или двух плевков. При этом, наличие кашля, вовсе необязательно. Цвет крови, чаще темный, а сама она густая. На выходе образуется плотный комок с содержанием гноя или слизи. Данный вид кровохарканья не имеет легочного происхождения. Причины кроются в миндалинах или носоглотке. Могут иметь место капиллярные кровотечения из десен. В результате, в ночное время происходит скопление крови в области верхних дыхательных путей, отчего она и появляется утром.
При визуальном осмотре кровяных выделений, можно сделать предварительное заключение о наличии или отсутствии туберкулеза.
В мокроте прожилки крови
Мокрота с кровью отхаркивается в тех случаях, когда повреждены кровеносные сосуды. Таким образом, кровь попадает в просвет бронхов и, в конечном итоге, происходит ее откашливание. Если такое проявление случается крайне редко, то оно не представляет опасности для здоровья. Скорее всего, это связано с повреждением сосуда во время резкого, интенсивного откашливания и может означать нехватку витаминов в организме.
Если прожилки крови появляются регулярно, это значит, что необходимо комплексное обследование, проводимое в стационарных условиях. Поводом к такому обследованию служат следующие симптомы, появляющиеся вместе с кровяными прожилками:
- Слабый аппетит, приводящий к снижению веса.
- Человек ощущает слабость и усталость.
- Даже в спокойном состоянии присутствует одышка, а кашель становится продолжительным.
- Затяжной кашель сопровождается интенсивными болями в груди.
Таким образом, необходимый курс лечения назначается только после полного обследования.
Мокрота с кровью при бронхите
Присутствие крови в мокроте во время кашля чаще свидетельствует о наличии серьезных заболеваний, связанных с дыхательной системой. Такой болезнью является хронический бронхит, протекающий в обостренной форме. Чтобы установить точную причину, необходимо знать симптомы, характерные для этого заболевания. Поэтому, при появлении крови в мокроте, необходимо срочно обратиться к врачу, чтобы выявить причины данного симптома и пройти тщательное обследование.

При остром бронхите, присутствует мокрый кашель. Иногда, в мокроте можно увидеть следы крови, а у больного повышается температура. Хронический бронхит характеризуется длительным кашлем, который держится свыше трех месяцев. При физических нагрузках возникает одышка.
В то время, когда хронический бронхит обостряется, в мокроте, кроме густых гнойных выделений, присутствуют алые прожилки крови. Поэтому, только после комплексного обследования, назначается курс терапии, направленный на устранение причины заболевания.
Мокрота с кровью при простуде
Причина появления крови может быть в повреждениях мелких кровеносных сосудов, которые легко лопаются во время простудного кашля. В этом случае, кровотечение не представляет никакой опасности для организма больного.

Тем не менее кровь, присутствующая в мокроте, указывает на наличие более серьезных патологических процессов, протекающих в человеческом организме. Кровь в мокроте обнаруживается как во время простуды, так и при наличии заболеваний, которые тесно с ней связаны.
- Часто кровохарканье наблюдается при бронхите, когда, одновременно происходит повышение температуры. В результате, состояние больного резко ухудшается. Опасность представляют хронические формы болезни, и в периоды обострения. В это время, кроме крови, в мокроте появляются гнойные выделения.
- Прожилки крови в мокроте могут присутствовать и при бронхоэктатической болезни по причине длительного изнуряющего кашля. Кроме того, у больного появляется одышка, повышается температура, наступает слабость.
3 причины кровохарканья. От чего бывает кашель с кровью
Источник

Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Частым и распространённым признаком болезней органов дыхания является кашель. Кашель возникает, когда происходит раздражение рецепторных окончаний слизистых оболочек дыхательных путей и плевры.
Кровохарканье (то есть кашель с кровью) – опасное состояние, которое может указывать на внутреннее кровотечение.
Мокротой называется слизистая субстанция, которая выделяется во время кашля. В мокроте содержится секрет бронхиальных желёз, пылинки, микробы, иногда частицы гноя.
Кровь в мокроте
Если в мокроте наблюдаются прожилки красновато-ржавого цвета, значит, в неё попала кровь. Иногда причиной этого является разрыв мелкого кровеносного сосуда в лёгких – в таком случае это явление не представляет особой угрозы здоровью. Но возможно, кровь в мокроте сигнализирует об инфекционных процессах в лёгких (таких как пневмония, опухоль лёгкого, туберкулёз).
Если самочувствие нормальное, и выкашливание мокроты с редкими прожилками крови несистематическое, то нет причин подозревать серьёзные заболевания. Если же кровь в мокроте появляется регулярно в течение некоторого времени – надо обратиться в поликлинику.
Если у больного в анамнезе, например, хронический бронхит, то не стоит связывать симптом крови в мокроте только с этим заболеванием. Причиной появления крови в мокроте может являться совсем другое, еще не диагностированное, заболевание.
Иногда прожилки крови появляются в слюне. Это явление может быть симптомом опасных заболеваний, таких как пневмония, острый бронхит, рак лёгких.
Причины появления кашля с кровью
Чтобы определить причины этого явления, надо сначала убедиться, что кровь поступает не из желудка или кишечника, а именно из дыхательных путей. Дифференцировать кровавую рвоту от кашля с примесью крови не всегда просто. Но все-таки между ними есть некоторые отличия:
- Перед кашлем с примесью крови может ощущаться покалывание в горле; кровь выделяется алого цвета, пенистая.
- Рвоте с кровью предшествует тошнота и дискомфортные ощущения в области живота; кровь по консистенции напоминает красную густую краску.
После определения того, откуда именно поступает кровь, можно приступать к выяснению причин кровохаркания.
Патологические состояния, при которых наблюдается симптом крови в мокроте
 1. Воспалительные процессы в лёгких (бронхит, пневмония, абсцесс легкого, бронхоэктатическая болезнь, туберкулёз).
1. Воспалительные процессы в лёгких (бронхит, пневмония, абсцесс легкого, бронхоэктатическая болезнь, туберкулёз).
2. Новообразования (аденокарцинома, рак лёгкого).
3. Другие заболевания: респираторный муковисцидоз, недостаточность левого желудочка, стеноз митрального клапана, тромбоэмболия сосудов лёгкого, травматическое повреждение лёгкого, патологии развития вен и артерий, геморрагический диатез, амилоидоз.
Наиболее частыми причинами появления крови в мокроте являются бронхоэктазы и бронхит.
| Наиболее распространённые заболевания, являющиеся причинами кашля с кровью. | Другие симптомы данных заболеваний. |
|---|---|
| Бронхит. | Длительный кашель с мокротой. В мокроте ярко-алые вкрапления крови вместе с гноем. Высокая температура, одышка. |
| Пневмония. | Откашливается «ржавая» мокрота, с вкраплениями алой крови. Одышка, слабость, высокая температура. |
| Абсцесс лёгкого. | Устойчиво повышенная температура, потливость по ночам, боль в груди, плохой аппетит. Мокрота гнойная, зловонная, с вкраплениями крови. |
| Бронхоэктатическая болезнь. | Кашель длительный, в мокроте присутствует гной. Одышка, повышение температуры, слабость. |
| Туберкулёз. | Устойчивая субфебрильная температура, потеря массы тела, вялость, плохой аппетит, гнойная мокрота со следами крови. |
| Рак лёгкого. | Алые прожилки в мокроте, продолжительный кашель, резкое похудение, ощущение удушья, сильная потливость ночью, боль в груди. |
| Сердечные нарушения. | Застой крови, одышка во время физических нагрузок, кашель со следами крови. |
| Эмболия лёгочной артерии. | Сильно выраженные боли за грудиной, спустя пару часов после начала боли — кашель с кровью. |
| Респираторный муковисцидоз. | Частые простуды. При кашле выделается гнойная вязкая мокрота со следами крови. |
| Заболевания желудка, пищевода, двенадцатиперстной кишки. | Вместо кашля с кровью – кровавая рвота. Эти явления важно отличать друг от друга. При рвоте кровь выделяется сгустками темного красного цвета. |
| Патологии травматического генеза (после биопсии, бронхоскопии, после операций). | Кашель с кровью алого цвета появляется после операций или травмирующих диагностических манипуляций. |
Патологические состояния, при которых наблюдается кровь в слюне
- Обезвоживание организма.
- Гипотиреоз.
- Бронхит.
- Рак лёгких.
- Туберкулёз.
- Пневмония.
Кашель с кровью (кровохарканье) — причины, что делать, к какому врачу обратиться? — Видео
Диагностика причин появления кашля с кровью
 Если при кашле отхаркивается мокрота с кровью, то нужно обратиться к врачу для диагностики и назначения лечения.
Если при кашле отхаркивается мокрота с кровью, то нужно обратиться к врачу для диагностики и назначения лечения.
Для установления причин кровохарканья используются следующие методы диагностики:
1. Рентгенологическое исследование грудной клетки. Если на снимке видны затемнённые участки, то это говорит о наличии воспалительного процесса; об эмболии легочной артерии; о раке лёгкого. Если на снимке видно, что форма тени сердца изменилась — это говорит о сердечных нарушениях.
2. Метод бронхоскопии целесообразен для диагностики бронхоэктатической болезни, рака лёгких. Суть метода состоит в определении изменений в просвете бронха (при опухолях, патологических расширениях бронха, просвет сужается, и на снимке это заметно).
С помощью эндоскопического инструмента бронхоскопа можно:
- Извлечь инородные тела из бронхов.
- Ввести в бронхи лекарства.
- Осмотреть искривленные бронхи.
- Провести биопсию.
3. Метод рентгеновской компьютерной томографии позволяет осматривать и оценивать состояние лёгких и выявлять наличие диссеминированных процессов в лёгких.
Заболевания лёгких с диссеминацией (с обширным распространением возбудителя болезни) — очень трудно правильно диагностировать; велика вероятность допустить ошибку.
Именно поэтому обследование больного надо проводить с помощью сразу нескольких взаимодополняющих методов, чтобы быть уверенным в правильности установленного диагноза.
4. Анализ мокроты дает возможность выявить воспалительные процессы в бронхах и другие патологии, при которых появляется кровь в мокроте.
Если врач обнаружит в мокроте микобактерии туберкулёза (палочки Коха), то это объективный показатель развития туберкулёза.
Если анализ мокроты показал высокое содержание бактерий, то есть основания предполагать пневмонию, бронхоэктатическую болезнь, либо абсцесс легкого.
5. Анализ пота применяет для выявления муковисцидоза. Это наследственное генетическое заболевание является первопричиной разных патологий дыхательной системы и желудочно-кишечного тракта.
Муковисцидоз приводит к патологическим изменениям в анатомии лёгких, к хроническому бронхиту, к образованию бронхоэктазов (расширений стенок бронхов).
6. Общий анализ крови помогает выявить наличие воспалительного процесса. Увеличенные по сравнению с нормой показатели уровня лейкоцитов и СОЭ (скорости оседания эритроцитов) являются объективным подтверждением наличия воспаления.
7. Коагулограмма позволяет оценить нарушения свёртываемости крови. Если свёртываемость нарушена, то происходит сгущение крови, могут образовываться тромбы – сгустки крови, нарушающие нормальный кровоток. Тромбоз, инсульт, инфаркт – все это может произойти вследствие нарушений свёртываемости. Для проведения коагулограммы необходимо произвести забор крови из вены.
8. Одной из причин возникновения кашля с кровью могут являться нарушения сердечной системы. Проверить это можно с помощью электрокардиограммы.
9. Фиброэзофагогастродуоденоскопия – это эндоскопическое исследование желудка, пищевода и двенадцатиперстной кишки. Если у больного, например, патологически расширены вены пищевода, то сгустки крови могут подниматься в верхние отделы, и отхаркиваться при кашле.
Когда требуется немедленное обследование у специалиста?
При появлении нижеследующих симптомов обязательно обратитесь к врачу:
- Частый кашель, в мокроте находится обильное количество крови.
- Постоянная слабость, одышка, плохой аппетит, резкая потеря массы тела.
- Боль в груди.
Особенно рискуют курильщики с долгим стажем, именно у них чаще всего и возникает кашель с кровью.
Легочное кровотечение и первая помощь при данном состоянии
Если у человека начинается обильное выделение кровавой пены изо рта – это неотложное состояние, так называемое легочное кровотечение. Необходимо без промедления госпитализировать больного. Первым делом – позвоните в «Скорую помощь».
Легочное кровотечение может проявиться при туберкулёзе или раке лёгких.
Надо помочь больному принять позу полусидя, дать проглотить немного льда. Голову больного приподнять. Выделяющуюся кровь необходимо сразу откашливать, и ни в коем случае не задерживать внутри. Нельзя допускать, чтобы больной заглотил кровь.
Опасность легочного кровотечения заключается в том, что кровь может попасть в глубокие слои легочной ткани, а это вызывает серьёзнейшую патологию – аспирационную пневмонию.
К какому врачу обращаться за помощью?
При появлении крови в мокроте обязательно проконсультируйтесь с врачом:
- Терапевтом.
- Пульмонологом.
- Фтизиатром.
- Онкологом.
Для начала стоит посетить участкового терапевта. После первичного обследования, если врач выявит тревожные симптомы, он даст направление на обследование к более узким специалистам.
Как вылечить кашель с кровью?
 Лечат кашель с кровью в зависимости от причины его возникновения. Если диагностирован рак лёгкого – то лечение назначают химиотерапевтическое, лучевое, хирургическое. Эти методы лечения позволяют более или менее успешно справиться с первопричиной заболевания. При удачном исходе симптоматика в виде кашля с кровью исчезает.
Лечат кашель с кровью в зависимости от причины его возникновения. Если диагностирован рак лёгкого – то лечение назначают химиотерапевтическое, лучевое, хирургическое. Эти методы лечения позволяют более или менее успешно справиться с первопричиной заболевания. При удачном исходе симптоматика в виде кашля с кровью исчезает.
Если причина крови в кашле – туберкулёз, то назначается противотуберкулёзная терапия, включающая в себя не только противотуберкулёзные препараты, но и сопутствующую терапию имунномодуляторами. Имунномодуляторы — это вещества, способные оказывать влияние на иммунную систему и регулировать гуморальные процессы.
Если кровь в мокроте – это симптом диагностированного бронхита в острой или хронической форме, то назначают лечение антибиотиками.
Если диагностирован абсцесс лёгкого или бронхоэктатическая болезнь, то приходится применять хирургические методы лечения.
Имеются противопоказания. Перед применением необходимо проконсультироваться со специалистом.
Автор: Радзиховская А. А.
По всем вопросам, связанным с функционированием сайта, Вы можете связаться по E-mail: Адрес электронной почты Редакции: abc@tiensmed.ru или по телефону: +7 (495) 665-82-37
Источник
Наличие крови в мокроте, выделяемой при кашле, часто является доброкачественным симптомом, но когда следует беспокоиться?
Давайте рассмотрим причины, которые могут определить наличие крови в мокроте и средства для их решения.
Что такое кровь в мокроте
Кровь в мокроте после сильного кашля – это очень частая ситуация, и хотя она может приносить не мало опасений, почти всегда является доброкачественным проявлением, ненесущим в себе риска.

Часто присутствие крови в мокроте – результат разрыва кровеносных сосудов, проходящих по дыхательным путям. Дыхательные пути, в частности, бронхи и легкие, как и любой другой орган тела, получают свою порцию кровоснабжения, и, следовательно, имеют в себе артерии и вены.
Легкие рассчитаны на питание от легочной артерии, это система с низким давлением, в то время как бронхи питаются от сосудов, которые расходятся от аорты и, следовательно, представляют собой систему высокого давления.
Учитывая разницу давлений, которая существует между двумя системами, разумно предположить, что большинство кровотечений дыхательных путей связано с бронхиальной системой кровоснабжения.
Кровотечения, которые происходят из легочной артерии, к счастью, очень редки, но почти всегда массивные и часто со смертельным исходом.
Когда беспокоиться
В 90% случаев, при которых в мокроте появляется кровь, являются следствием мягкого воспалительного процесса, затрагивающего верхние дыхательные пути, в частности, простуда и бронхит.
Несмотря на то, что кровохарканье в данном случае лишь симптом воспаления, нельзя его недооценивать, потому что, в редких случаях, оно может привести к развитию серьёзной патологии. Поэтому, в такой ситуации, разумной практикой будет обращение к врачу.
Возможные причины появления крови в мокроте
Как уже упоминалось, причиной появления мокроты с прожилками крови могут быть многочисленные заболевания, хотя наиболее распространенным является воспаление, которое происходит от банальной инфекции верхних дыхательных путей.
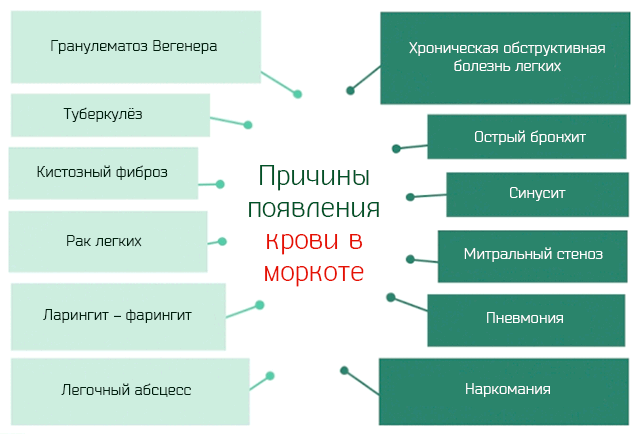
Но большой ряд других заболеваний так же может приводить к появлению крови в мокроте:
- Синусит. Воспаление придаточных пазух носа, в результате накопления слизи в придаточных пазухах носа и носовых ходах, на которой активно развивается инфекционный процесс вирусной и/или бактериальной этиологии.
- Ларингит. Воспаление гортани вирусной этиологии, реже бактериальной (стрептококки и Haemophilus influenzae).
- Фарингит. Воспаление глотки, вызванное вирусами, такими как аденовирус или вирус Эпштейна-Барра и/или бактериями, такими как стрептококки.
- Острый бронхит. Воспаление слизистой оболочки бронхиального древа, вызванное в 90% случаев от вирусами (аденовирусы, гриппоподобные вирусы, коронавирус, риновирус и др.) и в 10% – бактериями (стрептококки, Haemophilus influenzae, Bordetella pertussis, др.).
- Хроническая обструктивная болезнь легких. Вырождение легочных и бронхиальных тканей хронического характера, что затрудняет транзит вдыхаемого воздуха. Курение сигарет и загрязнение воздуха являются одними из основных причин этого заболевания.
- Пневмония. Воспалительный процесс альвеол легких вызванный вирусами, бактериями, грибками или паразитами.
- Туберкулез. Инфицирование легких Mycobacterium tuberculosis.
- Гранулематоз Вегенера. Воспаление мелких сосудов верхних дыхательных путей аутоиммунного характера.
- Фиброз (муковисцидоз). Генетическое заболевание, приводящее к дефициту белка CFTR, который отвечает за транизт хлора. Что приводит к накоплению жидкостей в жизненно важных органах, таких как легкие и поджелудочная железа.
- Рак легких. Образование опухолевых клеток в легких.
- Митральный стеноз. Патологическое сужение клапана, который отделяет левое предсердие от левого желудочка. Митральный стеноз вызывает кровотечения из мелких сосудов легких и, следовательно, появление мокроты с прожилками крови.
- Тромбоэмболия легочной артерии. Этим термином определяется состояние, когда одна из двух легочных артерий закупоривается тромбом или сгустком крови. Это состояние характеризуется кашлем с мокротой и пятнами крови.
- Абсцесс легких. Гнойный процесс в паренхиме легких.
- Потребление некоторых запрещенных наркотиков, таких как кокаин и крэк.
Диагностика причин крови в мокроте
Диагностика заключается в определении причины, которая приводит к появлению крови мокроте после кашля.
Первое предположение о диагнозе врач делает опираясь на наблюдения мокроты и сопутствующих симптомов.
Ниже мы приводим упрощенную таблицу связи заболеваний с различными формами кровохарканья.
Предположительный диагноз | Особенности мокроты и связанные симптомы |
|---|---|
Пневмония от бактериальной инфекции | Мокрота с кровью и гной красноватого цвета. Кашель, лихорадка, недомогание, потливость, головная боль, одышка. |
Травматический кашель | Светлая мокрота с прожилками крови |
Бронхит, ХОБЛ, рак легких | Мокрота густая с вязкими прожилками крови Кашель интенсивный, общее недомогание, боль в груди. |
Абсцесс легких | Мокрота темная, вязкая, зловонная. Кашель, лихорадка, боль в груди, снижение веса, увеличение последней фаланги пальцев. |
Тромбоэмболия легочной артерии | Мокрота светлая, смешанная с кровью, пенистая. Тахикардия, одышка, боль в груди, цианоз, увеличение частоты дыхания, низкое кровяное давление, упругость шейных вен. |
Стеноз митрального клапана. | Мокрота светлая с прожилками крови Затрудненное дыхание в положении лежа, сердцебиение, усталость, астения |
Предположение подтверждается по результатам следующих исследований:
- Визуальное исследование дыхательных путей. Осуществляется с помощью различных методов, дающих подробное изображение бронхов и легких. В основном: рентген грудной клетки, компьютерная томография и ядерно-магнитный резонанс.
- Бронхоскопия. Исследование, которое позволяет осмотреть дыхательное дерево изнутри. Осуществляется путём введения специального инструмента с мини видео-камерой, которая передает материал на внешний экран.
- Анализ крови.
- Анализ и культивация мокроты.
Лечение кровохарканья
Лечение заключается в лечении основной патологии, приводящей к появлению кровь при кашле. Поскольку причинные заболевания различны и неоднородны, невозможно установить единый терапевтический протокол, и каждый случай требует конкретного лечения.
До получения точного диагноза можно лишь «лечить» симптом, то есть подавить кашель. С этой целью применяются различные активные вещества, которые воздействует на центры мозга и подавляют кашлевые рефлексы.
Источник
